
ТОР 5 статей:
Методические подходы к анализу финансового состояния предприятия
Проблема периодизации русской литературы ХХ века. Краткая характеристика второй половины ХХ века
Характеристика шлифовальных кругов и ее маркировка
Служебные части речи. Предлог. Союз. Частицы
КАТЕГОРИИ:
- Археология
- Архитектура
- Астрономия
- Аудит
- Биология
- Ботаника
- Бухгалтерский учёт
- Войное дело
- Генетика
- География
- Геология
- Дизайн
- Искусство
- История
- Кино
- Кулинария
- Культура
- Литература
- Математика
- Медицина
- Металлургия
- Мифология
- Музыка
- Психология
- Религия
- Спорт
- Строительство
- Техника
- Транспорт
- Туризм
- Усадьба
- Физика
- Фотография
- Химия
- Экология
- Электричество
- Электроника
- Энергетика
14 страница. га, но малое— по поперечнику его
га, но малое— по поперечнику его. Особенно чувствительны к ишемии клетки передних рогов спинного мозга, и потому амиотрофический симптомокомплекс особенно типичен для пациентов со спинальной ишемией. Дальнейшее нарастание ишемии приводит к распространению процесса на боковые столбы спинного мозга, и поэтому появляется пирамидная симптоматика в ногах с одной или с обеих сторон от негрубых пирамидных нарушений — у одних пациентов до грубых спастических парезов и параличей — у других. Заметим, что современные представления о спинальном кровообращении, ставшие известными в неврологии лишь после классических публикаций 2и1сп (1962), ЬагогШез (1957), А.А. Скоромца (1981), совершенно изменили все представления о спинальной патологии вообще и о сосудистой в частности. Что касается перинатальной неврологии, то никто прежде с этой точки зрения к проблеме родовых повреждений не подходил. Механизм родовых повреждений спинного мозга оказался совсем иным, чем мы его себе представляли, — чаще всего в основе натальной спинальной патологии у новорожденных (а следовательно, и в более старшем возрасте) лежит ишемия. Это совершенно меняет и все представления о терапевтической тактике таких пациентов. В дальнейшем при описании различных клинических форм последствий перинатальных повреждений нервной* системы мы еще неоднократно вынуждены будем обращаться к этой столь важной стороне проблемы перинатальных
повреждений.
Итак, вернемся к клинической картине родовых повреждений спинного мозга на уровне шейного утолщения — с позиций сказанного о роли ишемии легче понять и преобладание амиотрофических изменений в руках, и вовлечение в процесс боковых столбов спинного мозга. Легче понять и возникновение так называемых смешанных парезов в руке (о чем мы писали выше в главе об акушерских параличах руки), когда выраженные амиотрофии в руке сочетаются с повышением рефлексов в той же руке. (Это же удается без труда доказать и электро-миографически): ишемия захватывает область шейного утолщения (и потому парез вялый) и область выше его (и потому в той же руке имеются признаки пирамидной неполноценности).
Поскольку в данной главе речь идет уже не о периоде новорожденное™, а о последствиях этих повреждений, следует иметь в виду, что паретичная рука (или обе руки, если у ребенка верхний вялый парапа-рез) существенно гипотрофична, но главное — отстает в росте, у некоторых пациентов — весьма существенно. При грубых парезах руки могут быть существенно деформированы, чему способствуют элементы косорукости (поскольку парез смешанный). Все попытки нейрохирур-
гически или ортопедически корригировать эту косорукость, к сожалению, мало что дают.
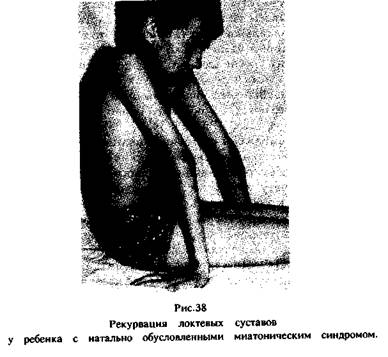
Тонус мышц в паретичных руках резко снижен. Это приводит к явной рекурвации в локтевых суставах иногда до явно слышимого хруста в них при исследовании объема движений. Полезен и демонстративен симптом большого пальца — у ребенка большой палец руки вследствие гипотонии мышц без труда пригибается к предплечью. Описанный у новорожденных с этой патологией симптом "тюленьих лапок" с годами обычно постепенно сглаживается, но слабость в кистях очень затрудняет все движения ребенка — пользование предметами, самообслуживание и т.д. Что касается проприоцептивных рефлексов с рук, то они повышены в силу тех причин, которые были нами чуть раньше объяснены. Эта гиперрефлексия с рук нередко служит плохую службу для топического диагноза: врач, не знающий проблему спи-нальных ишемий, обнаружив повышение рефлексов и с рук, и с ног, не обращает внимания на гипотрофию и гипотонию мышц рук и относит весь симптомокомплекс в целом к одному из проявлений все того же... детского церебрального паралича.
Следствием периферического пареза рук и самой по себе церви-кальной травмы является очень важный симптом — асимметрия стояния плечевого пояса и кривошея, которую ортопеды, как правило, считают конгенитальной, чаще всего без всяких на то оснований (Рис. 33). Наши многочисленные наблюдения за такими пациентами убеждают, что врожденная кривошея является редкостью, и этот диагноз должен быть доказан не менее аргументированно, чем предположение о родовой травме этой локализации.
Обсуждая проблему "родовых плечевых плекситов" — акушерских параличей руки у новорожденных, мы упоминали об очень ценном симптоме — защитном напряжении шейно-затылочных мышц (Рис. 34). Чаще всего этот дефанс виден даже на глаз, но особенно демонстративен при пальпации. Попытки преодолеть эту кривошею и это защитное напряжение средствами мануальной терапии или какими-то ортопедическими приемами совершенно недопустимы — велика опасность дополнительной дислокации шейных позвонков и нарастания ишемии за счет компримирования позвоночных артерий.
У детей с цервикальной натальной травмой есть еще один очень частый симптом — выраженная гипотрофия мышц плечевого пояса, похудание над- и подостных мышц и грубое отстояние лопаток — симптом "крыловидных лопаток" (Рис. 35,36). Мы многократно встречали таких пациентов, где выраженность крыловидного отстояния лопаток послужила поводом для совершенно необоснованного предположения о прогрессирующей мышечной дистрофии, где также типичным симп-

|

|

|

|
томом являются крыловидные лопатки. Однако у больных миопатией проприоцептивные рефлексы резко снижены или отсутствуют, а электромиографическое исследование выявляет не переднероговой тип изменений, а резко сниженные потенциалы I типа. Спутать эти два заболевания решительно невозможно.
Итак, мы пришли к заключению, что при поражении спинного мозга на уровне шейного утолщения имеется верхний вялый парапарез (реже монопарез) в сочетании с пирамидными парезами в ногах или без таковых.
Здесь мы считаем очень важным обсудить вопрос о точно таком же симптомокомплексе, но относительно не грубо выраженном, наблюдаемом у очень многих детей, которые считаются совершенно здоровыми. Этот синдром является также результатом катальной патологии на уровне шейного утолщения спинного мозга, но не столь грубой — мы называем его "синдромом периферической цервикальной недостаточности". В литературе об этом симптомокомплексе ничего не сказано. Мы описали его впервые в 1975 г., а затем позднее В.Ф. Прусаков (1986) в нашей клинике специально исследовал все его клинические проявления.
Известно было описание синдрома Персонейдж-Тернера (1948, 1957), когда на фоне внезапных резких болей в руке у больных становится очевидной слабость в руке и нарастающая атрофия мышц плечевого пояса. А.А. Скоромец (1979) первым упоминает о непонятных амиотрофиях плечевого пояса у призывников. Автор предполагает, что изменения соответствуют описаниям того же самого синдрома периферической цервикальной недостаточности, не замеченного педиатрами. И. Гаусманова-Петрусевич (1971) наблюдала аналогичных пациентов с не грубой атрофией мышц, иннервируемых из сегментов С5-Сб-Что касается происхождения этих атрофии, то автор считает трудной их интерпретацию и допускает роль вирусных инфекций, холодового фактора, микротравм. О роли катальной травмы шейных сегментов спинного мозга, несмотря на очевидную вероятность такого предположения, никто из авторов не упоминает.
Сагазо, Саге11а (1966) исследовали электромиографически мышцы плечевого пояса у юношей с упомянутым выше синдромом Персонейдж-Тернера, доказали грубую иннервационную патологию мышц и высказали очень важную мысль об "ишемическом происхождении" заболевания.
Шгауата, ТвиЬак! (1963), НазЬшнЛо, Азаёа (1976) наблюдали аналогичные амиотрофии плечевого пояса у юношей, убедились в их сегментарном происхождении и впервые в литературе нашли четкую взаимосвязь между развитием этих гипотрофии и занятиями спортом.
А мы неоднократно подчеркивали, что именно при занятиях спортом, при физических нагрузках на область шеи и плечевого пояса у обладателей скрытой нахально обусловленной патологии шейного отдела спинного мозга довольно остро развиваются амиотрофии плечевого пояса. По сути речь идет об остром нарушении спинального кровообращения, какими бы терминами его ни пытались закамуфлировать. В нашей клинике это было подтверждено специальными исследованиями Э.И. Аухадеева (1991) и Б.И. Мугермана (1989).
Число детей с нахально обусловленным синдромом периферической цервикальной недостаточности велико. При массовом целенаправленном обследовании школьников младших классов мы обнаружили эти симптомы перенесенной субклинически нахальной цервикальной травмы не менее чем у трети всех осмотренных. Среди контингента профессионально-технических училищ этот процент существенно выше, что позволяет прийти к закономерным предположениям. Б.И. Му-герман в нашей клинике тщательно обследовал неврологически 157 начинающих юных гимнастов и акробатов и обнаружил выраженные амиотрофии плечевого пояса у 2/3 этих спортсменов. Именно эти дети со временем стали предъявлять многочисленные неврологические жалобы, и многие из них были вскоре отстранены от занятий спортом в связи с непереносимостью физических нагрузок.
Хотя мы называем данную клиническую картину синдромом периферической цервикальной недостаточности, это тот же самый симпто-мокомплекс, который нами только что описан применительно к нахальной травме на уровне шейного утолщения спинного мозга, но не удается выявить явных парезов ни в руках, ни в ногах. Это — и защитное напряжение шейно-затылочных мышц, и кривошея с асимметрией стояния плечевого пояса, с гипотонией мышц рук (вплоть до рекурва-ции в локтевых суставах) (Рис. 33, 34, 37, 38). Среди всех этих симптомов особенно выражены отстояние лопаток, атрофии над- и полостных мышц — именно эти неврологические признаки и должны сразу же привлечь к себе особое внимание при осмотре (Рис. 35, 36, 38, 39). По большому счету у 40% всех этих пациентов можно выявить и легкую слабость в руках, то есть субклинический верхний вялый пара-парез. Именно эти дети составляют группу высокого риска развития последующих отсроченных неврологических осложнений, которые мы подробно опишем в последующих главах. Трудно себе предсхавихь, но нам совместно с В.Ф. Прусаковым и М.К. Михайловым удалось доказать, что у этих пациентов с синдромом периферической цервикальной недостаточности имеются очень грубые рентгенологические признаки перенесенной родовой травмы шейного отдела позвоночника (Рис. 40). В последующем иногда бывает достаточно небольшого физического

|

|
|
12Р-79
воздействия на эту область, и появляются грубые осложнения. В то же время многие из этих детей никогда ни на что не жалуются, и никто не догадывается (ни родители, ни врачи) о существующей у них неполноценности, о перенесенной ими родовой травме и о том риске, которому они постоянно подвержены. Что касается необычной частоты этого синдрома, то она лишь убеждает, как часто новорожденные получают родовую травму в области шейного отдела позвоночника и спинного мозга, и никто эти травмы не замечает и не фиксирует.
Несколько труднее оценивать неврологический симптомокомп-лекс, который возникает при повреждениях грудного отдела спинного мозга. Об этой локализации родовых травм в литературе сообщается очень мало, хотя на практике нижний спастический парапарез, типичный для этой локализации поражения, встречается очень часто и фигурирует в медицинских документах как "детский церебральный паралич, форма Литтля". Мы уже упоминали в первых главах книги, что Шт1е (1862,1864) описывал и церебральную, и спинальную патологию у новорожденных и, не будучи неврологом, не приводил никаких критериев дифференциальной диагностики. Почему благодарные потомки связали имя Литтля именно с этой формой перинатальной патологии, остается неясным.
Форма, о которой идет речь, особенно часто встречается у детей, родившихся недоношенными. Никто из исследователей не отвечает на вопрос, почему это происходит. Локализация повреждения в грудном отделе спинного мозга и у детей, и у взрослых (в этом смысле не может быть никаких возрастных особенностей) проявляет себя нижним спастическим парапарезом, поскольку мозговые структуры не вовлечены в процесс и волокна кортико-спинального пути интактны. В результате парезов в руках нет, а нарушены лишь пирамидные пути, обеспечивающие центральную иннервацию для ног, — отсюда и изолированные спастические параличи в ногах. Этот нижний спастический парапарез может возникнуть и при повреждении верхних отделов грудной части спинного мозга (уровень В2-В5 сегментов), и при повреждении нижних отделов спинного мозга (уровень Вб-7-Ою-12 сегментов). В обоих случаях типично возникновение нижнего спастического парапареза. Но есть и принципиальное отличие следующего характера. Упомянутый нами верхний уровень получает кровоснабжение из системы позвоночных артерий, а нижний уровень — из артерии поясничного утолщения (артерии Адамкевича). В первом случае лечение должно быть направлено на нормализацию кровотока в бассейне позвоночных артерий, во втором случае — на нормализацию кровотока в бассейне артерии Адамкевича. Следует признать, что дифференциация обоих уровней очень непроста, а иногда без электромиографического обследования
просто невозможна. Тем не менее необходимость такой дифференциации не вызывает сомнений. Основные принципы различия следующие. При поражении позвоночных артерий с ишемией в зоне Ог-^4 сегментов, как мы упоминали, развивается тот же нижний спастический парапарез, но обычно имеются еще какие-то дополнительные симптомы за счет сосудистых нарушений в других ветвях той же артерии: признаки пирамидной недостаточности в руках (высокие рефлексы, патологические симптомы с рук), иногда синдром периферической цервикальной недостаточности в сочетании со спастическим парезом ног, рентгеновские признаки перенесенной травмы на шейной спонди-лограмме, характерные изменения на реоэнцефалограмме и электро-миограмме.
При ишемии в нижней части грудного отдела спинного мозга нижний спастический парапарез является единственным симптомокомп-лексом, неврологическая симптоматика в руках не выявляется. Более того, ишемия хоть в какой-то мере распространяется на область поясничного утолщения, но клинически распознать эти переднероговые симптомы очень трудно (спастика преобладает). Большое значение здесь приобретает электромиографическое исследование с мышц ног— у таких пациентов можно выявить наряду с грубой надсегментарной ЭМ Г-симптоматикой признаки сегментарной спинальной неполноценности. Эти данные определяют диагноз.
Относительно редко у таких больных нижний спастический пара-парез сочетается с вялым парезом брюшной стенки. В тяжелых случаях брюшная стенка у таких пациентов буквально выстоит, дряблая, но это особенно заметно при асимметричном поражении. При двустороннем поражении брюшная стенка равномерно дряблая, и тогда этому важному симптому педиатр находит другое объяснение.
Мы привели описание типичных вариантов неврологической картины болезни при патологии грудного отдела спинного мозга. Остается только непонятным, почему столь типичный симптомокомплекс в большинстве публикаций называется синдромом церебрального паралича, если это типично спинальная симптоматика. Достаточно привести такой пример. Если неврологически осмотреть двух дошкольников с нижним спастическим парапарезом, из которых один лечится по поводу детского церебрального паралича "с синдромом Лкттля", а другой — по поводу семейной спинальной параплегии Штркмпеля, и при этом не привести данных развития заболевания (первое существует со дня рождения и убывает, а второе выявляется постелен* о, несколько лет спустя и прогрессирует), то отличить их друг от друга невозможно: у обоих детей типичный нижний спастический парапарез с высоким тонусом мышц ног, с гиперрефлексией коленных и ахилловых рефлек-
П9
сов и с набором патологических стопных знаков и походкой типа "плетения косы". И это клиническое тождество при том, что болезнь Штрюмпеля — всегда спинальный процесс, а синдром Литтля — церебральный. Остается надеяться, что приведенные нами доводы помогут убедить хотя бы какую-то часть читателей в существовании еще одной поразительной ошибки в детской неврологии. Вспомним приведенный выше факт, что в докторской диссертации М.Я. Брейтмана (1902), выполненной под руководством академика В.М. Бехтерева, болезнь Литтля расценивается как типично спинальное заболевание. Прошло более 90 лет, а эту аксиому все еще приходится заново доказывать.
Клиническая картина перинатальных повреждений спинного мозга на уровне поясничного утолщения более характерна и проще доказывается, поскольку главным синдромом является нижний вялый па-рапарез (Рис. 41). Вялые параличи никак с церебральной локализацией поражения не совместить. Хотя и тут встречаются удивительные "находки": выраженные атрофии ягодичных мышц у таких пациентов с вялым нижним парапарезом в некоторых монографиях по ДЦП называются симптомом "проколотого мяча" и считается типичным проявлением детского церебрального паралича. После этого грешно обижаться на диагностику молодых начинающих детских неврологов.

Мы упоминали выше, что спинальные поражения у детей чаще всего ишемические, а зона поясничного утолщения кровоснабжается из артерии Адамкевича. Для спинальной ишемии очень характерна избирательность поражения клеток передних рогов спинного мозга, а потому амиотрофический симптомокомплекс у таких пациентов является ведущим. Походка может быть типа степажа, если локализация поражения преимущественно дистальная, или типа утиной, переваливающейся, если проксимальные отделы нижних конечностей паретич-ны больше, чем дистальные. Существуют варианты, когда у одного и того же ребенка сочетаются оба вида походок.
Мышцы ног гипотрофичны, как это и типично для вялых парезов, но опять-таки, если парезы двусторонние и симметричные, то гипотрофия не бросается в глаза (трудно сравнивать). При преимущественно одностороннем парезе разница в мышцах ног совершенно очевидна, и ошибиться в оценке пареза можно лишь при очень большой степени неврологического незнания. Гипотрофия может распространяться преимущественно на дистальные отделы и на проксимальные. В последнем случае ягодичные мышцы дряблые (отсюда и термин "проколотый мяч"), ребенок не может их напрячь при просьбе врача встать по стойке смирно. Очень характерна сглаженность ягодичной складки — этот симптом должен сразу обратить на себя внимание врача. Как паретич-ная рука у ребенка отстает в росте, так и паретичная нога при вялом ее парезе отстает в росте, создавая впечатление о прогрессировании двигательных нарушений. Очень часто незнание этого факта приводит к диагностическим просчетам.
Аналогично защитному напряжению шейно-затылочных мышц при цервикальной локализации поражения примерно у половины пациентов с люмбальной локализацией можно обнаружить выраженное напряжение паравертебральных мышц на уровне нижнегрудного и поясничного отделов позвоночника. Это напряжение мышц частично ограничивает движения в нижних отделах позвоночника, уменьшая опасность дальнейшего сдавливания сосудов, питающих спинной мозг на этом уровне.
Для спинальных ишемических заболеваний очень характерно отсутствие у подавляющего числа таких пациентов нарушений чувствительности. Исследовать чувствительность и поверхностную, и глубокую у детей этого возраста становится вполне возможно, а для дифференциации с другими заболеваниями спинного мозга отсутствие выпадений чувствительности — симптом очень ценный.
Одним из само собой разумеющихся симптомов нижнего вялого парапареза является снижение мышечного тонуса в ногах. Эта мышечная гипотония является причиной рекурвации в коленных

|
суставах, видимой как при походке, так и при целенаправленном исследовании (Рис. 42).
Рис.42 Ребенок с натально обусловленным нижним вялым парапарезом.
От внимания исследователей совершенно ускользнул еще один никем не описанный факт — у таких детей вследствие "вялости" ног подошвы становятся очень плоскими. Именно эти дети даже по мере восстановления силы в ногах затем превращаются в обладателей плоскостопия. Эта нейроортопедическая тема нам представляется очень перспективной, и она еще ждет своего исследователя.
В одной из последующих глав нашей книги, касающейся поздних, так называемых отсроченных осложнений перинатальных поврежде-
ний нервной системы мы коснемся очень важной и очень большой проблемы перинатальной нейроортопедии. Там, в частности, пойдет речь и о нейрогенной косолапости. Здесь пока лишь упомянем о самом факте, что у пациентов с повреждением спинного мозга на уровне поясничного утолщения косолапость обнаруживается как один из характерных симптомов. Причина ее развития следующая (мы о ней упоминали при оценке неврологических особенностей периода ново-рожденности): у детей с вялым парезом руки типична косорукость, и мы нашли причину этого в существовании пирамидных нарушений в паретичной руке. Именно это сочетание вялого пареза с локальным гипертонусом отдельных мышечных групп и приводит к косорукости. Точно то же самое происходит с парезом ног у пациентов с люмбальной локализацией спинального очага. Ишемия в зоне васкуляризации артерии Адамкевича распространяется не только на сегменты поясничного утолщения, но захватывает и вышележащую область спинного мозга. Вялый парапарез в этих случаях фактически является смешанным, поскольку на фоне грубой гипотонии и гипотрофии мышц имеется и пирамидная симптоматика в той же конечности. При отсутствии противодействия вялых мышц даже небольшой локальный гипертонус части мышц ноги легко приводит к косолапости (аналогичной пронатор-ной контрактуре при акушерских парезах руки) (Рис. 43). Именно потому же коленный и ахиллов рефлексы вместо их ожидаемого снижения или отсутствия оказываются высокими, иногда значительно, и можно в ряде случаев вызвать у этих пациентов и патологические стопные рефлексы.

Наконец, перечисленные выше клинические особенности пациентов с патологией поясничного утолщения спинного мозга объясняют развитие у них таких характерных осложнений, как вторичные паре-тичные вывихи бедра на стороне более грубого пареза ноги и вторичные сколиотические деформации позвоночника. Обо всем этом мы подробнее расскажем в следующей главе.
У пациентов описываемой группы очень демонстративную картину дает электромиографическое исследование, которое в 100% наблюдений выявляет изменения, обнаруживаемые лишь при сегментарной спинальной патологии (II тип ЭМГ) в сочетании с признаками пирамидной неполноценности в тех же ногах. Это настолько типичное сочетание, что если электрофизиолог при записи ЭМГ с мышц ног не обнаруживает признаков патологии пирамидного пути, то клиницист должен усомниться в катальном ишемическом происхождении обнаруженной спинальной патологии.
Мы обсуждали в начале данной книги механизм родовых повреждений спинного мозга у детей. С позиций того, что было сказано, кажется вполне понятным, почему данный вариант катальной спинальной патологии чаще всего возникает у детей, рожденных в тазовом предлежании: тяга за ноги при фиксированном плечевом поясе плода создает чрезвычайную опасность для нижнегрудного и поясничного отделов позвоночника.
Интересно, что Ки§е еще в 1875 г. впервые описал 8 случаев отрыва спинного мозга в области поясничного утолщения при попытке извлечь плод за тазовый конец. И в то же время даже сегодня, в конце XX века, все еще выходят в свет монографии по детской неврологии, в которых о катальных повреждениях спинного мозга (самом частом виде перинатальных повреждений нервной системы!) вообще не упоминается в связи с "отсутствием" подобной патологии.
Разбирая варианты повреждения головного и спинного мозга, возникающие в перинатальном периоде, мы упомянули все уровни, кроме одного — конуса спинного мозга. Общеизвестно, что в области конуса клетки передних рогов (8з-5>5 сегменты) ответственны за иннервацию сфинктеров мочевого пузыря и прямой кишки. Двусторонняя патология этих сегментов приводит к истинному недержанию мочи и кала, причем недержание кала возникает в самых тяжелых случаях. Период новорожденное™ не может быть исключением: перинатальные повреждения области конуса спинного мозга, несомненно, существуют, имеют типичную неврологическую картину, но выявляются лишь при более грубой патологии. Множество относительно легких повреждений проходят недиагностированными, им не придается значения, родителей таких детей врачи долго успокаивают, что так бывает, что дети
могут долго упускать мочу. Лишь 1-2 года спустя становится ясно и врачам, и родителям, что жалобы не случайны и что самое благоприятное время для лечения перинатальных повреждений нижних отделов спинного мозга упущено.
В периоде новорожденное™ у таких пациентов моча выделяется практически постоянно, и встречающиеся на практике ссылки на ранний детский возраст не выдерживают критики. Одновременно у таких пациентов можно обнаружить и зияние ануса, степень выраженности которого зависит от тяжести повреждения спинного мозга (Рис. 44). Для этой локализации поражения типична и гипестезия в аногениталь-ной зоне, но в периоде новорожденности судить о ней практически невозможно: меньшая реакция на уколы вокруг анального отверстия — симптом на этом этапе времени неубедительный.

По мере роста ребенка перечисленные признаки патологии конуса спинного мозга убывают в своей выраженности и приобретают несколько иную форму. При более грубой патологии такие дети легко упускают мочу, испытывают императивные позывы, не всегда успевают дойти до туалета. В более легких случаях ребенку во время бодрствования удается удержать мочу за счет дополнительных импульсов из коры мозга, но во время сна проявляется феномен "опорожнения пузыря по мере наполнения". В педиатрии любые проявления таких жалоб называются ночным энурезом, изучаются не только детскими врачами, но и неврологами и даже психиатрами. Объяснения этого феномена приводятся самые разные, но описанная выше спинальная патология, как причина энуреза, даже не упоминается. В то же время только при спинальном происхождении энуреза возможно проведение локальной целенаправленной терапии, воздействующей непосредственно на зону поражения и потому непосредственно более успешной.
"Спинальный" энурез был впервые описан в наших монографиях, а затем стал предметом специальных исследований Е.Т. Магомедовой (1990), выполненных в нашей клинике. Мы подробно осветим эту проблему ниже, в главах, посвященных поздним осложнениям перинатальных повреждений нервной системы. Здесь только следует оговорить принципиальные вещи — патология конуса спинного мозга чаще всего бывает следствием родовой травмы, особенно у детей, родившихся в тазовом предлежании. Нахальная геморрагия в области дисталь-ных отделов спинного мозга — казуистическая редкость, как и любые другие проявления натально обусловленной интраспинальной геморрагии. Область конуса васкуляризируется из артерии Депрож-Готте-рона ("артерия конуса и эпиконуса"), входящей в спинномозговой канал через межпозвонковые отверстия на уровне Ьз-Ь4 или Ь4-Ь5 позвонков. Достаточно в процессе родов минимальной травмы на этом уровне, и развивается ишемия области конуса спинного мозга с перечисленными выше симптомами. Именно этот механизм развития "спи-нального энуреза" мы и считаем основным. Ишемия спинного мозга делает понятными и принципы диагностики этого симптомокомплекса. Распространение ишемии (хотя бы минимально) на область поясничного утолщения спинного мозга позволяет выявить у таких пациентов хотя бы минимальный парез в ногах, подтверждаемый электромиогра-фически. Чувствительные нарушения в аногенитальной области у дошкольников удается обнаружить без труда, если они имеются (вспомним преобладание двигательных нарушений над чувствительными при ишемиях спинного мозга). Нам удалось обнаружить ряд точек для миографической верификации патологии конуса у таких детей — это обследование делает диагноз доказанным.
Кроме нахальных повреждений конуса спинного мозга в очень редких случаях встречается и врожденная патология спинного мозга. У таких пациентов никакой положительной динамики на отмечается, анальное отверстие не смыкается, моча капает постоянно, и обычно имеются дополнительные свидетельства конгенитальной неполноценности. Лечение таких пациентов, как правило, неэффективно.
Не нашли, что искали? Воспользуйтесь поиском: