
ТОР 5 статей:
Методические подходы к анализу финансового состояния предприятия
Проблема периодизации русской литературы ХХ века. Краткая характеристика второй половины ХХ века
Характеристика шлифовальных кругов и ее маркировка
Служебные части речи. Предлог. Союз. Частицы
КАТЕГОРИИ:
- Археология
- Архитектура
- Астрономия
- Аудит
- Биология
- Ботаника
- Бухгалтерский учёт
- Войное дело
- Генетика
- География
- Геология
- Дизайн
- Искусство
- История
- Кино
- Кулинария
- Культура
- Литература
- Математика
- Медицина
- Металлургия
- Мифология
- Музыка
- Психология
- Религия
- Спорт
- Строительство
- Техника
- Транспорт
- Туризм
- Усадьба
- Физика
- Фотография
- Химия
- Экология
- Электричество
- Электроника
- Энергетика
Статистические показатели смертности
Чтобы получить полное представление о состоянии смертности населения рассчитывают и анализируют следующие показатели:
• общий коэффициент смертности;
• коэффициент материнской смертности;
• показатели детской смертности;
• коэффициент перинатальной смертности;
• коэффициент мертворождаемости;
• показатель летальности.
Общий коэффициент смертности рассчитывается как отношение общего числа умерших за год к среднегодовой численности населения. Это отношение умножается на 1000 и измеряется в промилле (?).

Начиная с 90-х годов, этот показатель сохраняет тенденцию к росту и составил в 2008 г. 14,6 на 1000 населения (см. рис. 1.3). По шкале, приведенной в табл. 1.2, уровень смертности населения в Российской Федерации оценивается как средний.
Таблица 1.2. Схема оценки показателя смертности

Помимо общего коэффициента смертности, рассчитываются коэффициенты смертности от отдельных заболеваний: ишемиче-ской болезни сердца, травм и отравлений, злокачественных новообразований и др. Например, смертность от острого инфаркта миокарда исчисляется как отношение числа умерших от данного заболевания к среднегодовой численности населения и выражается в промилле (?).

Большое значение в разработке и реализации комплекса мер по снижению смертности населения имеет анализ показателя структуры причин смерти, которая представлена на рис. 1.4.

Рис. 1.4. Структура причин смертности населения Российской Федерации (2008)
На первом месте среди всех причин смертности - болезни системы кровообращения (56,8%), на втором - новообразования (13,7%), на третьем - внешние причины (11,8%). Эти заболевания составляют более 80% всех причин смертности населения Российской Федерации.
Наряду с общим коэффициентом смертности большое значение имеет учет и анализ материнской смертности. Из-за невысокого уровня она не оказывает заметного влияния на демографическую ситуацию в целом, однако представляет собой одну из основных характеристик в оценке организации работы службы родовспоможения.
Материнская смертность - это смерть женщины, наступившая в период беременности, независимо от ее продолжительности и локализации, или в течение 42 дней после ее окончания от какой-либо причины, связанной с беременностью, отягощенной ею или ее ведением, но не от несчастного случая или внезапно возникшей причины.
Случаи материнской смертности подразделяются на две группы:
1) смерть, непосредственно связанная с акушерскими причинами (смерть в результате осложненного течения беременности, родов и послеродового периода, а также в результате диагностических вмешательств и неправильного лечения);
2) смерть, косвенно связанная с акушерскими причинами (смерть в результате имевшегося ранее или развившегося в период беременности заболевания, вне связи с непосредственной аку-
шерской причиной, но отягощенного физиологическим воздействием беременности). Коэффициент материнской смертности рассчитывается по следующей формуле и измеряется в сантимиллях (0/0000).

Данный показатель позволяет оценить все потери беременных (от абортов, внематочной беременности, акушерской экстрагениталь-ной патологии в течение всего периода гестации), а также рожениц и родильниц в течение 42 дней после окончания беременности. За последние два десятилетия в России этот показатель снизился с 47,4 до 21,0 случаев (на 100 тыс. родившихся живыми) (рис. 1.5).

Рис. 1.5. Динамика показателя материнской смертности в Российской Федерации (1990-2008)
Одной из ведущих причин материнской смертности являются аборты. Из числа умерших от абортов более 1/4 умирает в возрасте до 25 лет. В структуре причин смерти женщин от абортов ведущую роль играют сепсис и кровотечения.
Снижение показателя абортов с 55,0 в 2000 г. до 32,0 в 2008 г. (на 1000 женщин фертильного возраста) сыграло положительную роль в динамике материнской смертности.
Детская смертность
Показатели детской смертности характеризуют не только состояние здоровья детского населения, но и уровень социально-экономического благополучия общества в целом. Правильный и своевременный анализ детской смертности позволяет разработать ряд конкретных мер по улучшению здоровья беременных и детей, оценить эффективность проводимых профилактических мероприятий, работу местных органов управления здравоохранением по охране материнства и детства.
Детская смертность имеет сложную структуру, которая определяется в основном причинами смерти и возрастом умерших детей. В статистике детской смертности принято выделять следующие группы показателей:
• показатели смертности детей на 1-м году жизни (младенческая смертность);
• показатели смертности детей в возрасте от 1 года до 17 лет включительно.
Младенческая смертность - это важнейшая составляющая детской смертности, она рассчитывается по следующей формуле и выражается в промилле (?).

За последние два десятилетия этот показатель в РФ имеет стойкую тенденцию к снижению и составил 8,5 в 2008 г. (рис. 1.6).
В соответствии с рекомендациями ВОЗ в анализе здоровья детей выделяют перинатальный период, включающий в себя три периода:
• антенатальный (с 22-й недели беременности до родов);
• интранатальный (период родов);
• ранний неонатальный (первые 168 ч жизни ребенка).
Смертность детей в перинатальном периоде характеризуется коэффициентом перинатальной смертности, который рассчитывается как отношение суммы числа родившихся мертвыми и числа умерших в первые 168 ч жизни к числу родившихся живыми и мертвыми.


Рис. 1.6. Динамика показателя младенческой смертности в Российской Федерации (1990-2008)
Этот показатель за последние годы также имеет тенденцию к снижению и составил в 2008 г. 8,3?. Анализ перинатальной смертности позволяет оценить преемственность в работе акушерской и педиатрической служб.
Смертность в антенатальном и интранатальном периодах в сумме дают мертворождаемость, коэффициент которой рассчитывается по следующей формуле.

Основные причины мертворождаемости в Российской Федерации: осложнения со стороны плаценты и пуповины, осложнения беременности и родов у матери, инфекции, врожденные аномалии развития плода, а также состояния матери, не связанные с настоящей беременностью.
Для регистрации смерти в перинатальном периоде заполняется «Медицинское свидетельство о перинатальной смерти» (ф. 106-2/у-08).
Помимо показателей смертности, в оценке здоровья населения, проживающего на отдельных административных территориях, используются показатели летальности от отдельных заболеваний, которые рассчитываются иначе. Так, если для расчета коэффициента смертности в качестве среды берется население, то при расчете показателя летальности такой средой служат больные. Например, леталь-
ность от острого инфаркта миокарда рассчитывается по следующей формуле и выражается в процентах (%).

Для анализа качества лечения больных, находящихся в больничных учреждениях, используют другой, отличный от предыдущих показателей смертности и летальности, показатель летальности в стационаре. Он рассчитывается по следующей формуле и выражается в процентах (%).

* Показатель рассчитывается по отдельным нозологическим формам и возрастно-половым группам больных.
Показатель летальности в стационаре позволяет комплексно оценить уровень организации лечебно-диагностической помощи в стационаре, использование современных медицинских технологий, преемственность в работе амбулаторно-поликлинических и больничных учреждений.
3. Коэффициент естественного прироста населения представляет собой наиболее общую характеристику демографической ситуации и исчисляется как разность между показателями рождаемости и смертности по следующей формуле.

Отрицательный естественный прирост свидетельствует о явном неблагополучии в обществе и его принято называть противоестественной убылью населения. Такая демографическая ситуация обычно характерна для периода войн, экономических кризисов и других потрясений.
За всю историю России (не считая периода войн) впервые в 1992 г. в стране был отмечен отрицательный естественный прирост (противоестественная убыль) населения, который сохранился до настоящего времени и составил в 2008 г. 2,5? (см. рис. 1.3). Отрицательный естественный прирост (противоестественная убыль) ведет к сокращению численности постоянного населения страны и другим неблагоприятным демографическим явлениям.
Важнейшая задача общества - создать необходимые социально-экономические условия для воспроизводства населения, превышения уровня рождаемости над смертностью.
4. Одним из показателей, используемых для комплексной оценки общественного здоровья, является средняя продолжительность предстоящей жизни (СППЖ). Под этим показателем следует понимать гипотетическое число лет, которое предстоит прожить данному поколению родившихся или числу живущих определенного возраста при условии, что на всем протяжении жизни смертность в каждой возрастной группе будет такой же, какой она была в том году, для которого производилось исчисление. Этот показатель характеризует жизнеспособность населения в целом, он не зависит от особенностей возрастной структуры населения и пригоден для анализа в динамике и сравнения данных по разным административным территориям и странам. Его нельзя путать со средним возрастом умерших или средним возрастом населения.
СППЖ рассчитывается на основании имеющихся повозрастных показателей смертности путем построения специальных таблиц смертности (дожития) для реального или гипотетического поколения. В 2008 г. этот показатель в Российской Федерации для мужчин составил 61,8 лет, для женщин - 74,2 года.
Таким образом, для демографической ситуации в России конца прошлого и начала нынешнего века характерны депопуляционные процессы. Причем наблюдается депопуляция основного этноса страны - русских, а это не только этническая, но и общегосударственная политическая, социальная и экономическая проблема.
С учетом этого Указом Президента РФ № 1351 от 9 октября 2007 г. утверждена «Концепция демографической политики Российской Федерации на период до 2025 года», которая направлена на увеличение продолжительности жизни населения, сокращение уровня смертности, рост рождаемости, регулирование внутренней и внешней миграции, сохранение и укрепление здоровья населения и улучшение на этой основе демографической ситуации в стране.
ЗАБОЛЕВАЕМОСТЬ
Заболеваемость населения - это важнейшая составляющая комплексной оценки здоровья населения. Учет заболеваемости ведется практически всеми медицинскими учреждениями. Анализ заболеваемости необходим для выработки управленческих решений как на федеральном, так на региональном и муниципальном уровнях управления системой здравоохранения. Только на ее основе возможны правильное планирование и прогнозирование развития сети учреждений здравоохранения, оценка потребности в различных видах ресурсов. Показатели заболеваемости служат одним из критериев оценки качества работы медицинских учреждений, системы здравоохранения в целом.
Основные источники получения информации о заболеваемости населения следующие:
• регистрация случаев заболевания при обращении населения за медицинской помощью в организации здравоохранения;
• регистрация случаев заболевания при медицинских осмотрах;
• регистрация случаев заболеваний и причин смерти по данным патологоанатомических и судебно-медицинских исследований.
Учет заболеваемости по данным обращаемости населения за медицинской помощью в организации здравоохранения ведется на основании разработки «Талона амбулаторного пациента» (ф. 025-6(7)/у-89; 025-10/у-97; 025-11/у-02; 025-12/у-04) или «Единого талона амбулаторного пациента» (ф. 025-8/у-95). Талоны заполняются на все заболевания и травмы (кроме острых инфекционных заболеваний), во всех поликлиниках, амбулаториях в городах и сельской местности.
В зависимости от системы организации работы в поликлинике талоны заполняются по окончании приема врачами или медицинскими сестрами по указанию врачей или централизованно статистиком учреждения по данным переданных ему с приема «Медицинских карт амбулаторного больного», «Историй развития ребенка» и т.д. В настоящее время в организациях здравоохранения внедряется новая методика учета заболеваемости по законченному случаю обслуживания с автоматизированной обработкой первичной медицинской документации на основании данных «Талона амбулаторного пациента».
Однако данные заболеваемости населения (по обращаемости) за медицинской помощью не всегда носят объективный характер, поэтому для более полной оценки общественного здоровья показатели заболеваемости по данным обращаемости необходимо уточнять и
дополнять. Для этого используют данные о заболеваемости населения, полученные в результате проводимых медицинских осмотров.
Результаты медицинских осмотров фиксируются в «Карте подлежащего периодическому осмотру» (ф. 046/у) - для лиц, проходящих обязательные периодические осмотры, в «Медицинской карте амбулаторного больного» (ф. 025/у-87, 025/у-04), в «Истории развития ребенка» (ф. 112/у), «Медицинской карте ребенка» (ф. 026/у), в «Медицинской карте студента вуза».
В зависимости от поставленных задач и используемых организационных технологий медицинские осмотры подразделяют на:
• предварительные медицинские осмотры;
• периодические медицинские осмотры;
• целевые медицинские осмотры.
Предварительные медицинские осмотры проводят при поступлении на работу или учебу с целью определения соответствия состояния здоровья требованиям профессии или обучения, а также выявления заболеваний, которые могут прогрессировать в условиях работы с профессиональными вредностями или в процессе учебы.
Цель периодических медицинских осмотров - динамическое наблюдение за состоянием здоровья работающих в условиях воздействия профессиональных вредностей, своевременное установление начальных признаков профессиональных заболеваний, выявление общих заболеваний, препятствующих продолжению работы с вредными опасными веществами и производственными факторами.
Целевые медицинские осмотры проводятся, как правило, для обнаружения ранних форм социально-значимых заболеваний (злокачественные новообразования, туберкулез, сахарный диабет и другие) и охватывают различные группы организованного и неорганизованного населения.
Лучший способ массового медицинского осмотра с точки зрения качества - это проведение его бригадой специалистов. Однако такие осмотры связаны с необходимостью привлечения значительных кадровых, финансовых, материальных ресурсов.
Именно поэтому стремление охватить медицинскими осмотрами как можно большую часть населения с привлечением ограниченного объема ресурсов обусловило разработку и внедрение различных организационных форм обследования с использованием многообразных тестов. Эти организационные формы носят общее название «скрининг». Само понятие «скрининг» берет начало от английского слова «screening», что в переводе означает просеивание, отсев, отбор.
Скрининг - это массовое обследование населения и выявление лиц с заболеваниями или начальными признаками заболеваний. Основная цель скрининга - провести первичный отбор лиц, требующих углубленного обследования, консультации узких специалистов, формирования групп повышенного риска заболевания определенной патологией. Как правило, целевые (скрининговые) медицинские осмотры проводятся в несколько этапов.
В результате медицинских осмотров рассчитывается показатель патологической пораженности.

При хорошо спланированных и проведенных медицинских осмотрах дополнительно устанавливается 2000-2500 случаев заболеваний (на 1000 населения), то есть в среднем по 2-2,5 заболевания на человека, которые не являлись причиной обращения пациентов в медицинские учреждения. Эти дополнительно определенные на медицинских осмотрах заболевания учитываются для расчета показателя исчерпанной заболеваемости населения. Кроме того, для получения полной и объективной картины заболеваемости населения должны учитываться и случаи заболеваний, которые привели к гибели больного, но не явились причиной его обращения в лечебно-диагностические учреждения при жизни. Эти случаи регистрируются при патологоанатомических и судебно-медицинских исследованиях.
При регистрации заболеваний необходимо следовать следующим правилам. При изучении первичной заболеваемости за единицу наблюдения принимают случай заболевания, зарегистрированный впервые в жизни у пациента в данном году. Диагнозы острых заболеваний регистрируют каждый раз при их новом возникновении в течение года, хронические заболевания учитывают только один раз в году, обострения хронических заболеваний не учитывают. Таким образом, для расчета показателя первичной заболеваемости берут все заболевания, возникшие у больного впервые в течение года и отмеченные в формах первичной учетной медицинской документации («Талоне амбулаторного пациента» или «Едином талоне амбулаторного пациента») знаком (+).
При изучении общей заболеваемости учитывают все случаи заболеваний, зарегистрированные со знаком (+) и знаком (-). Со знаком (+) регистрируются все заболевания, отнесенные к первичной заболеваемости. Со знаком (-) регистрируются первые в данном году обращения по поводу хронического заболевания, выявленного в предыдущие годы.
Среди работающего населения выделяют заболеваемость профессиональными болезнями и заболеваемость с временной утратой трудоспособности (ЗВУТ), которые занимают особое место в статистике заболеваемости в силу большой социально-экономической значимости.
Основным нормативным документом, который используется во всех странах мира для изучения заболеваемости и причин смертности, служит Международная статистическая классификация болезней и проблем, связанных со здоровьем (МКБ). МКБ - это система группировки болезней и патологических состояний, которая пересматривается и утверждается ВОЗ примерно каждые 10 лет. В настоящее время у нас в стране, как и во всем мире, действует Международная классификация десятого пересмотра - МКБ-10 (табл. 1.3).
Таблица 1.3. Классы болезней (МКБ-10)
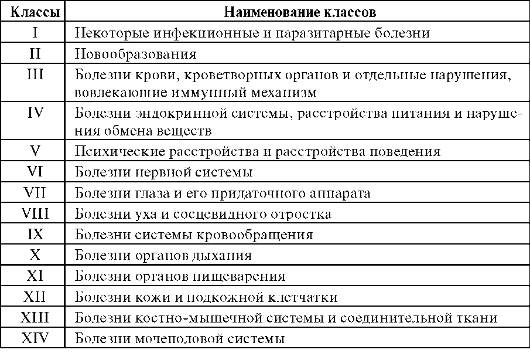
Окончание табл. 1.3

С учетом источников и методов получения данных в статистике заболеваемости рассчитывают следующие основные показатели:
• первичную заболеваемость;
• общую заболеваемость (распространенность, болезненность);
• исчерпанную (истинную) заболеваемость.
Первичная заболеваемость - это совокупность новых, нигде ранее не учтенных и впервые в данном году зарегистрированных при обращении населения за медицинской помощью случаев заболеваний.
Показатель первичной заболеваемости рассчитывается по следующей формуле.

Уровень первичной заболеваемости взрослого населения Российской Федерации колеблется в пределах 500-600?. Уровень первичной заболеваемости детей значительно превышает аналогичные показатели у взрослых и находится в пределах 1800-1900?.
Общая заболеваемость (распространенность, болезненность) - это совокупность первичных в данном году случаев обращений населения за медицинской помощью по поводу заболеваний, выявленных как в данном году, так и в предыдущие годы.
Показатель общей заболеваемости по обращаемости рассчитывается по следующей формуле.

Уровень общей заболеваемости взрослого населения Российской Федерации составляет в среднем 1300-1400?. Показатель общей заболеваемости детского населения также значительно превышает уровень заболеваемости взрослого населения и находится в пределах 2300-2400?. Последнее десятилетие сохраняется тенденция роста первичной и общей заболеваемости как взрослого, так и детского населения.
Информация об обращаемости населения за медицинской помощью, сведения, полученные в результате медицинских осмотров, разработка данных о причинах смерти характеризуют лишь различные стороны многопланового показателя заболеваемости и взятые в отдельности не дают возможности его комплексной оценки. Именно поэтому наиболее полной характеристикой заболеваемости населения служит показатель исчерпанной (истинной) заболеваемости, который включает в себя заболевания, зарегистрированные при обращении населения за медицинской помощью в организации здравоохранения, выявленные дополнительно при медицинских осмотрах и данные о причинах смерти, которые при жизни больного не были зарегистрированы в организациях здравоохранения. Рассчитывается по следующей формуле.

* Учитываются заболевания, по поводу которых не было зарегистрировано обращения в организации здравоохранения.
На рис. 1.7 этот показатель представлен в виде «айсберга», где «надводная» часть - заболевания, по поводу которых население обращается в лечебно-профилактические учреждения, а «подводная» - те случаи заболеваний, которые устанавливаются только при медицинских осмотрах или вызвавшие смерть больного. С учетом того, что при медицинских осмотрах выявляется значительное число хронических заболеваний (45% от «исчерпанной» заболеваемости населения), необходимо особое внимание обращать на тщательную организацию и проведение медицинских осмотров. По результатам специально проведенного исследования жителей Новгородской области этот показатель составил 3812,0?.
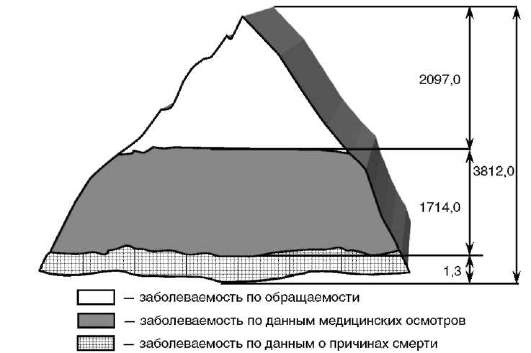
Рис. 1.7. «Исчерпанная» (истинная) заболеваемость населения Новгородской области (число случаев заболеваний на 1000 жителей) по результатам специально проводимых исследований
Аналогично эти показатели можно рассчитать для отдельных классов болезней и нозологических форм. Тогда в числителе берется не общее число всех заболеваний, а лишь число случаев по данному классу болезней или нозологической форме. Например, показатель общей заболеваемости населения болезнями системы кровообращения можно рассчитать по следующей формуле.

Для анализа заболеваемости важно знать не только уровень показателя, но и его структуру по отдельным болезням и возрастно-половым группам.
Структура общей заболеваемости взрослого населения представлена на рис. 1.8.

Рис. 1.8. Структура общей заболеваемости взрослого населения Российской Федерации в 2008 г.
На первом месте в структуре показателя общей заболеваемости взрослого населения находятся болезни системы кровообращения - 18,9%, на втором месте болезни органов дыхания - 14,9%, на третьем месте болезни костно-мышечной системы - 9,4%.
Структура общей заболеваемости детского населения отличается от таковой у взрослого (рис. 1.9). На первом месте в структуре показателя общей заболеваемости детского населения находятся болезни органов дыхания - 50,2%, на втором месте болезни органов пищеварения - 6,6%, на третьем месте болезни кожи и подкожной клетчатки - 5,0%.

Рис. 1.9. Структура общей заболеваемости детского населения Российской Федерации в 2008 г.
ИНВАЛИДНОСТЬ
Не все заболевания можно вылечить, поэтому в отдельных случаях болезнь приводит человека к инвалидности. Показатели инвалидности служат важными медико-социальными индикаторами общественного здоровья, характеризуют экологическое состояние территории, качество проводимых профилактических мероприятий, уровень социально-экономического развития общества.
По оценкам экспертов ВОЗ, инвалиды составляют около 10% населения земного шара, из них более 100 млн детей.
В Российской Федерации на учете в органах социальной защиты населения состоит свыше 10 млн инвалидов. Ежегодно впервые признаются инвалидами свыше 1 млн человек.
Слово «инвалид» происходит от латинского «invalidus» - слабый, немощный. Инвалидом принято считать человека, имеющего нарушение здоровья со стойким расстройством функций организма, обусловленное заболеваниями, последствиями травм или дефектами, которое ограничивает жизнедеятельность и вызывает необходимость его социальной защиты.
Признание человека инвалидом возможно только при медико-социальной экспертизе, которую осуществляют Федеральные государственные учреждения - бюро медико-социальной экспертизы (бюро МСЭ). В зависимости от степени нарушения функций организма и жизнедеятельности установлены три группы инвалидности.
• I группа: стойкие и значительно выраженные нарушения функций организма, обусловливающие необходимость в постоянной посторонней помощи, уходе или надзоре. В некоторых случаях инвалиды I группы могут выполнять отдельные виды труда в специально созданных условиях.
• II группа: стойкие выраженные функциональные нарушения, которые не вызывают необходимость в постоянной посторонней помощи. Больные полностью и длительно нетрудоспособны; в отдельных случаях больным разрешают труд в специально созданных условиях или на дому.
• III группа: стойкие и незначительно выраженные расстройства функций организма, приводящие к снижению трудоспособности. Такие больные нуждаются в изменении условий труда.
В структуре инвалидности I группа составляет 15%; II группа - 60%; III группа - 25% случаев.
В зависимости от обстоятельств наступления инвалидности, при медико-социальной экспертизе определяют следующие причины инвалидности.
• Инвалидность вследствие общего заболевания. Общее заболевание служит наиболее частой причиной инвалидности, за исключением случаев, непосредственно связанных с профессиональными заболеваниями, трудовым увечьем, военной травмой и т.д.
• Инвалидность в связи с «трудовым увечьем». «Трудовое увечье» как причина инвалидности устанавливается гражданам, инвалидность которых наступила вследствие повреждения здоровья, связанного с несчастным случаем на производстве.
• Инвалидность вследствие профессионального заболевания устанавливается гражданам, инвалидность которых наступила вследствие острых и хронических профессиональных заболеваний.
• Инвалидность с детства. Лицу в возрасте до 18 лет, признанному инвалидом, устанавливается статус «ребенок-инвалид». При достижении возраста 18 лет и старше этим лицам устанавливается «инвалидность с детства».
• Инвалидность у бывших военнослужащих. Устанавливается при заболеваниях и травмах, связанных с выполнением военных обязанностей.
• Инвалидность вследствие радиационных катастроф. Устанавливается гражданам, инвалидность которых наступила вследствие ликвидации аварий на Чернобыльской АЭС (ПО «Маяк» и др.).
В целях динамического наблюдения за состоянием здоровья и прогноза развития компенсаторных и адаптационных возможностей инвалидов проводят их систематическое переосвидетельствование. Инвалиды II и III групп проходят эту процедуру ежегодно, инвалиды I группы - один раз в два года. Без указания срока переосвидетельствования инвалидность устанавливается мужчинам старше 60 лет и женщинам старше 55 лет, инвалидам со стойкими необратимыми морфологическими изменениями и нарушениями функций и систем организма, а также при неэффективности проводимых реабилитационных мероприятий в течение, как минимум, 5 лет.
При наличии показаний к направлению больного на МСЭ лечебно-профилактические учреждения оформляют «Направление на медико-социальную экспертизу» (ф. 088/у-97).
Для анализа инвалидности рассчитывают следующие основные показатели:
• первичную инвалидность;
• структуру первичной инвалидности по заболеваниям.
Уровень инвалидизации населения оценивается показателем первичной инвалидизации, который рассчитывается по следующей формуле.

В 2008 г. в Российской Федерации этот показатель составил 78,5 на 10 тыс. населения.
Для анализа инвалидности по причинам рассчитывают показатель структуры первичной инвалидности по заболеваниям.

В структуре первичной инвалидности взрослого населения первое место занимают болезни системы кровообращения, далее идут злокачественные новообразования, болезни костно-мышечной системы и соединительной ткани, травмы всех локализаций, психические расстройства, которые составляют более 80% в структуре всех причин первичной инвалидности населения (рис. 1.10).

Рис. 1.10. Структура причин первичной инвалидности взрослого населения Российской Федерации (2008)
Не нашли, что искали? Воспользуйтесь поиском: