
ТОР 5 статей:
Методические подходы к анализу финансового состояния предприятия
Проблема периодизации русской литературы ХХ века. Краткая характеристика второй половины ХХ века
Характеристика шлифовальных кругов и ее маркировка
Служебные части речи. Предлог. Союз. Частицы
КАТЕГОРИИ:
- Археология
- Архитектура
- Астрономия
- Аудит
- Биология
- Ботаника
- Бухгалтерский учёт
- Войное дело
- Генетика
- География
- Геология
- Дизайн
- Искусство
- История
- Кино
- Кулинария
- Культура
- Литература
- Математика
- Медицина
- Металлургия
- Мифология
- Музыка
- Психология
- Религия
- Спорт
- Строительство
- Техника
- Транспорт
- Туризм
- Усадьба
- Физика
- Фотография
- Химия
- Экология
- Электричество
- Электроника
- Энергетика
Пример описания результатов опроса и общего осмотра ребенка в истории болезни
1. Мальчику 8лет.
Жалобы на частые (через 30-40минут) мочеиспускания, болезненные (особенно в конце), периодические проявления энуреза. Некоторая слабость.
Кожа бледно-розовая, чистая. Отеков и пастозности нет. АД = 105/55 мм рт. ст. Живот несколько выступает в надлобковом участке, где пальпаторно определяется боль. Симптом Пастернацкого отрицательный с обеих сторон.
Предварительное заключение: Острый цистит.
2. Девочке 10 лет.
Жалобы на повышение температуры до 37,2-37,4X2, слабость, недомогание, плохой аппетит, головную боль, рвоту. Моча цвета мясных помоев, мочеиспускание безболезненное.
Анамнез заболевания: указанные признаки проявляются в течение 2 дней, возникли через неделю после пролеченной фолликулярной ангины.
Кожа очень бледная, с сероватым оттенком. Выражены отеки на лице, кожа пастозная. Определены скрытые отеки на лодыжках. АД = 140/100мм рт. ст.
Живот мягкий. При глубокой пальпации по методу Образцова-Стражеско определено: печень + / см, обе почки опущены на 1 см, плотные, стенки гладкие, почки болезненные, что более выражено при пальпации методом Боткина. Симптом Пастернацкого положительный с обеих сторон.
Предварительное заключение: Острый гломерулонефрит с нефритическим синдромом.
УХОД ЗА РЕБЕНКОМ
Обшие правила ухода:
- соблюдение назначенного режима:
- при строгом постельном режиме проводить профилактику пролеж- ней;
- одно из правил в палате — поддерж ка температуры не ниже 20-22°С. так как дети с почечной патологией очень чувствительны к холоду;
- следить за выполнением правил личной гигиены, особенно девочками (вспомните правило подмывания), тяжелых больных;
- больным, страдающим энурезом, при постельном режиме на ночное время под простыню подкладывается клеенка; если ребенок ходит — прикрепляется специальный мочеприемник; в данное время используются памперсы; подмывается такой больной несколько раз в день;
- соблюдение диеты: большого внимания требуют больные в период бессолевой диеты;
- по указанию врача внимательное наблюдение за количеством принятой и вылеленной жидкости. Это при заболеваниях почек имеет очень большое значение для ежедневной оценки состояния ребенка и назначения лекарственных препаратов. Моча для этого в течение суток собирается в отдельную емкость, после чего определяется общий объем. Данные обязательно вносятся в историю болезни;
- соблюдение всех правил сбора мочи на анализы;
- выполнение правил подготовки больного к экскреторной урографии:
• накануне вечером очистительная клизма (не высокая сифонная);
• по возможности исключить прием лекарственных веществ, способных исказить результат исследования почечной функции и динамики мочи (диуретики, адреналин, атропин и т.п.);
• накануне определить чувствительность организма к рентгенконтра-стному веществу;
• в день урографии прием легкого безуглеводного завтрака, утром за 2-3 часа до начала урографии, что предотвращает образование «голодных газов» в кишечнике.
Доврачебная помощь
При задержке мочи (основная цель — опорожнить мочевой пузырь):
- положить теплую грелку на низ живота:
- при отсутствии противопоказания (высокая температура, сердечнососудистая патология и др.) можно посадить ребенка в теплую ванну.
- у некоторых детей рефлекс на мочеиспускание может развиться при звуке воды, текущей из крана:
- иногда достаточно оставить больного наедине, и он помочится (следовательно, причиной задержки была его стесненность — англ. be ashamed);
- может не позволить больным выделить мочу горизонтальное положение — следует такого ребенка посадить, и мочевой пузырь освободится от мочи;
- иногда эффективно орошение теплой водой наружных половых органов у девочек или отекание в теплую воду полового члена v мальчика:
- сообщить врачу, который при необходимости сделает катетеризацию мочевого пузыря;
- особенности ухода: следить за тем, мочился ли ребенок, сколько раз в сутки и какое количество мочи выделил.
При почечной колике (англ. colic), сопровождающейся очень сильными, нетерпимыми болями в области поясницы:
- горячая грелка на болевую область;
- горячая ванна (при отсутствии противопоказаний) — температура воды должна быть настолько горячей, какую может терпеть ребенок (до 4(ГС);
- вызов врача.
ЭНДОКРИННАЯ СИСТЕМА
Основные функции эндокринных желез (=желез внутренней секреции, которые не имеют протоков) следующие:
- принимают активное участие в обмене веществ;
- влияют на водно-минеральный обмен;
- от них в значительной степени зависит рост и развитие ребенка;
- регулируют дифференциацию тканей;
- обеспечивают адаптацию организма к внешней среде.
Все эти функции выполняются выделением биологически активных веществ — гормонов, для которых характерны высокая биологическая активность и дистантность действия (т.е. действуют далеко от места их образования). К эндокринным железам относятся: гипоталамус, гипофиз, шишковидное тело, щитовидная и паращитовидные железы, надпочечники, ост-ровковый аппарат поджелудочной железы, яички и яичники.
Регулирующими органами всей эндокринной системы являются гипоталамус и гипофиз, которые тоже выполняют функции эндокринных желез.
Под контролем тПРТАЛАМУСА в первую очередь находится гипофиз, тропные функции которого регулируются выделением пшоталамических нейрогормонов (=рели-зинг-гормонов). Одни из них активируют, другие — ингибируют (от лат. inhibeo — сдерживаю, останавливаю) выделение тропных гормонов гипофизом. Секреторная функция этих двух желез выполняется благодаря существующей между ними так называемой обратной связи (рис. 188).
Действие его состоит в следующем. Рели-зинг-гормоны гипоталамуса стимулируют образование тропных гормонов гипофиза (1). Последние повышают секрецию гормонов периферическими железами внутренней секреции (2), а также действуют на периферические органы и ткани (3). Гормоны гипофиза и всех других эндокринных желез действуют на гипоталамус, уменьшая его секрецию по типу обратной связи: короткой (4) и длинной (5).
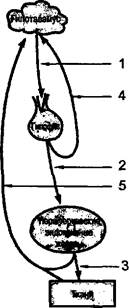
Рис. 188. Обшая схема регуляции эндокринной системы по принципу обратной связи. Обозначения в тексте
ГИПОФИЗ, расположенный в гипофизарной ямке турецкого седла клиновидной кости, состоит из двух долей: передней (=дистальной=аденогипофиз), в которой выделяют еще промежуточную часть, и задней (=нейрогипофиз).
Гипофиз через гипоталамус тесно связан с нервной системой. И таким образом именно он объединяет в функциональную целостность всю эндокринную систему. Именно этим и обеспечивается постоянство внутренней среды организма.
Однако действие гипофиза, а на фоне его — и других эндокринных органов состоит не только в поддержке стабильности основных показателей внутренней среды, но и в адекватной реакции желез в ответ на периодические потребности организма. Уже стандартные условия внешней среды требуют соответствующего изменения показателей внутренней среды. Концентрация гормонов ребенка изменяется в зависимости от сезона и месяца года, времени суток. Для них характерны возрастные особенности.
И в первую очередь «руководит» периферическими железами внутренней секреции гипофиз, выделяя такие гормоны:
1. Передняя доля (нормативные возрастные показатели — см. «Приложение №6»):
• адренокортикотропный гормон=АКТГ (способствует функции коркового слоя надпочечников);
• соматотропный гормон =СТГ (гормон роста);
• тиреотропный гормон— IT 1 (стимулирует рост и функции щитовидной железы); нормативные возрастные показатели — см. «Приложения №6»;
• лактотропный (=пролактин=ПРЛ), фоликулостимулирующий=ФСГ и лютеинизирующий=ЛГ гормоны (гонадотропные гормоны — регулируют половые гормоны).
Активность секреции всех этих гормонов гипофизом начинается уже внутриутробно (с 7-8 недели). Процесс выделения в гестационном возрасте значительно преобладает грудной период.
АКТТ синтезируется с конца 2 месяца, сохраняя наибольшую активность до 4 месяца, в дальнейшем количество его снижается (переход АКТТ от матери плоду невозможен). Количество этого гормона у плода и новорожденного больше, чем у взрослого человека, что является проявлением значительной функциональной зрелости гипофизарной системы в период переходных состояний новорожденного.
Синтез СТГ тоже начинается в конце 2 месяца, приобретая наиболее активный процесс на 4-8 месяцах гестационного периода. В дальнейшем постепенно количество его уменьшается.
ТТГ синтезируется гипофизом с начала 4 месяца, количество постепенно увеличивается, а больше всего его выделяется в интранатальном периоде (через плаценту не проникает). Через несколько минут после рождения возникает значительный выброс ТТГ в кровь.
Синтез гонадотропных гормонов начинается в середине 3 месяца, достигая максимума в середине гестационного возраста, после чего количество его к родам снижается.
Три первых из указанных гормонов, а также лютеинизирующий гормон объединены еше под названием липотропные факторы гипофиза, действие которых состоит в стимуляции использования жиров в энергетическом обмене организма;
2. Промежуточная доля:
• меланоцитостимулирующий гормон (влияет на обмен в меланоцитах, вызывает потемнение кожи);
3. Задняя доля (гормоны поступают в гипофиз из ядер гипоталамуса):
• вазопрессин=антидиуретический гормон=АДГ (антидиуретическое и вазопрессивное действие),
• окситоцин (принимает участие в процессе лактации молочных желез и стимулирует сокращение матки). У плода синтезируется с 5 месяца.
Так как функция гипофиза многогранная, то заболеваний при нарушении секреции тропных гормонов тоже много. Вот некоторые из них:
- при чрезмерном количестве СТГ развивается гигантизм, при недостаточном — нанизм;
- при нарушении секреции АДГ снижается реабсорбция воды в нефро-нах — развивается несахарный диабет;
- при значительном количестве АКТГ стимулируется функция надпочечников, что приводит к развитию синдрома Иценко-Кушинга (отечественный невропатолог XX века и американский нейрохирург ХГХ-ХХ века). Характерными проявлениями ее являются: неравномерное ожирение — особенно на лице, приобретающем лунообразную форму, на туловище и шее, конечности при этом становятся худыми, кожа лица — багрово-красного (багровый англ. crimson) цвета, на коже туловища, плеч, внутренних поверхностей бедер аналогичного цвета выражены полосы растяжения, называемые стрии. Развиваются гипертония, нарушение обмена углеводов (гипергликемия), преждевременное оволосение лобка при задержке роста и полового развития. Уважаемые студенты, запомните: такой же синдром развивается у больного при продолжительном приеме с лечебной целью препаратов-глюкокортикоидов.
ШИШКОВИ/ШОК ТЕЛО (ЭПИФИЗ) представляет собой железу внутренней секреции, размещенную глубоко под полушариями головного мозга. Главные функции железы:
- синтез гормона мелатонина, который:
• тормозит секрецию гонадотропных гормонов передней долей гипофиза; количество мелатонина значительно уменьшается перед половым созреванием ребенка, что способствует после этого их необходимому действию;
• тормозит половое развитие; из указанных двух функций вытекает семиотика нарушений — при снижении функций происходит преждевременное половое созревание ребенка, при увеличении — половое развитие задерживается;
• нормализует пигментный обмен;
- регулирует суточный ритм и адаптацию организма к изменениям условий освещения.
ЩИТОВИДНАЯ ЖЕЛЕЗА—это непарная железа, размещенная в передней области шеи (впереди и по бокам от трахеи) и состоит из двух разных по величине (правой и левой) долей, чаще всего соединенных между собой непарным перешейком.
У новорожденного щитовидная железа относительно больших размеров, но гистологическая структура ее не завершена. Первый значительный рост железы происходит до младшего школьного возраста. Второй рост наблюдается в 12-15 лет, после чего завершается гистологическое развитие железы. В паренхиме железы имеется 3 вида клеток (А, В и С), которые значительно отличаются не только по своей структуре, но и функции:
- А-клетки (фолликулярные) — составляют основную массу щитовидной железы. Они поглощают и накапливают йод, переводят его в органически связанную форму путем синтеза тиреоидных гормонов, в состав которых он входит, а именно — тироксина (Т4) и трийодтиронина (Т3). Функционирование А-клеток начинается на 11-12 неделях внутриутробного развития плода, превышая в конце этого этапа жизни показатели взрослого человека. Большое количество гормонов сохраняется в первые дни жизни ребенка, после чего наступает их уменьшение.
Тиреоидные гормоны являются обширными факторами стимуляции щкшессог метаболизма, роста и многи х критериев развития ребенка. Опасными для становления организма являются как увеличение, так и недостаточность функции щитовидной железы.
Основные функции тиреоидных гормонов следующие:
• влияют на поглощение кислорода и окислительные процессы в организме;
• усиливают процесс теплообразования;
• способствуют линейному росту костей;
• стимулируют кроветворение;
• усиливают распад гликогена и уменьшают его образование в печени (таким образом, принимают участие в обмене углеводов);
• участвуют в обмене белка — регулируют участие вывода азота с мочой;
• регулируют количество холестерина в крови;
• усиливают моторику и секреторную функцию желудочно-кишечного тракта;
• оказывают положительное хронотропное действие на сердечную мышцу, увеличивают внешнюю работу сердца и мощность его сокращений;
• влияют на симпатический отдел нервной системы (возбуждают его);
• способствуют биохимическому и функциональному созреванию головного мозга (даже краткосрочная внутриутробная недостаточность этих гормонов отрицательно влияет на развитие нервной системы, что в дальнейшем сопровождается задержкой нервно-психического развития);
- В-клетки (клетки Асканази — немецкий патолог XIX-XX века) — впервые появляются у детей старшего школьного возраста. Основная их функция — секреция серотонина:
- С-клетки (парафолликулярные) — не способны поглощать йод. Они продуцируют безйодный белковый гормон гальцитонин, главная функция которого — регуляции кальция ъ организме, а именно — уменьшение его количества в кровеносном русле. Это оказывает содействие откладыванию кальция в костной ткани, что обеспечивает ее рост.
Функционирование С-клеток начинается на 14 неделе внутриутробного развития плода, а значительное количество кальцитонина отмечается в ин-транатальном периоде. В грудном периоде его количество уменьшается. Максимальная активность секреторной функции щитовидной железы относительно кальцитонина происходит лишь после ее полноценного гистологического развития (в конце старшего школьного возраста).
Кальцитонин находится в антагонистическом соотношении с параттор-моном.
Следует отметить еще один пример взаимодействия разных эндокринных желез. Так, щитовидная железа, уменьшая количество кальция в крови, тормозит функции таких желез, как гипофиз, поджелудочная железа и кора надпочечников (действие самого кальция на них стимулирующее).
Методика обследования - пальпация
Щитовидная железа — это именно та эндокринная железа, которую нетрудно пропальпировать. При выявлении состояния долей железы врач находится сзади ребенка (рис. 189 А). Сначала I пальцы обеих рук необходимо симметрично разместить позади (больше вверху), a II-V пальцы обеих рук — спереди m. sternocleido-mastoideus. Внимание! Ребенок несколько наклоняет голову вперед, что расслабляет мышцы шеи, и по просьбе делает глотательное движение. Врач ощущает щитовидную железу, которая движется при этом. Существуют другие методы — рис. 189 Б, В, Г.
Критерии оценки железы при пальпации и их показатели в норме:
- болезненность — отсутствует;
- поверхность — гладкая;
- консистенция — мягкая;
- подвижность при глотании — подвижная;
- наличие пульсации — отсутствуют.
Рис. 189. Методы пальпации долей щитовидной железы. Обозначения в тексте
ис. 190. Определение состояния перешейка щитовидной железы
При выявлении состояния перешейка железы необходимо П-Ш пальцами сделать скользящие движения снизу вверх от рукоятки грудины (рис. 190).
Дополнительные методы исследования.
Лабораторное обследование детей для установления состояния эндокринных желез имеет большое значение. Возрастные нормативные показатели содержимого гормонов (Т3, Т4) в сыворотке крови у детей — см. «Приложение №6».
Дополнительным методом является определение количества холестерина
в сьшоротке крови (см. табл. 48). Повышение показателя — признак гипо-тереоза, уменьшение — тиреотоксикоза.
К основным заболеваниям и состояниям щитовидной железы относятся:
- эндемический зоб (зоб — это увеличение щитовидной железы разного генеза) — возникает на территориях с недостаточным количеством йода во внешней среде, что приводит к недостаточности его в организме ребенка. Клиника заболевания зависит от величины зоба, его локализации и функционального состояния щитовидной железы. В настоящее время прием жителями таких территорий йода с пищевыми продуктами является эффективным методом профилактики этого заболевания;
- зоб диффузный токсический (= Базедова болезнь — немецкий физиолог XIX столетия) — это увеличение щитовидной железы с ее гиперфункцией. На фоне такого зоба развивается патологическое нарушение обмена веществ и функций разных органов и систем;
- гипотиреоз — в основе заболевания лежит снижение функции щитовидной железы;
- тиреотоксикоз — токсическое состояние, сопровождающееся гиперфункцией щитовидной железы;
- эутиреоз — состояние щитовидной железы без нарушения ее функции;
- сдвиг в активности кальцитонина (а также гормона паращитовидных желез — паратгормона) играет роль в патогенезе исключительно педиатрического заболевания — рахита.
2 пары ПАРЛ1ИИТОВИДПЫХ ЖЕЛЕЗ расположены на границе верхней и средней трети (верхняя пара) и на уровне нижней трети (нижняя пара) щитовидной железы, прилегая к ее задней поверхности. Иногда может быть большее количество желез (до 14). Они начинают функционировать в конце 3 месяца гестационного возраста.
Основная функция паращитовидных желез — выделение паратгормона. Действия паратгормона и кальцитонина противоположные и взаимосвязанные. Если кальцитонин снижает количество кальция в крови, то па рат-гормон. наоборот, его повышает. Начинают функционировать железы на 6 неделе внутриутробного этапа. После рождения ребенка активная секреция сохраняется до дошкольного возраста включительно.
Кальцитонин и паратгормон одновременно с витамином D обеспечивают пг,пГр^ у ^птпГП.пИпТ юшучества цадыт И Ф'НпПГ В т^'ГЯНИТМГ (в крови, внеклеточной жидкости и клетке). Паратгормон, выполняя эту функцию:
- стимулирует преобразование неактивного витамина D в активную форму, чем повышается всасывание кальция в тонкой кишке;
- в костях активирует процесс резорбции кальция;
- в почках повышает реабсорбцию кальция;
все 3 указанные действия повышают количество кальция в крови;
- в почках уменьшает реабсорбцию фосфора в проксимальных и дис-тальных канальцах нефрона — количество его в крови уменьшается.
Таким образом, параттормон увеличивает количество кальция и уменьшает количество фосфора в организме ребенка, а это составляет все необходимые условия развития, роста и функционирования в первую очередь костной системы.
Семиотика нарушений:
- гиперпаратиреоз, что проявляется гиперфункцией паращитовидных желез, у детей встречается очень редко (в литературе описано меньше 100 случаев). Заболевание у новорожденного может быть врожденного и наследственного характера. Следует подчеркнуть, что диагноз врожденного гиперпаратиреоза должен быть поставлен сразу же после родов, так как ex. letalis наступает уже через несколько дней после рождения. В случае наследственного характера ребенок может прожить несколько месяцев. Но своевременная диагностика и паратире-оидэктомия с дальнейшим постоянным приемом паратгормона приведут к нормальному развитию ребенка;
- гипопаратиреоз — лабораторно устанавливается гипокальциемией и гиперфосфатемией, клинически проявится детской тетанией <=спазмофилией). Это педиатрическое заболевание, которое на фоне рахита возникает у детей первого-второго года жизни, чаще всего в весенний период, и проявляется судорогами.
НАДПОЧЕЧНИКИ. Железы формируются у плода на 6 неделе гестационного возраста. На 20 неделе их размеры в - 50 раз больше по отношению к массе плода в сравнении со взрослым человеком. К родам надпочечники продолжают расти (относительная масса в конце гестационного возраста в ~ 10-15 раз больше, чем у взрослого человека). Таким образом, к родам надпочечники достигают достаточно больших размеров, а в неонатальном периоде они постепенно уменьшаются. Тем не менее, на фоне этого надпочечники остаются недостаточно зрелыми, чем обусловлено частое развитие недостаточности желез при тяжелых заболеваниях малыша.
Надпочечники состоят из двух разных слоев, которые секретируют разные гормоны.
Корковый слой выделяет:
- собственно кортикостероиды (нормативные возрастные показатели — см. «Приложение №6»). Их секреция характеризуется суточной цикличностью, которая развивается уже на 15-20 день жизни ребенка, — максимальное количество выделяется утром. Это учитывается врачами при назначении ребенку гормональных препаратов. Собственно кортикостероиды разделены на 2 группы:
• глюкокортикоиды, главнейшие из которых - кортикостерон и корти-зол (гидрокортизон). Гормоны влияют на обмен углеводов — стиму-
лируют глюконеогенез, тормозят расщепление углеводов и их превращение в жиры, повышают количество сахара в крови, понижают чувствительность организма к инсулину. Одновременно принимают участие в обмене белков, водно-минеральном обмене и др.;
• минералокортикоиды, основной из них — альдостерон. Гормон принимает участие в водно-солевом обмене, регулируя обмен натрия (повышает его всасывание в почках, слюнных железах, желудочно-кишечном тракте). Этим альдостерон поддерживает стабильность общего гомеостаза;
- мужские половые гормоны — андрогены и женские половые гормоны — эстрогены. Влияют на развитие вторичных половых признаков.
Мозговой слой продуцирует катехоламины, которые реагируют на стрессовые раздражители уже в раннем неонатальном периоде малыша. С пред-дошкольного возраста на протяжении суток их секреция большая в дневное время, на протяжении года — весной. К ним относятся:
- адреналин;
- норадреналин;
- дофамин.
Семиотика нарушений: характерным заболеванием является развивающаяся у детей старшего возраста Аддисонова (=бронзовая) болезнь, в основе которой лежит двустороннее поражение коры надпочечников и исключение (акортицизм) или уменьшение (гипоадренокортицизм) продукции гормонов коры (глюко- и минералокортикоидов). Внешнее проявление бронзовой болезни — значительная пигментация кожи: цвет золотисто-коричневый, грязно-коричневый, загара.
ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА — железа пищеварительной системы, ос-тровковый аппарат которой выполняет одновременно 2 функции:
- экзокринную (внесекреторную) - секреция в 12-перстную кишку ферментов;
- эндокринную (внутрисекреторную) — секреция разными клетками и вывод в кровь следующих полипептидных гормонов:
• глюкагон (а-клетками) — повышает концентрацию глюкозы в крови: кроме того, он влияет на метаболические процессы в организме;
• инсулин (Р-клетками) — регулирует углеводный обмен, поддерживая необходимый уровень глюкозы в крови путем ее снижения. То есть его действие противоположно действию глюкагона. Секреция гормона у плода начинается на 3 месяце гестационного возраста. У новорожденного количество В-клеток в 2,5 раза, а в 6 месяцев — в 3,5 раза больше количества а-клеток, чем обеспечивается в таком возрасте более значительный синтез инсулина по сравнению с глюкагоном;
• соматостатин (5-клетками) — основа действия этого гормона состоит в том, что он ингибирует освобождение инсулина, глюкагона, гаст-рина, а также секрецию соляной кислоты желудком;
• панкреатический полипептид (РР-клетками), который является антагонистом гормона холецистокинина (холецистокинин принимает участие в гуморальной регуляции секреторных и моторных функций желудочно-кишечного тракта, а также гипоталамуса). Взаимодействие этих гормонов является еще одним примером совместной работы органов эндокринной системы. Семиотика нарушений. Наиболее частое заболевание — сахарный диабет. Дифференциальный диагноз гипогликемии и гипергликемии — см. «Обмен углеводов».
ПОЛОВЫЕ ЖЕЛЕЗЫ (=ГОНАДЬГ) у мальчиков представлены яичками, у девочек — яичниками. Эти железы, кроме детородной функции, выполняют эндокринную функцию, которая играет значительную роль в росте и формировании организма. Половые железы продуцируют наибольшее количество половых гормонов.
Основные из них:
- прогестерон;
- эстрадиол;
- эстрои;
- тестостерон (в мужских гонадах плода тестостерон синтезируется уже в раннем эмбриональном периоде, достигая максимума на 10-19 неделях гестационного возраста. К родам синтез гормона значительно снижается. Яичники плода не способны синтезировать тестостерон на протяжении всего периода беременности. Кроме того, тестостерон синтезируется надпочечниками, что в неонатальном периоде приобретает основное значение.
Как уже отмечено, синтез половых гормонов в первую очередь регулируется гонадотропными гормонами гипофиза.
Половое созревание
Половое развитие девочек состоит из 3 периодов:
- нейтоальный =асексуальный (5-6 лет); действие половых гормонов в этом периоде незначительное;
- препубертатный— Физиологический адренархе (6 — 9-10 лет); характеризуется значительной секрецией андрогенов надпочечников; основные изменения — увеличение роста, костей таза, округление ягодиц;
- пубертатный (с 9-10 лет до полного полового созревания); значительно увеличивается действие гонадотропных гормонов на секрецию эстрогенов.
Основные критерии полового созревания v девочек:
- развиваются молочные железы с пигментацией сосков и ареолы;
- появление волос на лобке, в подмышечных впадинах;
- рост внешних и внутренних гениталий;
- наступает менархе;
- появление угрей;
- мутация голоса.
Половое развитие мальчиков тоже состоит из 3 этапов:
- допубертатный (2 — 6-7 лет), когда действие гормонов незначительное;
- препубертатный (6—10-11 лет), во время которого значительно повышается секреция андрогенов надпочечников;
- пубертатный (с 10-11 лет до полного полового созревания), когда под влиянием значительного увеличения секреции гонадотропных гормонов стимулируется образование тестостерона.
Основные критерии полового созревания у мальчиков:
- увеличение яичек и опущение их на дно мошонки;
- рост полового члена;
- оволосение лобка и подмышечных впадин;
- оволосение на верхней губе, щеках и подбородке;
- приобретение сосками конической формы, пигментация ареол;
- увеличение гортани;
- мутация голоса;
- появление угрей.
Классификация стадий полового созревания по Таннеру (1974) приведена в таблице 45.
Следует отметить, что, кроме рассмотренных гормонов, последними научными исследованиями установлено наличие в организме так называемых гастроинтестинальных гормонов. В основе их образования лежит APUD-сис-тема, которая представляет собой запрограммированную нейроэндокрин-ную клеточную организацию с высокой функциональной активностью (APUD — это аббревиатура, образованная первыми буквами таких английских слов: amine — амины, precursor — предшественник аминов, uptane — накопление, decarboxylation — декарбоксилирование). Механизм APUD-системы — это процесс поглощения и накопления предшественников биогенных аминов и их декарбоксилирование.
Клетки APUD-системы находятся в разных органах, которые владеют и не владеют гормональной функцией: в тканях желудочно-кишечного тракта, гипоталамусе, гипофизе, эпифизе, печени, бронхах, почках идр. Зрелые клетки APUD-системы называются апудоцитами, их предшественники — апудобластами, а процесс развития апудоцитов — апудогенезом. В результате накопления, декарбоксилирования аминов образуются и продуцируются полипептидные гормоны и биологически активные вещества, которые принимают участие в проведении нервного возбуждения, обменных процесс ах, а также в обеспечении гомеостаза.
Клинические синдромы, развивающиеся в результате нарушения структур и функции апудоцитов, называются апудопатии.
Таблица 45
Стадии полового созревания у детей
| Ста дня | Девочка | Мальчик | |||
| Оволосение лобка | Молочные железы | Оволосение лобка | Половой член | Яичко, мошонка | |
| Г | Сосок приподнимается над ареолой | Детский | Детские | ||
| II | Вдоль половых губ растут редкие, длинные, слабо-пигментированные, более прямые волосы | Стадия набухания желез, увеличивается диаметр ареолы | Уоснования полового члена рост волос по признакам аналогичен волосам у девочки | Обычно не увеличивается | Увеличиваются, кожа краснеет |
| III | Волосы темнеют, утолщаются, больше вьются, распространяются за лонное сочленение | Увеличение железы и ареолы без разделения их контуров | Волосы становятся темнее, грубее, больше вьются, несколько распространяются за лонное сочленение | Половой член увеличивается, главным образом в длину | Больше увеличиваются |
| IV | Половое оволосение по женскому типу, однако покрывает не всю лобковую область | Над контуром железы ареола и сосок образуют вторичный бугорок | Половое оволосение по мужскому типу, однако покрывает не всю область лобка | Половой член увеличивается, главным образом в диаметре | Еще больше увеличиваются |
| V | Половое оволосение на всей лобковой области | Соответствуют железам взрослой женщины, ареола с частью общего контура железы | Занимает всю надлобковую область | По форме и размерам соответствует половому члену взрослого человека | По форме и размерам соответствуют органам взрослого человека |
Основные гастроинтестинальные гормоны, место их секреции и действия представлены в таблице 46.
УХОД ЗА РЕБЕНКОМ
Основные правила ухода при сахарном диабете:
- правила сбора мочи для анализа на сахар: собирается суточный объем, который учитывается; после тщательного размешивания в лабораторию направляется 150-200 мл с указанием общего объема;
Таблица 46
Гастроинтестенальные гормоны
| Название | Место секреции | Основные действия |
| Гастрин | Слизистая оболочка желудка, 12-перстной кишки, поджелудочная железа | Влияет на моторику желудка и 12-перстной кишки, сокращает желчный пузырь, усиливает трофику слизистой оболочки |
| Мотилин | Слизистая оболочка 12-перстной кишки | Стимулирует моторику желудка и 12-перстной кишки |
| Желудочный глюкагон | Дно желудка | Стимулирует образование глюкозы изолированными гепатоцитами |
| ВИП (вазореак-тивный инте-стинальный полипептид) | Слизистая оболочка желудочно-кишечного тракта, клетки ЦНС, гипоталамуса | Сосудорасширяющее, гипотоническое |
| Соматостатин | Гипоталамус, желудочно-кишечный тракт | Тормозит влияние инсулина и гликогена, выделение многих гастроин-тестинальных гормонов, секрецию тиреотропина, спонтанное введение гормона роста |
- правила сбора крови на сахар: утром из пальца натощак и через 2 часа после приема пиши;
- диета (стол №9 — см. «Приложение №5») — его проявлением является не простое произвольное уменьшение количества углеводов и жиров, а четко рассчитанное врачом разрешенное количество всех ингредиентов (в том числе белка);
при неполноценном уходе за ребенком нарушение режима питания может стать причиной развития гипо- или гипергликемии;
- сахарный диабет — это хроническое заболевание, при котором ребенок постоянно находится на инсулинотерапии; необходимым и обязательным правилом медсестры является умение верно рассчитать в шприце указанную врачом дозу инсулина;
дозируется препарат в единицах действия (ЕД) или в интернациональных единицах (ИЕ); 1 мл препарата содер жит 40 Т;,г д. Вводится инсулин специальным инсулиновым шприцем, на котором имеется 2 шкалы: на одной указан объем препарата ПО меток по 0.1 мл. и каждая имеет 10 более мелких меток—по 0.01 мл), а на второй шкале имеется соответственно 40 делений — единиц действия препарата (1 деление соответствует 1 ЕД инсулина). В настоящее время имеются шприцы со 100 ЕД. Вводится инсулин подкожно, место инъекции регулярно изменяется (подлопаточный участок, боковая поверхность брюшной стенки, наружная поверхность плеча, лучевой край предплечья, передненаружная поверхность бедра). Препарат вводится за 15-20 минут до приема пиши:
- в связи со сниженным иммунитетом, повышенной склонностью к воспалительным процессам уход за ребенком с сахарным диабетом требует особого выполнения правил гигиены относительно слизистых оболочек и кожных покровов, а также мочевыводяших путей.
Основные правила ухода при ожирении:
- диетотерапия (стол №8 — см. «Приложение №5») — выполнение приема рассчитанного необходимого количества белков, жиров, углеводов, а также суточной калорийности пищи, которая значительно меньше стандартной дозы. Ребенок принимает главным образом продукты, богатые клетчаткой.
Внимание! Объем пищи соответствует общим правилам. У больного не должно возникать чувство голода, поскольку это способствует повышенному образованию инсулина. А в результате больше всасывается углеводов, и они переходят в жиры. Режим питания увеличивается на 1-2 раза;
- массаж, лечебные спортивные игры, гимнастика.
ОБМЕН ВЕЩЕСТВ И ЭНЕРГИИ
Одним из наиболее сложных специфических признаков живой материи является обмен веществ (=метаболизм) и энергии. Именно этот процесс отличает живую материю от неживой. Метаболизм и обмен энергии — это совокупность процессов преобразования веществ и энергии в организме человека, а также обмен веществами и энергией между организмом и окружающей средой.
Вспомните! Энергия образуется в организме человека в результате обмена веществ. На протяжении жизни эта энергия используется на:
- основной обмен (это минимальное количество энергии, которое необходимо для поддержания жизни организма в состоянии полного покоя; устанавливается у не спящего ребенка и находящегося в состоянии полного мышечного и эмоционального покоя, при комфортной температуре — 18-20"С, утром, натощак); обмен измеряется количеством килокалорий (ккал), которые выделяются при указанных условиях на 1 кг массы тела или на 1 м2 поверхности тела за 1 час или за 1 сутки (по системе СИ — в кДж; 1 ккал = 4,184 кДж);
- пластический обмен (на рост ребенка);
- переваривание и всасывание пищевых продуктов;
- деятельность мышечной системы.
В процессе роста детского организма обмен веществ и энергии не является простой линейной функцией, а характеризуется значительными возрастными количественными и качественными изменениями:
- внутриутробно, особенно на фоне критических периодов, происходит максимальное дифференцирование тканей, а также формирование органов и систем. В этом периоде масса тела увеличивается больше всего, что сопровождается наибольшим использованием энергии для пластического обмена (формирование 1 г ткани требует 7 ккал);
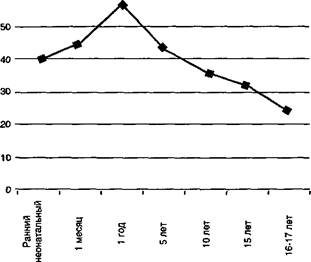
- перинатальный период характеризуется активным процессом адаптации обмена веществ к новому внеутробному существованию. Особенностью первых дней жизни ребенка является относительно низкий основной обмен, который увеличивается до конца неонатального периода (здесь и далее — рис. 191). А вот пластический обмен в этом возрасте все еще преобладает в использовании энергии над другими видами ее потери. В этом периоде включается обмен на переваривание и всасывание пиши, а также увеличивается мышечный обмен:
- в грудном периоде происходит наиболее интенсивный обмен веществ и энергии в связи с ростом ребенка, развитием функциональных систем, постепенным отличием материнского вскармливания, стабилизацией иммунитета и др. Уже во втором квартале первого года жизни
ккал/кг/сут кн
ео
Возраст
Рис. 191. Возрастные особенности среднего показателя основного обмена у детей
основной обмен преобладает над пластическим примерно в 1,5 раза. В дальнейшем основной обмен достигает максимума в конце грудного периода и превышает пластический больше, чем в 8 раз (а обмен взрослого человека больше, чем в 2 раза). Для выяснения вопроса о затратах энергии на процессы переваривания и всасывания пиши вспомните потребности ребенка первого года жизни в белках, жирах и углеводах. А также то, что для переваривания белков энергии нужно больше, чем для жиров и углеводов. Поэтому чем больше жиров и углеводов принимает ребенок, тем меньше энергии расходуется для их обмена. Чем больше белков входит в состав пищи ребенка, тем больше энергии пойдет на их пищеварение и усвоение. Это обязательно учитывается при составлении диетических столов с целью лечения нарушений упитанности;
- преддошкольный и дошкольный возраст: ко второму году жизни сохраняется стабилизация процессов основного обмена, с третьего года происходит постепенное снижение его интенсивности; дошкольный возраст характеризуется увеличением пластического обмена;
- в период полового созревания под влиянием половых гормонов происходят значительные изменения процессов метаболизма. Процессы основного обмена в 16-17 лет соответствуют уровню взрослого человека.
Главные процессы обмена веществ, в основе которых лежит возможность организма принимать, перерабатывать и усваивать пищу, следующие:
- ассимиляция — усвоение веществ, поступающих в организм человека;
- синтез — образование в организме из простых веществ, которые поступили, более сложных; процесс синтеза анаболический, то есть он требует большого количества энергии;
- диссимиляция — это расщепление (англ. breaking up) веществ в организме; процесс катаболический, то есть при нем образуется энергия.
Нормальный ход метаболизма на молекулярном уровне обусловлен гармоничным составом процессов катаболизма и анаболизма. Общие особенности обмена веществ у детей:
- во время роста ребенка анаболические процессы преобладают над ката-болическими. Чем быстрее растет малыш, тем больше выражено это преобладание (максимальное увеличение массы тела отмечается на 2-3 месяцах жизни — набирает по 800 г ежемесячно; именно в этом возрасте анаболические процессы наиболее превышают катаболичес-кие);
- в зависимости от периода детского возраста изменяется соотношение между увеличением массы тела и дифференциацией структур. В грудном возрасте наиболее выражено повышение веса ребенка. В преддош-кольном — на первом месте находится процесс формирования структур. В дошкольном — опять увеличение массы тела. В школьном возрасте — более совершенная дифференциация тканей;
- только в детском возрасте происходит необходимое созревание обменных процессов и окончательное формирование органов.
Обмен веществ и энергии в организме регулируется эндокринной системой. Эндокринные железы выполняют эту функцию, выделяя гормоны, которые в зависимости от потребности стимулируют или тормозят определенные метаболические процессы в органах и системах (так, при образовании меньшего количества инсулина поджелудочной железой в клетки поступает меньше глюкозы и т.п.).
Высочайшим уровнем регуляции обменных процессов является нервная система, действие которой тесно связано с эндокринной.
Нарушения обмена веществ и энергии могут быть обусловлены действием как внешних, так и внутренних факторов. К внешним факторам относятся:
- количественные и качественные нарушения пищи (недостаток витаминов, микроэлементов, аминокислот, жирных кислот, несбалансированное соотношение белков, жиров и углеводов);
- патогенные микроорганизмы и вирусы;
- инородные токсические вещества (угарный газ, окись азота, токсические металлы, бактериальные токсины и др.).
К внутренним Факторам относятся генетически обусловленные нарушения синтеза ферментов, иммунных белков, гемоглобина, трансферрина и др.
Известно, что основными пищевыми веществами являются белки, жиры и углеводы.
ОБМЕН БЕЛКОВ
Основные функции белка в организме:
- пластическая — белок является строительным материалом для вновь образующихся тканей или для их самообновления; при расщеплении белка образуются незаменимые (эссенциальные) аминокислоты — триптофан, фенилаланин, лизин, треонин, валин, метионин, лейцин и изолейцин (всего их 8 для взрослого человека);
- иммунологическая функция;
- энергетическая функция — при сгорании 1 г белка образуется 4 ккал энергии; всего 10-15% от общего количества ккал за сутки;
- белки входят в состав ферментов, антител, гормонов, гемоглобина и др.;
- белки являются буферами, поддерживающими необходимую реакцию в плазме крови, спинномозговой и других жидкостях.
Особенности белкового обмена у детей:
- с возрастом потребность в белках увеличивается и зависит она от вида вскармливания (табл. 27). Нормальный рост организма ребенка без достаточного количества белков невозможен, так как жиры и углеводы заменить его не могут. Это особенно необходимо учитывать при расчете вскармливания и питания детей раннего возраста:
• при перекармливании белками у детей легко развиваются аминоациде-мии (задержка нервно-психического развития);
Таблица 47
Схема переваривания и усвоения белков
| Орган | Белковый субстрат | Ферменты | Действие фермента |
| Желудок | Нативный белок | Пепсин, гастрикснн | Разрыв пептидных связей |
| В тонкой кишке под действием ферментов поджелудочной железы | Полипептиды | Трипсин, химотрипсин, карбопептидаза, эластаза | Разрыв внутренних пептидных связей |
| Слизистая оболочка тонкой кишки | Аминокислоты | Олигосахарицазы, дисаха-ридазы, аминопептидазы и др. (более 20), а также ферменты пищеварительных желез | Завершение гидролиза и всасывание в кровеносную н лимфатическую систему |
| Печень | Аминокислоты | Декарбоксилазы, транса-миназы | Утилизация, расщепление, распространение по организму |
• при белковом дефиците в течение первых 3 лет жизни тоже могут на будущее остаться нарушения нервной системы (выраженная заторможенность и замедленная реакция в экстренных случаях);
- потребности ребенка в количестве эссенциальных аминокислот, а также соотношение между ними значительно отличаются от показателей взрослого человека: например, ребенку больше всего нужны лейцин и фенила-ланин — соответственно по 425 и 169 мг/кг м.т., в то время как взрослому человеку их необходимо одинаковое количество — по 31 мг/кг м.т.;
- у детей есть дополнительные незаменимые аминокислоты: гистидин — до 5 лет, цистин — до 3 месяцев (т.е. у ребенка всех аминокислот 10).
Порядок переваривания и усвоения белков в организме ребенка представлен в таблице 47.
Лабораторные данные
1. Количество белка. Для установления общего количества белка и его фракций в кровеносном русле кровь берется из вены.
Нормативные показатели: _
Общий белок — 60-80 г/л
(неонатальный период — 45-55 г/л,
наименьшие цифры у недоношенных —
в прямой зависимости с гестационным возрастом)
Альбумины — 55%
Глобулины — 45% «1
р
Гамма
А/Г =1,2 _
Цифры обычно не абсолютно точные. Максимально допустимые колебания количества альбуминов и глобулинов ± 5%.
Как видите, количество фракций глобулинов (аь а2, р, гамма) не указано, так как оно не имеет точного цифрового показателя. Однако соотношение между ними соответствует так называемой «формуле двойки», в которой каждая последующая фракция должна быть примерно в 2 раза больше предыдущей. А общая их сумма должна быть равна количеству глобулинов. Примеры: если глобулинов 45%, то фракций соответственно 3, 7, 12, 23%, вместе — 45%; или — 3, 6, 13 и 23%, вместе — 45%.
А/Г — это альбумино-глобулиновый коэффициент, который в среднем в норме равен 1,2 (55:45).
Медицинская терминология:
нормопротеинемия — нормальное количество белка;
гиперпротеинемия — количество белка выше нормы;
пшопротеннемия — количество белка меньше нормы; диспротеинемия — неправильное соотношение белковых фракций; варианты диспротеинемий:
• гиперальбуминемия — больше альбуминов;
• гиперглобулинемия — больше глобулинов;
• гипер-аг-глобулинемия — аг-глобулинов больше нормы и др. Варианты анализов крови на белковые фракции для трактовки представлены на рис. 192.
Лата 12/TIT-01 №
№_£
Ф.И.О. Иванов Л. Возраст 11 лет Отделение детское_
10
Дата 17/111-01
Общее количество белка. Альбумины 62%
Глобулины_ 38%
"-■ 2%
«2 —5%_
В 11% у 20%
74 г/л
Ф.И.О. Петров С Возраст 12 лет Отделение детское _
Общее количество белка _ Альбумины 56% Глобулины 44%
а. 3% _
а? 13% _
Р 16% _
у 12%
_84г/л
Рис. 192. Анализы крови на общий белок и белковые фракции
2. Анализ на почечные пробы. Еще одним показателем белкового обмена являются конечные продукты распада белка, т.е. азотистые шлаки — мочевина, креатинин, креатин, аммиак и др., которые вместе составляют рест-азот (достаточный азот). Выделенные показатели являются наиболее объективными. Полное обследование называется анализом на почечные пробы, так как выводятся остатки распада белков именно через мочевыделительную систему, а данные анализа указывают на ее функциональное состояние.
Для проведения анализа кровь берется из вены.
Нормативные данные:
| мочевина | 3,33-8,33 ммоль/л (15-30 мг%); |
| креатинин | 0,04-0,1 ммоль/л (1-2 мг%); |
| рест-азот | 14,3-28,6 ммоль/л (20-40 мг%). |
Есть одна особенность последнего показателя у новорожденных: в первые 2-3 дня жизни рест-азот выше указанных данных в связи с недостаточной функцией почек и составляет 50-70 ммоль/л, снижаясь к вышеуказанным цифрам на 1-2 неделях жизни.
Первыми указаны цифры методов обследований, применяемых в нашей стране.
Лабораторные показатели азотистых шлаков — очень точные цифры. Их небольшое увеличение уже указывает на нарушение белкового обмена и задержку шлаков в организме. Часто причиной этого является нарушение выделительной функции почек. Отсюда возникшее название анализа — на почечные пробы (рис. 193).
Исследование крови
Исследование крови
№ 4 _Дата 17/IV-01 № 2 _Дата 1/XI-00
Ф.И.О. Иванов П. Возраст 9 лет Ф.И.О. Петров А. В озраст 10лет
Отделение детское _ Отделение неЛвологическое
Общее количество азота 15.6ммоль/л Общее количество азота 37ммоль/л
Количество мочевины 6.8-ммоль/л Количество мочевины 13.9ммоль/л
Количество креатинина 0.07ммоль/л Количество креатинина 0.25ммоль/л
Рис. 193. Анализы крови на почечные пробы
3. С-реактивный белок (СРВ). В норме такой белок в сыворотке крови не
определяется — анализ отрицательный (—). При патологии его количество уве-
личивается, и результат отмечается в плюсах — от (+) до (++++). Анализ указывает не только на наличие процесса, но и на его выраженность (чем больше плюсов в анализе, тем активнее течение заболевания). СРВ является показателем острого воспалительного процесса, а также заболеваний, при которых происходит деструкция тканей. Одновременное ускорение СОЭ в общем ана лизе кро^и и повышение показателя СРБ яыыюго, хара кт егним при знаком степени активности пиелонефрита (по современной классификации): I степень — соответственно здесь и далее — до 15 мм/час и (—)-(+), II степень — 16-24 мм/час и (++), III степень — более 25 мм/час и (+++)-(++++).
Кроме этого, СРБ является показателем воспалительного процесса при ревматической лихорадке.
Семиотика нарушений
Белковые дистрофии — это нарушения, которые развиваются у детей грудного возраста при дефиците белка в получаемых продуктах.
Основные клинические признаки:
- нарушение психики — сначала ребенок становится капризным, часто плачет, затем вялым, адинамичным, много спит;
- постепенно происходит уменьшение толщины подкожно-жирового слоя, снижаются тургор и эластичность тканей, развивается гипотрофия;
- если дефицит белка сохраняется на протяжении полугодия, отмечается задержка роста (такое отставание в массе и длине тела может привести к гипостатуре);
- при белковом голодании на стопах и кистях рано появляется отечный синдром, так называемые безбелковые отеки, в основе которых лежит гипопротеинемия (1 г белка «держит» на себе примерно 17 г воды; при уменьшении его в кровеносном русле вода идет в ткани);
- мышечный гипотонус (вспомните внешние признаки живота при этом);
- задержка нервно-психического развития.
Лабораторные показатели: гипопротеинемия, гипоальбуминемия, уменьшение А/Г.
Квашиоркор (=красный Кваши — имя больного). При качественной белковой недостаточности, когда ребенок не получает необходимого количества незаменимых аминокислот, на территории южных стран у детей 1-4 лет может развиться квашиоркор. Это тяжелая форма гипотрофии, клинические и лабораторные признаки которой аналогичны белковой дистрофии (отеки, гипопротеинемия, в тяжелых случаях дистрофические изменения внутренних органов). При этом одновременно происходит поражение кожных покровов — усиленная гиперемия, пигментация, слущивание, волосы приобретают светло-красный цвет (рис. 194 А).
Развитие квашиоркора у детей в преддошкольном возрасте объясняется прекращением грудного вскармливания на втором-третьем годах жизни и резким уменьшением при этом (более чем в 10 раз) поступления белков. Питание состоит главным образом из углеводов.
Течение заболевания часто приобретает злокачественный характер: смертность 30-50%.
Нередко среди детей грудного возраста встречается целиакия или глюте-новая болезнь (=болезнь Ги-Гертера-Гейбнера) (английский врач, американский врач и фармаколог, немецкий педиатр ХГХ-ХХ века).
Причиной заболевания является отсутствие ферментов пептидаз, что приводит к идиосинкразии (=непереносимости), нарушению расщепления и всасывания белка растительного происхождения — глиадиновой фракции глюте-на. Чаще всего патология проявляется на втором полугодии, когда дети начинают принимать злаки (англ. cereal), в состав которых входит этот белки, — пшеницу (англ. wheat), рожь (англ. rye), ячмень (англ. barley), овес (овсяная каша). Иногда целиакия может развиться после продолжительного приема антибиотиков, тяжелых инфекционных заболеваний кишечного тракта, непереносимости коровьего молока (все это может привести к атрофии слизистой оболочки кишечника и нарушению всасывания белков).
Основные клинические признаки:
- нарушение стула в виде поноса: жидкий, пенистый (англ. frothy), блестящий из-за значительного количества жира (до 20 г и больше при норме 1-3 г/сутки), в большом объеме (до 1 л/день);
- выраженные признаки гипотрофии;
- внешний «вид паука» (англ. spider) — конечности очень худые, живот резко выпячен вперед (рис. 194 Б).
Прогноз. Заболевание при своевременной правильной диагностике легко поддается лечению. Основным и необходимым в плане лечения является: из пищи исключаются указанные злаки, а при составлении диеты применяются рис. гречиха (англ. buckwheat), кукуруза (англ. maize), в которых нет глютена. Постепенно через пару лет нормализуется слизистая оболочка кишечника, исчезают явления идиосинкразии к белку и меню навсегда можно расширить до полноценного.




Рис. 194. Семиотика нарушений обмена белков (из Э. Керпель-Фрониус, 1983): А — квашиоркор, Б — целиакия
Пищевая аллергия. При искусственном вскармливании на 1 году жизни (особенно если ребенок получает неадаптированные смеси, сплошное коровье молоко) и некоторых заболеваниях желудка у детей старшего возраста (атрофический гастрит, панкреатит — уменьшается количество ферментов) происходит нарушение расщепления и переваривания белка. Он в ма-лоизмененном виде поступает в тонкую кишку и всасывается в кровь. Такой белок является антигеном, в ответ на который в кровеносном русле образуются антитела, что приводит к развитию пищевой аллергии. Одним из наиболее частых аллергенов у детей грудного возраста являются продукты, в составе которых преобладает белок.

Аминоаиидопатии — группа врожденных заболеваний, патогенезом которых является неправильный метаболизм белка в связи с дефицитом необходимого для этого фермента. В диагнозе часто звучит название того или другого белка, обмен которого нарушен. Есть более 20 видов аминоацидопатий.
Клинические проявления заболеваний разнообразные. Для многих из них характерен особый запах кожи, мочи, пота, выдыхаемого воздуха, что может проявляться у детей с первых недель жизни. Этот признак является патогномоничным. Например:
- фенилкетонурия (=болезнь Феллинга — норвежский врач XX века), одна из наиболее частых аминоацидопатий (1:10 ООО) — запах мышей, плесени (англ. заплесневеть — become/grow);
- лейциноз — запах потных ног;
- глициноз — запах ацетона;
- гиперметионинемия — запах рыбы, прогорклого (англ. rank) масла;
- болезнь «кленового (англ. maple) сиропа» (нарушение обмена валина, лейцина, изолейцина) — запах жженого (англ. burnt) сахара (с 5 дня жизни) и кленового сиропа.
Клинические проявления и последствия аминоацидопатий:
- значительные нарушения НПР (часто олигофрения);
- гипертонус и гипотонус мышц;
- судорожный синдром;
- расстройства зрения, речи и др.
Уважаемые студенты! Если Вы станете семейными врачами и будете консультировать маленького ребенка дома или как врачи в стационаре будете осматривать больного в отделении, Вас будет интересовать все: признаки физического развития и нервно-психического становления, состояние кожи, мышечной и костной систем, органов дыхания, сердечно-сосудистой системы и желудочно-кишечного тракта, стула, мочи и т.д. Осмотр малыша должен быть очень детальным и внимательным. И если Вам не понравится, покажется странным запах кожи ребенка, его мочи, выдыхаемого воздуха, обратите на это особое внимание. Направьте ребенка на дополнительное обследование, консультацию узких специалистов. Поймите, пожалуйста, следующее правило: редкий диагноз, особенно молодому специалисту, главное не обязательно сразу поставить, его необходимо заподозрить (англ. suspect). Потом, при глубоком обследовании, заболевание подтвердят или исключат. Это уже не страшно, если диагноз исключат, это не Ваша ошибка. Отсутствие патологии — радость родителей.
Но если диагноз подтвердят, то некоторые аминоацидопатий излечимы, и через определенное время о них пациент может забыть. Есть другие заболевания, при которых ребенку навсегда назначат определенные препараты. При этом образ жизни будет полноценным. Главное — в случаях аминоацидопатий диагноз должен быть поставлен своевременно. При поздней диагностике нарушения становятся необратимыми.
ОБМЕН ЖИРОВ
Основные Функции жиров в организме:
- источник энергии — при сгорании 1 г образуется 9 ккал, всего 50-60% общего количества ккал за сутки. Особое значение это имеет у грудных детей, где жиры являются основным источником энергии, учитывая, что секреция липазы поджелудочной железой и выделение желчи в раннем возрасте недостаточные;
- защищают внутренние органы брюшной полости от травмирования;
- защищают от чрезмерной теплоотдачи;
- транспортируют жирорастворимые витамины;
- принимают участие в построении важнейших тканей — входят в состав оболочек нервных клеток;
- принимают участие в синтезе гормонов надпочечников. Особенности жирового обмена у детей:
- накопление жира во внутриутробном периоде происходит главным образом в позднем фетальном периоде. Если до конца эмбрионального он составляет только 2% от общей массы тела, на 34 неделе — 9%, то при рождении — 12-16%. Такое позднее накопление жира характеризует внешний вид недоношенных детей;
- особенность и значение бурой жировой ткани — вспомните!;
- на протяжении жизни количество жира в организме ребенка изменяется—в первом полугодии у малыша, который получает богатые на жиры молочные смеси, жир составляет 25% от массы тела. После этого количество уменьшается и достигает минимальных цифр в дошкольном и младшем школьном возрасте. В старшем школьном возрасте количество жира снова увеличивается;
- чем меньше ребенок, тем больше у него потребность в жире (табл. 27);
- в первые недели жизни часто наблюдается стеаторея — повышенное выделение липидов с калом (до 3 месяцев — 3 г/сутки). Стеаторея особенно выражена у недоношенных детей: активность липазы у них составляет 60-70% активности липазы малыша 1 года жизни, тогда как у доношенных новорожденных эта цифра равна 85%. После 3 месяцев в каловых массах снижается количество липидов (до 1 г/сутки) и свободных жирных кислот. Такое несовершенство переваривания и всасывания жиров в желудочно-кишечном тракте обусловлено функциональной незрелостью поджелудочной железы и слизистой оболочки кишечника;
- от возраста зависит также секреция желчных кислот. Если количество их выделений у детей 2 лет принять за 100%, то у недоношенных новорожденных выделяется только 15%, у доношенных — 40%, у детей 1 года жизни — 70%;
- рассмотренные преимущества жирового обмена выражены в случае естественного вскармливания, при котором у доношенных детей всасывается до 90-95% жиров; и даже у недоношенных детей эта цифра всего на 5-10% меньше, чем у доношенных, в то время как при искусственном вскармливании количество всасываемых липидов уменьшается на 15-20%.
Переваривание жиров начинается в желудке, где они подвергаются эмульгированию. В тонкой кишке липолитические ферменты (главный из них — панкреатическая липаза) расщепляют жиры до конечных стадий, после чего происходит их всасывание. Однако не только от активности липазы зависят эти процессы. Другим важным компонентом являются желчные кислоты. Поступая в 12-перстную кишку, они эмульгируют жиры, повышают активность липазы поджелудочной железы и непосредственно способствуют всасыванию жиров.
Особенности переваривания у детей раннего грудного возраста:
- наличие липазы в грудном молоке и высокая степень дисперсности жиров;
- расщепление и всасывание жиров активизируются деятельностью языковой липазы, которая вырабатывается сосочками задней части языка;
- липаза языка действует в желудке, в результате чего продукты липоли-за способствуют эмульгированию смеси (таким образом, компенсируется низкое количество желчи).
Лабораторные данные
Количество общих липидов. а также большинство их фракций в кровеносном русле с возрастом увеличивается, а количество НЭЖК — уменьшается (табл. 48).
Таблица 48
Нормативные данные количества жиров и углеводов в крови детей
| Показатель | Период жизни | ||||
| Неонатальный | Грудной | Преддошкольный, Школь дошкольный ный | |||
| Ранний | Поздний | ||||
| Общие липиды (г/л) | 1,7-4,5 | 2,4-7,0 | 4,5-7,0 | ||
| Фракции липидов (г/л) | Холестерин | 1,3-3,0 | 1,8-4,9 | 3,7-6,5 | |
| Фосфолипиды | 0,6-1,0 | 1,2-2,1 | 1,3-3,2 | ||
| Лецитин | 0,5-2,0 | ||||
| Триглицериды | 0,2-0,8 | 0,4-0,9 | |||
| НЭЖК | 1,2-2,2 | 0,8-1,0 | 0,6-0,9 | 0,3-0,6 | ||
| Сахар (ммоль/л) | 1,6-4,0 | 2,8-4,4 | 3,3-5,0 | 3,3-5,5 | ||
Семиотика нарушений
Адетонемический синдр ом (ацетон + греч. haima — кровь). В основе патологического состояния лежит повышенное количество в крови продуктов неполного окисления жирных кислот, т.е. кетоновых тел. К ним относятся: ацетон, ацетоуксусная и р-оксимасляная кислоты.
Нормальное количество кетоновых тел в крови —1,0-2,0 мг% (определяется по ацетону). Увеличение кетоновых тел называется гиперкетонемия.
Не нашли, что искали? Воспользуйтесь поиском: