
ТОР 5 статей:
Методические подходы к анализу финансового состояния предприятия
Проблема периодизации русской литературы ХХ века. Краткая характеристика второй половины ХХ века
Характеристика шлифовальных кругов и ее маркировка
Служебные части речи. Предлог. Союз. Частицы
КАТЕГОРИИ:
- Археология
- Архитектура
- Астрономия
- Аудит
- Биология
- Ботаника
- Бухгалтерский учёт
- Войное дело
- Генетика
- География
- Геология
- Дизайн
- Искусство
- История
- Кино
- Кулинария
- Культура
- Литература
- Математика
- Медицина
- Металлургия
- Мифология
- Музыка
- Психология
- Религия
- Спорт
- Строительство
- Техника
- Транспорт
- Туризм
- Усадьба
- Физика
- Фотография
- Химия
- Экология
- Электричество
- Электроника
- Энергетика
В. Средний градиент давления между левым желудочком и 3 страница
Ø при сохраненном аппетите - признак временного неблагополучия (обострения) заболевания(острый, хронический гастрит, язвенная болезнь)
При сборе анамнеза следует обратить внимание на:
1. Условия питания – ритм и качество питания
2. Ритм труда и отдыха больного, наличие стрессовых ситуаций
3. Наличие вредных привычек (курение, алкоголь, злоупотребление чаем или кофе)
4. Выявление каких- либо изменений в состоянии больного непосредственно перед данным заболеванием или его обострением: похудание, малокровие, дегтеобразный стул, оперативные вмешательства, длительный прием лекарств (НПВС, стероидные гормоны и т.д.)
Терапевтам недавнего прошлого принадлежит выражение, подчеркивающее значение сбора анамнеза у больных с заболеваниями органов пищеварения: с больным с язвенной болезнью “необходимо 2 часа поговорить и 2 минуты его посмотреть” (мнение русских профессоров напр., М. П. Кончаловского).
Проведение общего осмотра.
Общий осмотр больного с заболеваниями органов пищеварения проводится по общепринятой схеме.
Определение положения больного. Больной может занимать активное, вынужденное, пассивное положение.
Клиническая оценка.
Для большинства заболеваний органов пищеварения типично активное положение больного. Вынужденное положение - сидя на корточках, обхватав живот руками или лежа в постели вниз животом характерно для обострения язвенной болезни желудка и двенадцатиперстной кишки.
Пассивное положение занимают больные в бессознательном состоянии: кровотечение из желудочно-кишечного тракта, прободение язвы при язвенной болезни желудка.
Осмотр кожи и слизистых оболочек.
При осмотре кожи у больных с заболеваниями органов пищеварения определяют:
1) цвет - бледность при кровоточащей язве желудка и злокачественных опухолях желудка и кишечника.
2) желтое окрашивание — при метастазирсвании рака желудка в печень.
Осмотр подкожно-жировой клетчатки.
- степень развития подкожно-жирового слоя - истощение при злокачественных заболеваниях желудка и кишечника.
4. Пальпация лимфоузлов; выявляется увеличение и болезненность их при метастазах рака
желудка.
При общем осмотре студент выявляет:
а) конституциональные особенности организма - росто-весовые показатели;
б) общее состояние больного;
в) состояние питания, степень развития подкожно-жировой клетчатки;
г) положение больного: активное, пассивное, вынужденное.
д) окраску кожи, видимых слизистых оболочек, склер.
Осмотр полости рта.
При осмотре полости рта необходимо выявить:
а) запах полости рта;
б) состояние зубов;
в) состояние слизистой десен, языка, мягкого и твердого нёба, зева, глотки, слюнных
желез.
Методика проведениям осмотра полости рта.
Исследование полости рта студент должен проводить при хорошем освещении. Для более детального исследования использует шпатель.
Для осмотра полости рта студент просит больного открыть рот, отодвигает шпателем слизистую полости рта и осматривает слизистую щечной поверхности справа, слизистую щечной поверхности слева, слизистую и десну верхней и нижней челюсти. При этом определяют цвет слизистой.
Осмотр слизистой задней стенки глотки.
Больного просят широко открыть рот и высунуть язык. Затем язык надо слегка оттеснить вниз шпателем и попросить больного сказать "а-а-а". При этом язычек и мягкое нёбо поднимается кверху и делают доступной осмотру заднюю стенку глотки. Определяется цвет слизистой, наличие на ней налетов.
Осмотр зубов.
Определяется наличие кариесных зубов, наличие зубного камня (грязно-желтый налет у шейки зуба), количество отсутствующих зубов.
Осмотр миндалин.
Для осмотра миндалин студент просит больного широко открыть рот, высунуть язык и слегка придавливает шпателем язык у корня (не вызывать рвотного рефлекса).
При осмотре миндалин определяются: размер миндалин (миндалины скрыты за дужками и не видны при осмотре, миндалины вровень с дужками, миндалины слегка выступают за дужки, миндалины резко выступают за дужки и суживают просвет зева, цвет, рыхлость, наличие гнойных пробок (определяется по желтоватым или желтовато-гнойным точкам на поверхности), налеты.
Осмотр языка.
Для осмотра языка больного просят открыть рот и высунуть язык.
При осмотре языка студент обращает внимание на:
а) размеры языка;
б) окраску языка и наличие налета на языке;
в) влажность или сухость языка;
г) состояние сосочков языка;
После окончания общего осмотра студент делает заключение о наличии или отсутствия изменений, характерных для заболеваний органов пищеварения. При наличии изменений, характерных для заболеваний органов пищеварения студент делает заключение о предполагаемом патологическом процессе (не заболевании).
Клиническая оценка.
1. Изменение цвета кожных покровов и слизистых оболочек: бледность при кровотечениях из желудочно-кишечного тракта или злокачественных опухолях желудка и кишечника.
2. Разрыхление десен и кровотечения из них возникает при гипо- и авитаминозах "С".
3. Изменения вида языка при различных заболеваниях желудочно-кишечного тракта:
а) чистый и влажный язык характерен для неосложненной язвенной болезни;
б) обложенный серо-белым налетом, плохо пахнущий - при остром гастрите;
в) сухой язык - при острых процессах в брюшной полости: острый холецистит,
острый панкреатит;
г) атрофический язык со сглаженными сосочками при раке желудка, атрофическом
гастрите с выраженным снижением секреторной функции, при недостаточности витаминов группы "В";
д) язык, обложенный белым или коричневым налетом - при хронических заболеваниях
желудка и кишечника.
Осмотр живота.
При осмотре живота студент должен определить:
1. Форму живота.
2. Объем, симметричность живота.
3. Грыжи: белой линии, пупочные, паховые.
4. Состояние кожных покровов живота, рубцы, сыпь.
5. Состояние пупка
6. Степень участия живота в дыхании.
7. Пульсацию брюшной стенки.
Для точного обозначения местоположения найденных при исследовании живота патологических изменений, а также для обозначения проекции границ органов брюшной полости на брюшную стенку последнюю разделяют на отдельные области и отделы.
Схема топографии осмотра живота.
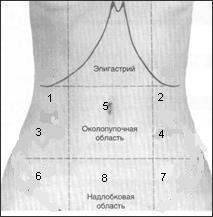
1- правая подреберная область; 2 - левая подреберная область; 3 - правый фланк; 4- левый фланк; 5 – пупочная область; 6 – правая подвздошная область; 7- левая подвздошная область
8 – надлобковая область
Методика проведения осмотра живота
В начале осмотра больной лежит на спине горизонтально. Затем, если позволяет состояние больного, его исследуют в вертикальном положении. Осмотр проводят при достаточном освещении. Студент садится справа от больного. Размеры живота определяются в положении стол. Сопоставляется уровень грудной клетки и уровень передней брюшной стенки. У нормостеников отмечается умеренное выпячивание живота, у гиперстеников оно выражено больше, у астеников - живот может быть слегка втянут.
I. Форма живота.
При этом выделяют:
а) форма живота у здоровых;
б) форма живота в патологических условиях:
1. Общее увеличение или уменьшение живота: метеоризм, асцит, ожирение.
2. общее западение живота: недостаточность поступления пищи в желудочно-кишечный тракт (длительное голодание, резкое сужение пищевода, длительные заболевания полости рта и глотки, длительные частые рвоты и поносы).
3. Увеличение отдельных участков живота: увеличение отдельных органон, развитие в брюшной полости или забрюшинно опухолей, абсцессов, наличие осумкованных экссудатов.
2. Грыжи брюшной стенки.
При этом необходимо определить:
а) состояние белой линии живота, пупка, паховых областей;
б) выявить выпячивание внутренностей или глубоких тканей через отверстие в межмышечной и подкожной клетчатке.
3. Пупок
При этом необходимо обратить внимание на:
а) форму пупка: вытянут, сглажен, выбухает;
б) положение пупка;
в) состояние кожи и оттенок кожи пупка.
4. Кожные покровы
При этом необходимо выявить:
а) состояние кожных покровов живота;
б) рубцы, их местоположение, направление, наличие в боковых частях живота и на внутренней поверхности бедер у женщин.
5. Дыхательные экскурсии передней брюшной стенки:
а) выпячивание передней брюшной стенки при вдохе и западение ее при выдохе;
б) полное или одностороннее отсутствие движений брюшной стенки при дыхании;
в) физиологическая перистальтика желудка и кишечника у лиц с астеническим телосложением, имеющих вялый брюшной пресс
г) патологическая перистальтика (наблюдается при возникновении препятствий для продвижения пищи в желудке, или кишечнике.
6. Пульсации
Пульсации - толчкообразные колебания брюшной стенки в эпигастральной области и в правом подреберье, вызываются сокращением сердца, брюшной аорты и печени.
Ориентировочная основа действия (РОД) при пальпации больных с заболеваниями органов пищеварения.
Пальпация живота является одним из основных методов исследования брюшной полости. Различают пальпацию поверхностную и глубокую. Разновидностями глубокой пальпации являются: скользящая, толчкообразная (баллотирующая) и бимануальная пальпация.
Методика проведения пальпации.
Пальпация живота проводится в лежачем и стоячем положении больного. Больной лежит с вытянутыми ногами на твердой кровати или кушетке. Руки он кладет на груди, либо располагает вдоль туловища. Мышцы живота должны быть расслабленными.
Студент садится справа от больного на стул, лицом к больному. Его руки должны быть теплыми и сухими, ногти необходимо аккуратно постричь, рука должна быть ненапряженной, резкие движения при пальпации недопустимы. При прощупывании брюшной полости рекомендуется отвлечь внимание больного рассказом и расспросом. Пальпацию живота целесообразно сочетать с дыхательными движениями, особенно при глубоком погружении рук в брюшную полость. Ощупывание живота начинают с поверхностной, ориентировочной пальпации.
Поверхностная ориентировочная пальпация
I. Цели поверхностной пальпации:
а) определить степень напряжения брюшной стенки;
6} определить наличие болезненности брюшной стенки;
в) выявить локализацию болезненности и напряжения мышц;
г) отличить опухоли в брюшной стенке от опухолей брюшной полости;
д) определить наличие расхождения мышц белой линии;
г) выявить грыжи белой линии, пупочные, паховые, послеоперационные.
2. Положение больного: больной лежит на спине, на постели с низким изголовье. Мышцы его расслаблены, руки вытянуты вдоль туловища.
3. Ход исследования: перед началом исследования нужно предупредить больного, чтобы он дал знать исследующему, когда у него появится боль при пальпации, когда она будет максимальной и когда она исчезнет. Начинать исследование лучше с участка, наиболее отдаленного от предполагаемой локализации болевой зоны. Если жалоб нет, пальпацию начинают с левой паховой области. Правую руку кладут плашмя со слегка согнутыми пальцами на брюшную стенку, производят слабый нажим пальцами на брюшную стенку. Затем руку переносят на симметричный участок противоположной стороны, в правую паховую область, и производят нажим такой же силы. После этого руку переносят на симметричный участок противоположной стороны, в область правого фланка и производят нажим такой же силы. Затем руку переносят в область левого фланка и производят так же нажим. Затем пальпирующую руку переносят в область левого подреберья и производят нажим одинаковой силы. В следующий момент пальпирующую руку переносят на симметричный участок правой стороны, в область правого подреберья и снова производят нажим такой же силы. В следующий момент пальпирующую руку переносят в область эпигастрия, под мечевидный отросток и производят нажим, одинаковой силы.
После этого правую руку ребром ладони кладут на белую линию живота в область эпигастрия и просят больного поднять голову и плечи. Таким образом выявляется расхождение (диастаз) прямых мышц живота. При наличии диастаза прямых мышц ребро ладони углубляется в брючную полость. Затем проводят ощупывание околопупочной области, при этом кончик указательного пальца погружают в пупочное кольцо. В норме пупочное кольцо вмещает кончик указательного пальца.
1. Определение нижней границы желудка.
Перкуторная пальпация по В.П.Образцову.
Перкуторная пальпация по Образцову производится следующим образом: правую руку со слегка согнутыми пальцами устанавливают в верхнем отделе эпигастрия, кожу отодвигают вверх и, не отнимая пальцы от поверхности живота, производят короткие удары быстрым сгибанием пальцев, вызывая сотрясение (сукуссию) желудка. Одновременно локтевой стороной левой кисти надавливают на грудную клетку в области мечевидного отростка, для того, чтобы оттеснить воздух из верхнего отдела желудка и заставить, его равномерно распределиться над жидкостью. При таких условиях в момент удара возникает шум плеска. Затем продвигают правую руку по средней линии вниз, доходят до места, где шум плеска не возникает. Это нижняя граница желудка.
2. Глубокая пальпация большой кривизны желудка по методу В.П.Образцова и Н. Д. Стражеско.
Для пальпации большой кривизны желудка правая рука с четырьмя полусогнутыми пальцами ладонью вниз располагается по средней линии соответственно нижней границе желудка. Кожная складка сдвигается на 3-4 см к мечевидному отростку. Во время выдоха постепенно погружают правую руку вглубь брюшной полости, затем производят скользящее движение сверху вниз. Большая кривизна желудка расположена по обе стороны от средней линии тела, на 2-3 см выше пупка. Определяется при пальпации в виде валика.
3. Аускультаторная перкуссия.
Фонендоскоп устанавливают над эпигастральной областью, под мечевидным отростком. Перкуторные удары небольшой силы наносят одним пальцем правой руки слева от средней линии живота непосредственно по брюшной стенке, руку продвигают снизу вверх. На том уровне, где появится резкое усиление звука, находится нижняя граница желудка.
4. Аускультаторная аффрикция.
Фонендоскоп устанавливают над эпигастральной областью, под мечевидным отростком. Производят легкие скользящие движения по поверхности кожи брюшной стенки указательным пальцем правой руки слева от средней линии живота по окологрудной линии, руку продвигают снизу вверх. На том уровне, где появится резкое усиление звука, находится нижняя граница желудка.
5. Перкуссия.
Производят посредственную пальце-пальцевую перкуссию слева от средней линии живота по окологрудной линии, руку продвигают снизу вверх. Нижняя граница желудка находится на том уровне, где появится усиление звука.
6. Пальпация большой кривизны желудка
Большая кривизна желудка у здорового человека расположена по обе стороны от средней линии тела на 2-3 см выше пупка.
Первый момент: установка пальцев: слегка согнутые пальцы правой руки устанавливают на уровне найденной нижней границы желудка так, чтобы средний палец находился на белой линии и ладонная поверхность пальцев была обращена вниз.
Второй момент: сдвигание кожи: поверхностным движением пальцев кожу сдвигают вверх к мечевидному отростку так, чтобы перед ногтевой поверхностью пальцев образовалась нежная складка.
Третий момент: скользящее движение руки; не меняя положения рук и не ослабляя движения пальцев производят скользящие движения руки сверху вниз по поверхности желудка.
При этом возникает пальпаторное ощущение "порожка", с которого соскальзывают пальцы.
7. Пальпация привратника
Определение места расположения привратника: для этого нужно опустить перпендикуляр на среднюю линяю живота с правой стороны на 3-4 см выше пупка. Полученный прямой угол нужно разделить пополам. Биссектрис а этого угла характеризует расположение и направление привратника. Положение врача и положение больного такое же, как при пальпации кишечника.
Первый момент: установка пальцев:
слегка согнутые пальцы правой руки устанавливают справа от средней линии живота так, чтобы линия концов пальцев была расположена по указанной биссектриссе и ладонная поверхность пальцев направлена вниз.
Второй момент: сдвигание кожи: поверхностным движением кожу сдвигают в направлении вверх и влево так, чтобы кожная складка образовалась перед ногтевой поверхностью пальцев.
Третий момент: погружение пальцев руки в брюшную полость: на выдохе постепенно погружают пальцы в брюшную полость в направлении к задней стенке её.
Четвертый момент: скользящее движение руки.-
не отнимая руки от задней стенки живота, производят скользящие движения в направлении сверху слева вниз направо.
Методы определения свободной жидкости в брюшной полости.
Первый способ: при больших асцитах жидкость в брюшной полости определяется методом флюктуации. При этом способе определения левую руку кладут плашмя на боковую поверхность брюшной стенки, а пальцами правей руки наносят перкуторные удары по брюшной стенке с противоположной стороны. Эти удары воспринимаются левой рукой в виде симптома волны.
Второй способ: при положении больного на спине производят тихую перкуссию от пупка по направлению к боковым отделам живота. Свободная жидкость скапливается во фланках. В результате при перкуссии в области пупка. получается тимпанический перкуторный звук, а над фланками - тупой. Если больного повернуть на бок, то свободная жидкость переместится в соответствующую сторону, а над фланком, который оказывается наверху, тупой звук сменяется тимпаническим.
Третий способ: больному предлагают сесть или
встать. В этих положениях жидкость смещается в "малый таз. Перкуссию производят сверху вниз по средней линии. При наличии жидкости внизу живота получается тупой звук. Высота горизонтального уровня зависит от количества жидкости в бргош-• ной полости и от наклонов больного в ту или иную сторону. Таким методом можно следить за динамикой накопления или уменьшения жидкости в хода лечения.
Оценка полученных данных
Осмотр живота.
I. У здоровых_лиц
В норме живот слегка выпячен, правая и левая его половины симметричны, пупок нз выпячен и не втянут, реберные дуги слегка намечены. Форма живота зависит от конституции: у нормостеников отмечается небольшое выпячивание живота, у гиперстеников оно выражено больше, у астеников имеется легкое втяжение живота.
II. При заболевании органов пищеварения
В патологических условиях наблюдается:
1. Общее увеличение живота, увеличение отдельных отделов живота.
2. Общее западение живота, западение отдельных участков живота.
3. Появление грыж в разных местах живота: грыжи белой линии, пупочные, паховые грыжи.
4. Появление патологических пульсаций.
5. Ассиметричное положение пупка, уплотнения в пупке, изменения оттенка кожи пупка.
6. На коже живота наблюдаются рубцы, высыпания, развитие венозных коллатералей, расширение подкожных вен в средней части живота, кожные покровы становятся напряженными, блестящими.
7. Ограничение дыхательных экскурсий живота.
Поверхностная пальпация
I. У здоровых лиц.
В норме брюшная стенка легко доступна пальпации, мягкая, податливая, ненапряженная. Отмечается незначительное и одинаковое на симметричных участках напряжение мышц брюшного пресса. У спортсменов мышцы живота в достаточной степени твёрдые. Многорожавшие женщины, вследствие снижения тургора брюшных мышц, имеют дряблый живот.
II. При заболевании органов пищеварения
В патологических условиях наблюдается два вида повышения напряжения брюшной стенки:
а) резистентность брюшной стенки;
б) мышечное напряжение, мышечная защита.
1. Резистентность - сопротивление брюшной стенки ощупывающим пальцам, ощущается в местах, соответствующих патологическому процессу в глубоколежащем органе.
2. Мышечное напряжение, мышечная защита -повышение напряжения брюшной стенки, наблюдается там, где имеется воспалительный процесс в брюшной полости, в котором принимает участие брюшина. При мышечной защите напряжение брюшной стенки больше, чем при резистентности (доскообразный живот), при мышечной защите поверхностная пальпация сопровождается резкой болезненностью, чего нет при резистентности.
3. Пальпаторная болезненность брюшной стенки при поверхностной пальпации живота наблюдается при воспалении брюшины. При остром воспалении она
резче, чем при хроническом.
Лабораторные и инструментальные методы исследования желудка и двенадцатиперстной кишки.
Желудочное зондирование.
В настоящее время используется методика фракционного (многомоментного) исследования (зондирования) секреции желудка тонким зондом. Будучи введен в желудок тонкий зонд (внешний диаметр 4-5 мм, внутренний 2-3 мм), имеющий на слепом конце 2 отверстия, не вызывает рвотного рефлекса и остается в нем на 1,5-2 часа и более, что дает возможность длительно отсасывать содержимое желудка и оценивать во времени его секреторную функцию. Исследование желудочной секреции натощак проводится в течении 1 часа: извлекают шприцем четыре 15 минутные порции – это так называемая базальная секреция, которая колеблется от 30 до150 мл, в среднем 50 мл. Через 60 минут после начала исследования (или сразу после получения базальной секреции) больному вводят стимулятор секреции: парентерально - пентагастрин или гистамин, или инсулин. Наиболее эффективен гистамин (из расчета 0,01 мг/кг); его использование противопоказано при органических заболеваниях сердечно-сосудистой системы, аллергических заболеваниях, высоком АД, феохромоцитоме, недавнем (2-3 недели) желудочном кровотечении. После введения гистамина (пентагастрина) желудочный сок собирают в течение 1 часа порциями с 15- минутным интервалом. При наличии противопоказаний к введению гистамина используют пероральные стимуляторы (мясной бульон; 5 % р-р алкоголя, раствор кофеина из расчета 0,2 г на 300 мл воды; 7% отвар сухой капусты).
По объему желудочного содержимого через 25 минут после пробного завтрака можно судить о быстроте эвакуации из желудка. Суммируя объем 4-х последних порций узнают часовое напряжение секреции (при прерывистой аспирации оно составляет в среднем 60 мл при непрерывном в 1,5-2 раза больше). При осмотре полученных порций желудочного содержимого отмечают цвет, консистенцию, примеси желчи, крови, пищи. При наличии большого количества крови, зондирование прекращают. Затем проводят химическое исследование: определяют свободный HCl, общую кислотность, связанную HCl, молочную кислоту, пепсин. Кислотность желудочного сока определяют титрованием его 0,1 N р-ром NAOH в присутствии индикаторов. Выражают кислотность количеством миллилитров NAOH, необходимым для нейтрализации 100 мл сока или количеством HCl в мг или мэкв.
Нормальные показатели кислотности:
Натощак: свободная HCl -10-20 т.е.: после пробного завтрака – свободная HCl 20-40 т.е., общая кислотность (сумма всех содержащихся в желудке кислых продуктов свободной и связанной HCl, органических кислот и фосфорных солей) 40-60 т.е. Все показатели < 20 т.е. указывают на гипоацидность, > 100 - гиперацидность. Диагностически важно выявление полного отсутствия HCl. Для этого проводится исследование желудочной секреции после повторной инъекции гистамина (0,01мг/кг) или сразу максимальной дозы гистамина (0,04мг/кг), перед которой необходимо предварительно вводить антигистаминные средства, которые снимают побочные реакции от инъекции гистамина, не влияя на истинные показатели желудочной секреции. Отсутствие в желудочном соке свободной HCl после введения максимальной дозы гистамина получило название гистаминорефрактерной ахлогидрии, свидетельствующей об атрофическом процессе слизистой желудка (рассматривается как предраковое состояние). Для более полного представления о кислотообразующей функции желудка необходимо рассчитывать дебит-час HCl, т.е. показатель продукции HCl/час. Для этого необходим показатель концентрации HCl в желудочном соке умножить на часовой объем секреции и разделить на число, по отношению к которому дана концентрация кислоты: если концентрация кислоты выражена в мг%, это на 100, а если в мэкв/л, это на 1000. Так, например, кислотность 60 т.е., мы можем выразить: 3,65*60 мг% или 60 мэкв/л или 60 ммоль/л.
Некоторое диагностическое значение имеет определение в желудочном соке молочной кислоты; источником которой может быть либо жизнедеятельность палочки молочно-кислого брожения вегетируемой в желудке лишь при отсутствии HCl, либо злокачественная опухоль, в клетках которой гликолиз протекает по анаэробному типу с образованием молочной кислоты. Наличие молочной кислоты требует тщательного обследования больного для исключения опухолевого процесса. Для определения пепсинобразующей функции желудка (не применяя зондирования) прибегают к определению пепсиногена (уропепсиногена) в моче. Присутствие пепсиногена в моче (пепсин не полностью выделяется в желудок, лишь небольшая его часть -1%- проникает в кровь и выделяется с мочой) свидетельствует о выработке его в желудке.
Внутрижелудочная pH-метрия играет существенную роль в диагностике заболеваний верхних отделов желудочно-кишечного тракта.
В желудке принято выделять 2 зоны, которые различаются по своей секреторной функции:
- кислотообразующая, которая включает в себя дно и тело желудка, в котором под воздействием гастрина происходит выработка HCl.
- нейтрализирующая (в состав которой входят пилорический и антральный отделы), где происходит секреция ионов гидрокарбоната HCO3-. Этот процесс обусловлен обменом ионов
Cl- на ионы HCO3- и процессом пассивной диффузии гидрокарбонат - ионов из крови. HCO3- ионы поддерживают нейтральную среду у апикальной мембраны клеток. В просвете пилорического канала и проксимальной части 12-перстной кишки в норме может наблюдаться слабокислая среда. Помимо уже представленного аспирационного метода исследования желудочного сока используется внутрижелудочная pH-метрия.
С использованием различных зондов или капсул.
Существуют следующие разновидности внутрижелудочной pH- метрии:
Ø Кратковременная внутрижелудочная pH- метрия
Ø Продолжительная (24 часовая) внутрижелудочная pH- метрия
Ø pH- метрия с использованием радиокапсул
Ø Эндоскопическая pH- метрия
Основным показанием к применению кратковременной pH-метрии является оценка состояния кислотообразующей функции желудка и защелачивающей (нейтрализующей) функции желудка и 12-ти перстной кишки при следующих заболеваниях:
Ø Синдроме воспаления слизистой желудка
Ø Синдроме язвенного поражения желудка и двенадцатиперстной кишки
Ø Постгастрорезекционном синдроме
Ø Хроническом панкреатите
После введения зонда в желудок в течение е 45 минут регистрирую базальную секрецию, затем проводят стимуляцию базальной секреции и pH записывают в течение следующих 45 минут. В качестве стимуляторов используют: гистамин и пентагастрин. При проведении субмаксимальной стимуляции н/к вводят 0,1% р-р гистамина из расчета 0,01 мг веса больного. Учитывая меньшее число побочных эффектов при исследовании желудочной секреции наиболее предпочтительным является применение пентагастрина. Критерии оценки показателей базальной и стимулированной кислотности в ед. pH даны в таблице.
Оценка кислотообразующей функции желудка в единицах pH[1].
| Оценка | Базальные условия | После стимуляции |
| Гиперацидность | 1,5 ед. и < | 1,2 ед. и < |
| Нормацидность | 1,6 - 2,0 ед. | 1,21-2,0 ед. |
| Гипоацидность | 2,1 – 5,9 ед. | 2,1 – 3,0 ед |
| Сниженная реакция | - | 3,1 – 5,0 |
| Слабая реакция | - | Снижение pH на 1 в пределах 3-5 ед. |
| Анацидность | > 6,0 | 6,0 и > |
Данные pH приведены для тела желудка
Не нашли, что искали? Воспользуйтесь поиском: