
ТОР 5 статей:
Методические подходы к анализу финансового состояния предприятия
Проблема периодизации русской литературы ХХ века. Краткая характеристика второй половины ХХ века
Характеристика шлифовальных кругов и ее маркировка
Служебные части речи. Предлог. Союз. Частицы
КАТЕГОРИИ:
- Археология
- Архитектура
- Астрономия
- Аудит
- Биология
- Ботаника
- Бухгалтерский учёт
- Войное дело
- Генетика
- География
- Геология
- Дизайн
- Искусство
- История
- Кино
- Кулинария
- Культура
- Литература
- Математика
- Медицина
- Металлургия
- Мифология
- Музыка
- Психология
- Религия
- Спорт
- Строительство
- Техника
- Транспорт
- Туризм
- Усадьба
- Физика
- Фотография
- Химия
- Экология
- Электричество
- Электроника
- Энергетика
Основой первичной профилактики ХБП является устранение или минимизация факторов риска ее развития в соответствии с принципами доказательной медицины.
Подходы к первичной профилактике ХБП неотделимы от мероприятий по ее скринингу и выявлению факторов риска. Основой первичной профилактики ХБП являются диспансерное наблюдение представителей групп риска, разработка индивидуальных медицинских рекомендаций по контролю модифицируемых факторов риска и контроль за их выполнением.
Наличие ХБП следует считать важным независимым фактором риска развития и прогрессированиясердечнососудистых заболеваний. Пациенты с отсутствием традиционных факторов сердечно-сосудистого риска, но страдающие ХБП стадий С1-С2 и альбуминурией А1 относятся к группе среднего риска; пациенты с ХБП стадий С1-С2 и альбуминурией А2-А3 или ХБП стадии С3а, независимо от уровня альбуминурии/протеинурии, относятся к группе высокого риска; пациенты с ХБП стадий С3б–С5 независимо от уровня альбуминурии/протеинурии и традиционных факторов риска принадлежат к группе очень высокого риска.
Выраженность нарушения функции почек тесно связана с развитием сердечно-сосудистых заболеваний. При этом даже умеренное снижение СКФ или появление сравнительно небольшой протеинурии/альбуминурии связано с нарастанием риска развития кардиоваскулярных заболеваний и сопровождается повышением уровня общей смертности. Все это дает основания рассматривать пациентов с ХБП как самостоятельную важную группу сердечно-сосудистого риска и требует тщательной стратификации таких больных.
Вторичная профилактика ХБП должна быть одновременно направлена на замедление темпов прогрессирования ХБП (ренопротекция) и предупреждение развития сердечно-сосудистой патологии (кардиопротекция). Сердечно-сосудистые осложнения являются основной причиной гибели пациентов с ХБП, в то же время почечная дисфункция и альбуминурия – важнейшие факторы сердечно-сосудистого риска.
Общность причин (артериальная гипертония, нарушения углеводного, жирового, пуринового, фосфорно-кальциевого обмена и др.) и механизмов прогрессирования (например, гиперактивация ренин-ангиотензин-альдостероновой системы, экспрессия медиаторов воспаления и факторов фиброгенеза) поражения почек и сердечно-сосудистой системы дает основание особо выделять методы профилактики, нелекарственного и лекарственного лечения с двойным положительным эффектом: рено- и кардиопротективным, что имеет большое значение для пациентов с ХБП. К ним относятся низкосолевая диета, борьба с ожирением и курением, коррекция нарушений углеводного обмена, лечение препаратами, подавляющими ренин-ангиотензин-альдостероновую систему (ингибиторы АПФ, блокаторы ангиотензиновых рецепторов, ингибиторы ренина), статинами, некоторыми антагонистами кальция и препаратами, улучшающими микроциркуляцию. Эффективность новых методов лечения пациентов с ХБП следует оценивать, в первую очередь, по их влиянию на комбинированный исход, включающий развитие ТПН и сердечно-сосудистых осложнений.
Проводя кардиопротективные мероприятия, необходимо учитывать особенности пациентов с ХБП на 3-5 стадиях: опасность диеты, богатой калием, повышенный риск осложнений ингибиторов АПФ и других препаратов, подавляющих ренин-ангиотензин-альдостероновую систему, низкую эффективность и риск нежелательных явлений тиазидных мочегонных и др.
Решающее значение имеет торможение прогрессирования дисфункции почек – не только с точки зрения отдаления неблагоприятного исхода в виде ТПН, но и как важнейшая мера кардиопротекции, специфическая для пациентов с ХБП, поскольку риск сердечно-сосудистых осложнений резко повышается на каждой стадии ХБП и задолго до ТПН. При выборе доз и тактики применения препаратов с двойным рено- и кардиопротективным действием задачи ренопротекции (максимальное снижение альбуминурии/протеинурии и стабилизация функции) являются первостепенными.
Направленность практических мероприятий по профилактике и ведению хронической болезни почек в зависимости от ее стадии:
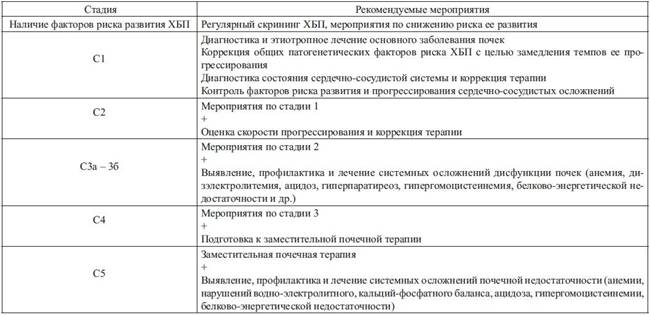
Пациентам с ХБП или наличием ее факторов риска при необходимости следует давать рекомендации по терапевтическому изменению стиля жизни. Важным направлением профилактики и лечения ХБП является коррекция образа жизни и характера питания с целью наиболее полного воздействия на модифицируемые (изменяемые) факторы риска развития и прогрессирования ХБП.
Пациентам с ХБП и(или) лицам с факторами риска ХБП, имеющим избыточную массу тела, должны быть даны рекомендации по коррекции массы тела (поддержание индекса массы тела в пределах 20–25 кг/м2 за счет коррекции калорийности рациона и достаточной физической активности – при отсутствии противопоказаний 30 мин аэробных нагрузок, например, быстрая ходьба, не менее 4–5 дней в неделю) и ограничению поваренной соли в пище. Не менее значимыми в профилактике ХБП является ограничение потребления алкоголя.
Эпидемиологические исследования свидетельствуют, что курение является дозозависимым фактором риска снижения СКФ и появления микроальбуминурии. Наиболее ярко этот эффект проявляется у курящих гипертоников.
Хорошо известно, что высокий уровень поступления хлорида натрия с пищей четко ассоциирован с развитием и прогрессированием артериальной гипертензии, которая, в свою очередь, служит важной детерминантой повреждения почек и сердца. На фоне высокого потребления соли усиливаются эффекты ангиотензина II и альдостерона. Однако повреждающее действие высокосолевой диеты на органы-мишени не исчерпывается влиянием хлорида натрия на системную и внутрипочечную гемодинамику, оно может реализовываться механизмами, не связанными напрямую с ростом артериального давления (АД). В частности, было показано, что при значительном содержании в рационе хлорида натрия в эндотелии почек и аорты возрастает экспрессия важного профиброгенного цитокина – трансформирующего фактора роста.
Имеющиеся в настоящее время данные дают основания рекомендовать пациентам с ХБП и лицам, относящимся к группе риска по ХБП, суточное потребление натрия <2,4 г (что соответствует <6,0 г поваренной соли).
В настоящее время одним из важных факторов инициации и прогрессирования ХБП становится лекарственная нефротоксичность. К потенциально опасным для почек препаратам относятся многочисленные обезболивающие и противовоспалительные средства, широко применяемые в неврологии, ревматологии, хирургии, рентгеноконтрастные вещества, ряд антибиотиков, мочегонные. Многие из этих препаратов свободно доступны в аптеках, рекламируются в средствах массовой информации, поэтому принимаются бесконтрольно. У больных с нарушенной функцией почек резко повышается риск нежелательных явлений лечения и непредсказуемых лекарственных взаимодействий. Особенно значимы в данном плане последствия непрерывного нарастания числа рентгеноконтрастных процедур. Имеющиеся данные однозначно свидетельствуют о том, что даже кратковременное транзиторное ухудшение функции почек после введения рентгеновского контраста ассоциируется с ухудшением почечного и сердечно-сосудистых прогнозов и нарастанием уровня общей смертности. Неблагоприятнона состоянии почек сказываются некоторые пищевые добавки (тайские травы, «сжигатели жиров», питательные смеси для наращивания мышечной массы). У больных пожилого возраста с выраженным атеросклерозом резкое снижение функции почек могут вызвать лекарства из группы иАПФ, широко назначаемые по поводу артериальной гипертонии, сердечной недостаточности. Особенно высок риск данного осложнения у людей, резко ограничивающих потребление воды или бесконтрольно принимающих мочегонные препараты.
В этой связи важное значение в профилактике развития и прогрессирования ХБП приобретает комплекс мер по предупреждению лекарственной нефротоксичности – широкое информирование пациентов о вреде самолечения, отказ от бесконтрольного приема анальгетиков, антибиотиков, пищевых добавок и др., тщательный выбор врачом лекарственных препаратов, назначаемых пациентам с ХБП и в группах ее риска, мониторинг показателей функции почек при необходимости проведения у данной категории лиц рентгеноконтрастных исследований и т.д.
Целевыми уровнями АД у пациентов с ХБП и артериальной гипертензией следует считать: у больных с оптимальной степенью альбуминурии (менее 10 мг/г) – систолическое АД менее 140 и диастолическое менее 90 мм рт. ст.; при более высокой степени альбуминурии или наличии протеинурии – систолическое АД менее 130 и диастолическое менее 80 мм рт. ст.: антигипертензивная терапия должна быть индивидуализирована, а снижения систолического АД менее 120 мм рт. ст. следует избегать.
У пациентов с ХБП и артериальной гипертензией, нуждающихся в фармакологической коррекции, для достижения целевых уровней артериального давления, в качестве препаратов первой линии или основного компонента комбинированного лечения следует назначать ингибиторы ангиотензин-превращающего фермента (иАПФ) или блокаторы АТ1-рецепторов ангиотензина II (БРА), если их применение не противопоказано.
Пациентам с ХБП c индексами альбуминурии/протеинурии А2-А3 и отсутствием артериальной гипертензии также следует назначать иАПФ или БРА с целью достижения антипротеинурического эффекта.
На сегодняшний день имеются веские аргументы, свидетельствующие о неблагоприятном влиянии низкого уровня АД (систолическое АД ниже 110 мм рт. ст.) на скорость прогрессирования ХБП. Авторы связывают полученные результаты с острым и хроническим ишемическим повреждением почек в условиях гипотонии. Для риска сердечно-сосудистых осложнений при ХБП тоже была показана J-образная зависимость от уровня АД – он повышался как при систолическом АД выше 130, так и ниже 120 мм рт. ст.
Строгий контроль АД может быть опасен у пожилых пациентов, при распространенном атеросклерозе. У больных пожилого и старческого возраста со склонностью к развитию эпизодов гипотонии, приводящих к ухудшению самочувствия и появлению жалоб, характерных для нарушения коронарного и церебрального кровотока, коррекцию артериальной гипертонии следует проводить с повышенной осторожностью. У этих больных приемлемым уровнем систолического АД следует считать 140–160 мм рт. ст.
Доказательная база для определения целевого АД у диализных больных и пациентов с трансплантированной почкой еще более ограничена. На сегодняшний день для этих категорий лиц с ХБП оптимальными считаются также цифры АД ниже 130/80 мм рт. ст. Однако следует принимать во внимание, что опасность эпизодов гипотонии на фоне антигипертензивной терапии у больных с ТПН значительно выше, чем на других стадиях ХБП, в особенности у получающих лечение гемодиализом.
Для достижения целевого АД при ХБП большое значение имеют нелекарственные методы лечения, включающие ограничение потребления соли, поддержание индекса массы тела в пределах 20–25 кг/м2, достаточную физическую активность, отказ от курения, ограничение потребления алкоголя.
Среди препаратов, снижающих АД, при альбуминурии выше 30 мг/сут и протеинурии средствами первого выбора являются иАПФ или БРА. Преимущества данных препаратов, в первую очередь, определяются их способностью уменьшать альбуминурию/протеинурию. По данным проспективных контролируемых исследований (REIN, RENAAL, IDNT и др.) у больных с диабетической и недиабетическими нефропатиями они достоверно снижают риск развития ТПН. У больных с альбуминурией выше 30 мг/сут и протеинурией они могут применяться с антипротеинурической целью даже при нормальном уровне АД.
Антипротеинурические и ренопротективные свойства иАПФ и БРА проявляются на разных стадиях ХБП, однако по мере снижения функции повышается риск их побочных действий – гиперкалиемии и снижения СКФ. Резкое падение СКФ при назначении данных средств нередко развивается у пожилых пациентов на фоне гиповолемии и может быть первым признаком скрытого гемодинамически значимого билатерального стеноза почечной артерии, который является противопоказанием для их дальнейшего применения. Для выявления возможного стеноза почечной артерии у больных с падением СКФ от исходного уровня более чем на 30% после назначения иАПФ или других средств используют методы лучевой диагностики – ультразвуковую допплерографию, МРТ‐томографию и др.
При А0 и А1 степени альбуминурии препараты, подавляющие ренин-ангиотензин-альдостероновую систему, не обладают преимуществами по сравнению с другими группами средств, снижающих АД.
Большинству пациентов с ХБП требуется комбинация нескольких препаратов, снижающих АД из разных групп для достижения его целевого уровня. Ингибиторы АПФ и БРА хорошо сочетаются с мочегонными и антагонистами кальция.
Следует учитывать, что на 3б стадии ХБП резко снижается эффективность тиазидных мочегонных, и растет риск их нежелательных явлений (гиперурикемия, уратный криз). На этой и более позднихстадиях ХБП предпочтительнее петлевые диуретики. Некоторые антагонисты кальция (недигидропиридинового ряда) оказывают дополнительный антипротеинурический эффект, в то время как нифедипин может усиливать протеинурию.
Комбинированное лечение иАПФ и БРА в настоящее время рекомендуется только при А3-А4 степени альбуминурии в случае, если монотерапия не дала ожидаемого эффекта. В последние годы были получены данные о благоприятном сочетании ингибитора ренина и БРА с точки зрения снижения альбуминурии, улучшения почечного прогноза и хорошей переносимости у больных с диабетической нефропатией.
Не нашли, что искали? Воспользуйтесь поиском: