
ТОР 5 статей:
Методические подходы к анализу финансового состояния предприятия
Проблема периодизации русской литературы ХХ века. Краткая характеристика второй половины ХХ века
Характеристика шлифовальных кругов и ее маркировка
Служебные части речи. Предлог. Союз. Частицы
КАТЕГОРИИ:
- Археология
- Архитектура
- Астрономия
- Аудит
- Биология
- Ботаника
- Бухгалтерский учёт
- Войное дело
- Генетика
- География
- Геология
- Дизайн
- Искусство
- История
- Кино
- Кулинария
- Культура
- Литература
- Математика
- Медицина
- Металлургия
- Мифология
- Музыка
- Психология
- Религия
- Спорт
- Строительство
- Техника
- Транспорт
- Туризм
- Усадьба
- Физика
- Фотография
- Химия
- Экология
- Электричество
- Электроника
- Энергетика
Классификация геморрагических диатезов
1. Коагулопатии — в основе патогенеза лежит нарушение свертывающей системы крови (гемофилия и др.).
2. Тромбоцитопатии — заболевания обусловлены нарушением образования и состава тромбоцитов (болезнь Верльгофа и др.).
3. Вазопатии — в основе патологии лежит поражение сосудистой стенки (болезнь Шенлейна-Геноха и др.).
Гемофилия
Гемофилия — один из видов коагулопатии — это врожденное заболевание, в основе длительной (от нескольких часов до нескольких дней) кровоточивости которого лежит нарушение свертывающей системы крови.
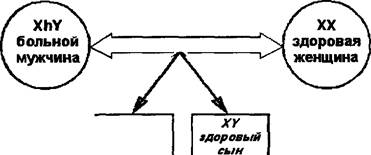
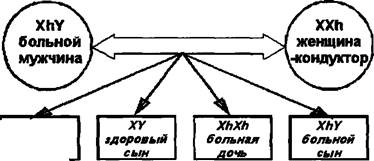
Этиопатогенез. Заболевание передается по наследству внуку от деда через здоровую мать ребенка, являющуюся кондуктором (=переносчиком) гемофилии. Болеют только представители мужского пола. Однако возможны некоторые исключения: если мама является кондуктором гемофилии, а отец болеет этим заболеванием, то их дочь тоже может заболеть гемофилией.
Следует отметить, что наследственность заболевания (рис. 178) установлена только в 1/2-3/4 части случаев.
В патогенезе заболевания лежит нарушение первой фазы свертывания крови: наличие у больного антигемофильных факторов в количестве меньше нормы нарушает образование плазменного тромбопластина, что приводит к удлинению (=замедлению) времени свертывания крови, в результате чего происходит продолжительное кровотечение.
Выделяют 3 основные формы гемофилии в зависимости от преобладающего недостатка одного из антигемофильных факторов:
- гемофилия А (= классическая) — дефицит VIII фактора (=антигемо-фильного глобулина А); наиболее частая форма — 80% от общего количества больных;
- гемофилия В — дефицит ГХ фактора (=плазменного тромбопластиново-го компонента=фактора Кристмаса — имя больного); частота —10-15%;
- гемофилия С — снижение активности XI фактора (=плазменного предшественника тромбопластина=фактора Розенталя); частота 3-5%.
Таким образом, в основе гемофилии лежит нарушение механизма вторичного внутреннего гемостаза.
XY
здоровый VX1 мужчина
xx
здоровая дочь
XXh дочь- кондуктор
XY здоровый сын
XXh женщина кондуктор/
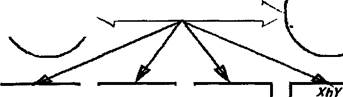
больной сын
XhX дочь-кондуктор
XXh Дочь-
КОНДУКТОР
Рис. 178. Варианты наследования гемофилии. Обозначения: XX — женский половой набор хромосом, XY — мужской половой набор хромосом, Xh — Х-хромосома
с геном гемофилии
Клинические признаки у большинства больных появляются в раннем детском возрасте, очень редко у взрослых лиц. Жалобы, внешние признаки и данные объективного осмотра при всех видах гемофилии одинаковы:
- кровотечения из остатка пуповины у новорожденного;
- кровотечения у детей грудного возраста при прорезывании зубов, у старших — при их удалении:
- кровотечения при незначительном травмировании кожи (стрижка, ушиб, царапины);
- кровотечения из слизистых оболочек носовых ходов, ротовой полости, желудочно-кишечного тракта, мочевыводящих путей, что может привести к постгеморрагической анемии;
- гемартрозы, для которых характерны увеличение объема и болезненность суставов, могут сопровождаться гипертермией. Неоднократные гемартрозы, когда кровь полностью не рассасывается, приводят к деформации суставов, развитию контрактуры (ограничение движений в суставе), анкилоза (полная неподвижность в суставе) и инвалидности детей;
- синяки и гематомы — это результат кровоизлияний в коже, подкожной клетчатке, мышечной ткани и в забрюшинном пространстве.
Для течения гемофилии характерна периодичность — т.е. периоды обострения (возникают они совершенно неожиданно, могут быть даже на фоне терапевтической профилактики заболевания) сменяются разными по длительности периодами ремиссии (от нескольких недель до нескольких лет).
Заболевание в детском возрасте часто приобретает тяжелую форму с высокой смертностью (до 75%). После 20 лет отмечается облегчение клинических признаков и более редкое возникновение обострений.
Диагностические показатели лабораторного обследования:
1) удлинение времени свертывания крови (по Ли-Уайту — от нескольких десятков минут до нескольких часов);
2) удлинение времени рекальцификации плазмы;
3) уменьшение в плазме антигемофильных факторов.
Внимание! Анализы первичного гемостаза (количество тромбоцитов, показатель ретракции кровяного сгустка и др.) и тромбиновое время v больных гемофилией в пределах нормы. Уважаемые студенты! При изучении анализов, характерных для всех видов геморрагических диатезов, свяжите патогенез заболевания и механизм соответствующего гемостаза.
Болезнь Верльгофа
(=идиопатическая тромбоцитопеническая пурпура)
В разных источниках медицинской литературы до сих пор болезнь Верльгофа (немецкий врач XVIII века) — одна из многих тромбоцитопатии — имеет много названий. Во втором указанном названии внимательным студентам сразу стали ясными следующие моменты патологического процесса заболевания: в патогенезе главным фактором является тромбоцитопения, а основным клиническим признаком — пурпура. Т.е. в основе болезни Верлыофа лежит на рушение одного звена первичного гемостаза, а именно — тромбоцитов.
Этиопатогенез. Причина болезни Верлыофа в данное время остается до конца не известной. По этиологии существует две формы заболевания (в отечественной практике идиопатическая тромбопитопеническая пурпура — общее название группы заболеваний):
1) наследственная (очень редкая):
2) приобретенная, которая по разным современным теориям разделена еще на 2 формы:
- первичная (а теорий этиологии опять несколько):
• нарушение костного мозга в виде замедленного созревания мегака-риоцитов и отшнуровки тромбоцитов;
• задержка тромбоцитов и их повышенный гемолиз в селезенке;
• иммунная теория, согласно которой антитромбоцитарные аутоан-титела как разрушают тромбоциты в крови, так и патологически влияют на процесс отшнуровки в костном мозге;
- вторичная — возникновению тромбоцитопении способствуют вирусные инфекции, интоксикация разного генеза, эндокринные и психологические нарушения, лекарственные препараты (особенно прививки), пищевые и прочие факторы.
Однако, независимо от этиологии, главным изменением в составе крови при болезни Верлыофа является уменьшение количества тромбоцитов — тромбоцитопения. Как указано выше, одновременно с этим происходит снижение функции тромбоцитов относительно эпителия сосудов.
Отсюда вытекают следующие клинические признаки патологического процесса:
- возникающие на любой поверхности кожи и видимых слизистых оболочках геморрагии (кровоизлияния) имеют следующие характерные признаки:
• асимметричные:
• полиморфные — разных размеров (от петехий до экхимозов);
• полихоомные (не одного цвета) — так как геморрагии возникают одна задругой в разное время, то одновременно их цвет в зависимости от длительности бывает от красно-бордового (свежие) до сине-зеленого и желтого (через несколько дней); кожа приобретает характерный вид — «кожа леопарда» (англ. leopard);
- кровотечения:
• из слизистых оболочек носа, полости рта, мочевого пузыря, желудочно-кишечного тракта, легких, почек и др.;
• у старших девочек обильные маточные кровотечения;
- могут быть кровоизлияния в головной мозг, плевру, сетчатку глаз.
Диагностические показатели лабораторного обследования (рис. 172 В):
1) тромбоцитопения (может быть до нескольких единиц);
2) удлинение времени кровотечения по Дюке (10-20 мин. и больше);
3) удлинение или отсутствие ретракции кровяного сгустка;
4) нарушение показателей ААФТ;
5) положительные пробы на выявление резистентности капиллярной стенки;
6) при значительном кровотечении развивается постгеморрагическая анемия — уменьшение показателей эритроцитов и гемоглобина.
Болезнь Шенлейна-Геноха (-геморрагический васкулит)
Болезнь Ш енлейна-Геноха (немецкие врачи ХГХ века) — одна из вазопа-тий. Основной механизм заболевания — воспаление и поражение стенок капилляров и мелких сосудов в виде повышенной проницаемости. По современным данным, в основе геморрагического васкулита большое значение имеет нарушение тромбоцитарного и коагуляционного звеньев системы свертывания крови. А проявляется заболевание нарушением звена первичного гемостаза, а именно — стенки артериол. прекапилляров. капилляров и всиул (паиваскулит).
Этиопатогенез до сих пор остается до конца не установленным. Предполагается, что повреждение сосудистой стенки происходит под влиянием инфекционных процессов, так как болезнь Шенлейна-Геноха чаще всего развивается через 2-4 недели после ангины, ОРВИ, отита или других инфекционных заболеваний. Реже заболевание проявляется на фоне пищевой и лекарственной аллергии. Таким образом, патогенез геморрагического васкулита носит инфекционно- или токсико-аллергический характер, когда на стенках сосудов оседают иммунные комплексы и повреждают их.
Через сосуды с возникшей при этом повышенной проницаемостью в окружающие ткани проходят плазма и эритроциты.
Клинические признаки. У детей геморрагический васкулит наблюдается чаще, нежели у взрослых лиц. В зависимости от места поражения выделено 4 основных синдрома заболевания:
1) кожный синдром — обязательным клиническим признаком являются геморрагии на коже, для которых характерны:
- вид сыпи — чаще петехии (может быть пятнисто-папулезная сыпь);
- симметричность возникновения;
- место возникновения — чаще вокруг суставов, особенно голеностопных, на разгибательных поверхностях конечностей и ягодицах;
- одновременное возникновение всей сыпи и потому все геморрагии одного цвета (сначала красные, через несколько дней переходят в желтый цвет);
- часто для сыпи характерно волнообразное течение — через несколько дней, а иногда и через 2 недели после первой сыпи появляются новые элементы свежей геморрагии;
2) суставной синдром нередко возникает одновременно с кожным синдромом, поэтому называется еще кожно-суставным — обычно поражаются голеностопные, коленные и лучезапястные суставы, в которых возникает боль, отечность и гиперемия кожи; процесс непродолжительный — 2-3 дня;
3) абдоминальный синдром, в патогистологии которого лежат кровоизлияния в стенку кишечника и брыжейки, напоминает клинику «острого живота»:
- приступообразная боль в брюшной полости — ребенок неспокойный, мечется; для боли не характерна локализация, а наоборот — миграция (т.е. меняется место ее расположения, как в виде жалобы, так и при пальпации);
- больной принимает вынужденное положение — прижимает ноги к животу или находится в коленно-локтевом положении;
- рвота, может быть с кровью;
- понос, тоже может быть с кровью;
- бледное, страдальческое (англ. suffer) выражение лица;
- сухой, обложенный белым налетом язык:
4) почечный синдром, возникающий обычно на 2-4 неделе патологического процесса. В анализе мочи почечный синдром проявится:
- гематурией (эритроциты в моче);
- протеинурией (белок в моче).
Иногда кровоизлияния в головном мозге приводят к:
- судорогам;
- общему менингеальному синдрому.
Процесс в целом чаще имеет благоприятный исход.
Патогномоничных лабораторных данных при болезни Шенлейна- Геноха нет.
Все показатели, указывающие на количество и качественную полноценность тромбоцитов, а также анализы вторичного гемостаза при болезни Шенлейна-Геноха всегда находятся в пределах нормы. Это является обязательным дифференциально-диагностическим признаком и профессиональной помощью врачу при такой форме геморрагических диатезов. А положительными могут быть только пробы на резистентность капиллярной стенки.
В общем анализе крови бывают умеренный лейкоцитоз с небольшим сдвигом влево и повышение СОЭ.
Лейкоз
Лейкоз (с греческого leukos — белый) — это опухоль, возникающая из кроветворных клеток, с обязательным поражением костного мозга и вытеснением нормальных ростков кроветворения.
Синонимами слова «лейкоз» являются старые термины: лейкемия (предложена в середине XIX века на основе характерного для заболевания гиперлейкоцитоза) и белокровие. В данное время эти определения почти не применяются, так как при разных видах лейкоза количество лейкоцитов может быть разнообразным и, кроме того, изменяться могут не только белые, но и красные форменные элементы.
Точно этиология лейкоза до сегодняшнего дня не установлена. Известно, что заболевание чаще возникает при:
- рентгенологическом облучении;
- ионизирующем излучении (вспомните об атомных взрывах в Хиросиме и Нагасаки, после которых в 10-20 раз увеличились опухолевые заболевания по сравнению с другими городами Японии);
- продолжительном приеме цитостатических иммунодепрессантов;
- влиянии радиоактивных и некоторых химических веществ (бензол). Исследователями замечена наследственная склонность к заболеванию. Классификация. Все лейкозы делятся на 2 группы: острые и хронические.
Внимание! Основой такого деления является не обычное правило — продолжительность заболевания, а нарушение характера кроветворения и состав клеток крови.
При остром лейкозе происходит патологическая пролиферация и задержка развития малодиФФеренцированньгх. молодых, т.е. бластных клеток, которые и составляют основную массу опухолевых клеток. Конкретное название острого лейкоза происходит от названий нормальных предшественников опухолевой клетки (лимфобласты, миелобласты, мегакариобласты и др.) — лимфоб-ластный лейкоз (наиболее частая форма у детей), миелобластный лейкоз, ме-гакариобластный лейкоз и тд. Форма лейкоза из морфологически неиденти-фицированных бластных клеток называется недифференцированной.
У детей острый лейкоз наблюдается чаще хронического.
При хроническом лейкозе происходит повышенная пролиферация незрелых стадий и сохранение их дифференцирования до зрелых клеточных элементов. Основную массу опухолевых клеток составляют морфологически зрелые клетки (лимфоциты при лимфолейкозе, моноциты при моноцитар-ном лейкозе, эритроциты при эритремии и т.д.).
Кратко рассмотрим острый лейкоз (в целом).
Патогенез: системное опухолевое разрастание исходит из кроветворных клеток — костного мозга. Эти изменения сопровождаются геморрагическим синдромом, некротически-язвенным и дистрофическими процессами, инфекционными осложнениями.
Клиника заболевания. В течении острых лейкозов выделяют:
- первый острый период;
- ремиссию;
- рецидивы.
К сожалению, до сих пор никому не удалось найти специфических, присущих началу лейкоза внешних признаков. Симптомы носят общий характер: слабость, быстрая утомляемость, недомогание (англ. indisposition), иногда одышка, тахикардия, головокружение (в связи с анемией), субфеб-рильная температура. Может быть увеличение лимфатических узлов. Неконкретные признаки скрывают опасный патологический процесс.
Нередко заболевание начинается из ангины, катара верхних дыхательных путей, пневмонии.
Более характерными являются признаки, появляющиеся в острой стадии:
- боль в костях (чаще поражаются трубчатые кости, их диафизы, особенно бедренная и большеберцовая);
- боль в суставах (одновременно может быть припухлость тканей и покраснение кожи в области суставов);
- болезненность костей при поколачивании, что связано с инфильтрацией тканей лейкозными клетками;
- значительное диагностическое значение имеет симптом стерналь-гии — болезненность при постукивании г рудины.
А затем происходит стремительное разрастание симптоматики лейкоза:
- высокая лихорадка;
- обширная картина геморрагического синдрома — кровоизлияния от петехий до больших размеров — в кожу, подкожную клетчатку, в головной мозг, под конъюнктиву глаз; значительные кровотечения из слизистых оболочек. Признаки геморрагического диатеза обусловлены нарушением всех 3 факторов гемостаза — тромбоцитопенией, поражением сосудистой стенки (лейкемическая инфильтрация) и нарушением свертывающей системы крови;
- язвенно-некротический процесс полости рта, зева, кишечника (в связи с лейкозной инфильтрацией тканей и сосудов, последующим присоединением инфекции и снижением защитной функции организма);
- все более выраженная анемия (бледность кожи и слизистых оболочек). Кроме того, при полном объективном осмотре выясняются следующие
признаки и возможн ые осложнения тяжелого патологического процесса:
- увеличение лимфатических узлов, пальпаторно чаще безболезненные, реже болезненные — обычно шейные, подчелюстные, подмышечные, паховые; может быть так называемый симптомокомплекс Микулича (немецкий хирург ХГХ-ХХ века) — лейкозная инфильтрация в ткани слюнных и слезных желез;
рентгенологически определяется увеличение лимфатических желез средостения;
- сердце: может быть миокардиодистрофия на фоне анемии, а также лейкозная инфильтрация, некрозы и кровоизлияния в сердечной мышце; при этом перкуторно — границы расширены, аускультатив-но — тоны глухие, систолический шум; может развиться перикардит;
- пульс — малый, тахикардия;
- АД резко снижено;
- легкие — пневмония с лейкозной инфильтрацией и очагами некроза;
- экссудативный плеврит;
- увеличение печени, селезенки разной степени, чаще в более поздней стадии патологического процесса; при пальпации плотные, безболезненные;
- нервная система — признаки лейкозного менингоэнцефалита.
Не нашли, что искали? Воспользуйтесь поиском: