
ТОР 5 статей:
Методические подходы к анализу финансового состояния предприятия
Проблема периодизации русской литературы ХХ века. Краткая характеристика второй половины ХХ века
Характеристика шлифовальных кругов и ее маркировка
Служебные части речи. Предлог. Союз. Частицы
КАТЕГОРИИ:
- Археология
- Архитектура
- Астрономия
- Аудит
- Биология
- Ботаника
- Бухгалтерский учёт
- Войное дело
- Генетика
- География
- Геология
- Дизайн
- Искусство
- История
- Кино
- Кулинария
- Культура
- Литература
- Математика
- Медицина
- Металлургия
- Мифология
- Музыка
- Психология
- Религия
- Спорт
- Строительство
- Техника
- Транспорт
- Туризм
- Усадьба
- Физика
- Фотография
- Химия
- Экология
- Электричество
- Электроника
- Энергетика
СЛР ребенка в возрасте до 1 года.
1. Определить наличие сознания:
• потрясти или похлопать малыша, если существует подозрение, что он без сознания;
Если малыш не реагирует:
2. Позвонить самому по «03», или попросить кого-нибудь вызвать «скорую помощь».
3. Положить малыша на спину.
4. Открыть дыхательные пути (не переразгибать голову малыша!):
• наблюдать, слушать и попытаться почувствовать дыхание малыша в течение 5 с.
Если малыш дышит:
• поддерживать его дыхательные пути открытыми;
• наблюдать за дыханием;
• ожидать приезда «скорой помощи»;
Если малыш не дышит:
5. Сделать 2 медленных дыхания:
• охватить своими губами нос и рот малыша (через салфетку);
• сделать 2 медленных дыхания, каждое продолжительностью 1,5 с;
• наблюдать за грудной клеткой при выполнении дыханий.
6. Определить наличие пульса на плечевой артерии:
• пальпировать пульс в течение 5—10 с;
Если у малыша пульс есть:
• повторно проверить наличие дыхания;
• если дыхания нет, делать ИВЛ (20 дыханий в 1 мин: 1 дыхание каждае 3 с);
• ожидать приезда «скорой помощи».
Если у малыша пульса нет.
• начать СЛР;
• ожидать приезда «скорой помощи».
7. Определить место для правильного расположения пальцев на грудной клетке малыша:
• расположить 3 и 4 пальцы вертикально по отношению к грудине на один палец ниже линии сосков;
8. Сделать 5 компрессий на грудину:
• надавливать на грудину, чтобы она совершала колебательные движения (амплитуда 2—3 см);
• сделать 5 компрессий на грудину приблизительно за 3 с;
• нажимать на грудину и прекращать компрессию, не отнимая пальцев от грудной клетки.
9. Сделать 1 медленное дыхание:
• открыть дыхательные пути (не переразгибать голову малыша!);
• охватить своими губами нос и рот малыша;
• сделать 1 медленное дыхание продолжительностью 3 с;
• наблюдать за грудной клеткой ребенка при проведении ИВЛ;
10.Повторять циклы «компрессии — дыхания»:
• сделать еще 9 циклов, состоящих из 5 компрессий и 1 дыхания (10 циклов за 1 мин).
11.Повторно определить наличие пульса на плечевой артерии:
• пальпировать пульс около 5 с.
Если у малыша есть пульс и дыхание:
• поддерживать дыхательные пути открытыми;
• наблюдать за дыханием;
• ожидать приезда «скорой помощи».
Если у малыша нет ни пульса, ни дыхания:
• продолжать СЛР до приезда «скорой помощи».
12.Продолжать циклы «компрессии — дыхания»:
• правильно расположить пальцы на грудине для непрямого массажа сердца;
• продолжать циклы, состоящие из 5 компрессий и 1 дыхания;
• повторно определять пульс через несколько минут.
Глава 16
Посмертный уход
Студент должен знать:
– признаки атонального состояния;
– признаки клинической смерти;
– признаки биологической смерти.
Студент должен уметь:
– осуществить посмертный уход.
ГЛОССАРИЙ
| Термин | Определение |
| Агония | Состояние, предшествующее наступлению смерти |
| Терминальный | Конечный |
Состояние, в котором находится пациент между жизнью и смертью, называется терминальным (пат. terminate — конечный). Оно включает 3 стадии. В предагональном состоянии сознание пациента еще сохранено, но оно спутано, артериальное давление постепенно снижается, пульс резко учащается и становится нитевидным, дыхание учащается и углубляется, кожные покровы бледнеют. Предагональное состояние при многих хронических заболеваниях может продолжаться в течение нескольких часов и заканчивается развитием терминальной паузы (кратковременное прекращение дыхания), продолжающейся от 5—10 с до 3—4 мин и сменяющейся атональным периодом. При развитии у пациента терминального состояния врач информирует об этом его родственников.
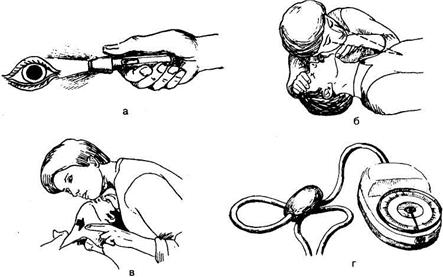
Рис. 16.1. Определение признаков клинической смерти.
В состоянии агонии (греч. Agonia — борьба) вначале отмечается некоторое повышение артериального давления, увеличение частоты сердечных сокращений, иногда даже восстановление сознания (непродолжительное, на несколько минут). Вслед за этим кажущимся улучшением сознания резко падает артериальное давление (до 10—20 мм рт. ст.), сердечные сокращения урежаются (до 20—40 в мин), дыхание становится неравномерным, поверхностным, с редкими, короткими и глубокими дыхательными движениями и, наконец, совсем прекращается, сознание угасает. Происходят непроизвольные мочеиспускание и дефекация. Зрачки расширяются, исчезает роговичный рефлекс. Наблюдаются общие тонические судороги, температура тела снижается на 1—2°С. Продолжительность атонального периода у пациентов, умирающих от хронических заболеваний, может быть несколько часов, после чего развивается клиническая смерть. Признаки клинической смерти — отсутствие реакции зрачков на свет, дыхания, пульса на сонной артерии, сознания, АД равно нулю (рис. 16.1). Продолжительность этого периода 5—6 мин (в этот короткий период еще возможно восстановление жизненно важных функций с помощью реанимационных мероприятий). При резком нарушении жизненно важных функций сестра должна немедленно вызвать врача. При внезапном наступлении у пациента клинической смерти в лечебном учреждении сестра посылает кого-нибудь за врачом и начинает реанимационные мероприятия. Вслед за периодом клинической смерти развиваются необратимые изменения, характерные для биологической смерти, при которой восстановления функций различных органов достичь не удается. Лучше не оставлять близких наедине с умирающим или умершим. Медицинская сестра должна быть готова оказать им психологическую поддержку, усадить, дать воды.
Запомните! Признаки клинической смерти:
• отсутствие пульса на сонной артерии;
• артериальное давление равно нулю;
• отсутствие дыхания;
• нет реакции зрачков на свет (зрачки не сужаются);
• отсутствие сознания.
Признаки биологической смерти:
• помутнение роговицы, размягчение глазного яблока;
• снижение температуры тела до температуры окружающей среды;
• трупные пятна;
• трупное окоченение.
Наступление биологической смерти (в лечебном учреждении, дома, на улице и т. п.) констатирует врач. После того, как врач зарегистрировал факт смерти в «Медицинской карте стационарного больного» (в условиях стационарного лечебного учреждения), следует осуществить так называемый посмертный уход.
В зависимости от принадлежности умершего к той или иной религии посмертный уход значительно отличается.
Так, если умерший исповедовал ислам, сестринскому персоналу следует надевать перчатки, выполняя посмертные процедуры. Нужно повернуть голову умершего вправо до того, как наступит трупное окоченение.
Семья умершего иудея обычно выражает желание присутствовать в момент наступления смерти их родственника.
Посмертный уход.
Не нашли, что искали? Воспользуйтесь поиском: