
ТОР 5 статей:
Методические подходы к анализу финансового состояния предприятия
Проблема периодизации русской литературы ХХ века. Краткая характеристика второй половины ХХ века
Характеристика шлифовальных кругов и ее маркировка
Служебные части речи. Предлог. Союз. Частицы
КАТЕГОРИИ:
- Археология
- Архитектура
- Астрономия
- Аудит
- Биология
- Ботаника
- Бухгалтерский учёт
- Войное дело
- Генетика
- География
- Геология
- Дизайн
- Искусство
- История
- Кино
- Кулинария
- Культура
- Литература
- Математика
- Медицина
- Металлургия
- Мифология
- Музыка
- Психология
- Религия
- Спорт
- Строительство
- Техника
- Транспорт
- Туризм
- Усадьба
- Физика
- Фотография
- Химия
- Экология
- Электричество
- Электроника
- Энергетика
Лечение регионарных зон метастазирования
КРАТКОЕ ОПИСАНИЕ
Клинический протокол "Рак вульвы"
Карцинома вульвы относится к редким заболеваниям, составляя около 4% всех опухолей женских гениталий. Главным образом это заболевание женщин пременопаузального возраста. Более 90% всех злокачественных опухолей вульвы – это плоскоклеточные раки; меланомы, аденокарциномы, базально-клеточные и веррукозные карциномы, саркомы и другие представляют оставшиеся 10%. Большинство плоскоклеточных карцином вульвы возникают в больших половых губах, хотя малые половые губы, область клитора и промежности также могут поражаться в первую очередь.
Интраэпителиальная неоплазия вульвы (VIN) III является преинвазивным состоянием у некоторых больных и при выявлении должна быть пролечена поверхностным иссечением, возможно применение лазерной терапии (Jones & Rowan, 1994; Herod et al, 1996).
Лечение инвазивного рака вульвы должно быть мультидисциплинарным и индивидуализированным, все больные должны направляться в специализированные онкогинекологические отделения (van der Velden et al, 1996; Rhodes, Cummins & Shafi, 1998).
Код протокола: H-O-024 "Рак вульвы"
Код МКБ - С51
- большая половая губа (С51.0);
- малая половая губа (С51.1);
- клитор (С 51.2);
- поражение вульвы, выходящее за пределы одной и более вышеуказанных локализаций (С 51.8);
- поражение вульвы неуточненной части (С 51.9).
Сокращения, используемые в протоколе:
РВ – рак вульвы.
VIN – интраэпителиальная неоплазия вульвы.
FIGO – международная Федерация Гинекологов и Акушеров.
ВОЗ – Всемирная Организация Здравоохранения.
GOG – группа гинекологов онкологов (кооперированная группа исследователей гинекологического рака, США).
ECOG – восточная кооперированная группа онкологов.
Дата разработки протокола: 2011 г.
Категория пациентов: больные РВ.
Пользователи протокола: врачи, вовлеченные в диагностику, лечение и реабилитацию больных РВ.
Указание на отсутствие конфликта интересов: разработчиками подписана декларация конфликта интересов об отсутствии финансовой или другой заинтересованности в теме данного документа, отсутствии каких-либо отношений к продаже, производству или распространению препаратов, оборудования и т.п., указанных в данном документе.
Версия раздела (ещё: 1): ПДЛ 2012 - онкология
КЛАССИФИКАЦИЯ
Классификация и стадирование РВ. Стадия при РВ выставляется на основании данных патолого/хирургических находок (таблица 1).
Таблица 1. Кацинома вульвы: номенклатура FIGO (2009)
| Стадия I | Ограничена вульвой |
| IА | Образование ≤ 2 см в диаметре, ограниченное вульвой, промежностью со стромальной инвазией ≤1.0 мм*, без метастазов в лимфатические узлы |
| IВ | Образование > 2 см в диаметре или со стромальной инвазией > 1.0 мм*, ограниченное вульвой или промежностью, без метастазов в лимфатических узлах |
| Стадия II | Опухоль любого размера с распространением на прилежащие структуры промежности (нижняя 1/3 уретры, нижняя 1/3 влагалища, анус) без метастазов в лимфатические узлы |
| Стадия III | Опухоль любого размера с или без распространения на прилежащие структуры промежности (нижняя 1/3 уретры, нижняя 1/3 влагалища, анус) с метастазами в пахово-бедренные лимфатические узлы |
| IIIA | (i) метастаз в 1 л/узле (≥ 5.0 мм), или (ii) 1-2 метастастических л/узла (≤ 5.0 мм) |
| IIIB | (i) 2 и более метастатических л/узла (≥ 5.0 мм), или (ii) 3 и более метастатических л/узла (< 5.0 мм) |
| IIIC | Метастазы в л/узлы с экстракапсулярным ростом |
| IV | Опухоль прорастает в другие соседние структуры (верхние 2/3 уретры, верхние 2/3 влагалища) или имеются отдаленные метастазы |
| IVA | Опухоль поражает одну из следующих структур: - (i) слизистая верхней уретры и/или верхней части влагалища, слизистую прямой кишки, или фиксирована к костям таза, или - (ii) фиксированные или изъязвленные пахово-бедренные л/узлы |
| IVB | Любые отдаленные метастазы, включая тазовые лимфатические узлы |
| Примечание: * глубина инвазии определяется измерением опухоли от эпителиально-стромального соединения прилежащего наиболее поверхностного сосочка кожи до наиболее глубокой точки инвазии |
Версия раздела (ещё: 1): ПДЛ 2012 - онкология
ЛЕЧЕНИЕ
Плоскоклеточная карцинома вульвы
Диагноз должен подтверждаться до начала лечения с помощью биопсии под местной анестезией (идеально подходит для биопсии 4 мм игла Keys).Биопсия должна включать подлежащую строму.Желательно не иссекать все образование во время биопсии, так как это затрудняет дальнейшее планирование радикального удаления образования.
Если образование ≤ 2 см в диаметре и глубина стромальной инвазии ≤ 1.0 мм по данным биопсии, необходимо полное широкое иссечение образования для тщательного определения глубины инвазии в строму.
Исследования, рекомендуемые для выработки плана лечения: пап-тест с вульвы и шейки матки при ее наличии.
Кольпоскопия шейки и влагалища - так как плоскоклеточные образования вульвы часто ассоциируются с другими плоскоклеточными интраэпителиальными образованиями.
Компьютерная томография таза и паховых областей помогает выявить увеличенные лимфатические узлы в тазу, особенно при наличии пальпируемых лимфатических узлов в паховой области.
Рутинные исследования крови и рентген органов грудной клетки выполняют на предоперационном этапе.
В лечении рака вульвы не существует стандартной операции. Цель хирургического лечения состоит в полном удалении опухоли с максимальным сохранением органа в том объеме, который обеспечивает контроль над заболеванием. (Hacker, 2000). В принятии решения о методах лечения, необходимо подбирать наиболее подходящий метод как для первичного очага, так и для регионарных зон (пахово-бедренных) независимо друг от друга.
Ранние стадии заболевания
С целью снижения психосексуальной заболеваемости, связанной с удалением всей вульвы, необходимо стремиться к максимально консервативным вмешательствам при локализованных опухолях без ущерба для радикальности. Так, радикальное локальное иссечение одинаково эффективно по сравнению с радикальной вульвэктомией в отношении местного рецидива (Iversen, Abeler & Aalders, 1981; Hacker et al, 1984(a); Hacker & van der Velden, 1993; Farias-Eisner et al, 1994; Burke et al, 1995).
Хирургическое удаление опухоли должно обеспечивать как минимум 1 см от опухоли до края резекции в горизонтальном направлении, в глубину необходимо доходить до нижней фасции урогенитальной диафрагмы, которая залегает на одном уровне с широкой фасцией бедра и фасцией, покрывающей лонный симфиз (Heaps et al, 1990). Если образование близко к уретре, можно резецировать дистальную часть уретры до 1 см без риска возникновения недержания мочи. Любые имеющиеся очаги VIN должны быть иссечены поверхностно для улучшения качества жизни и исключения поверхностной инвазии.
Рисунок 1. Алгоритм лечения первичной опухоли вульвы ранней стадии

Лечение регионарных зон метастазирования
Метастазы в пахово-бедренной области приводят к высокой смертности, в связи с чем правильное их лечение является очень важным. Тщательная лимфодиссекция этой области практически единственный фактор, который может повлиять на снижение смертности от раннего рака вульвы (Hacker, 2000).
Риск метастазов в регионарных лимфатических узлах при опухолях вульвы с глубиной стромальной инвазии ≤ 1.0 мм составляет менее 1%, поэтому в данной клинической ситуации удаление лимфатических узлов не требуется (Iversen, Abeler & Aalders, 1981; Hacker & van der Velden, 1993).
Все пациенты с образованием на вульве >2.0 см и/или глубиной инвазии > 1.0 мм, должны подвергаться пахово-бедренной лимфаденэктомии, как минимум на стороне поражения.
Частота обнаружения контрлатеральных метастазов в пахово-бедренной области при латеральной локализации рака вульвы размером <2.0 см составляет менее 1%, в связи с чем достаточно удаление лимфатических узлов на стороне поражения (Hacker, 2000).
Двухсторонняя пахово-бедренная лимфаденэктомия должна выполняться при опухолях, расположенных срединно и/или вовлекающих малые половые губы (Iversen & Aas, 1983). Возможно, пациенты с большими по размеру опухолями, даже расположенными латерально, выиграют от двухсторонней лимфаденэктомии, особенно если контрлатеральные лимфатические узлы клинически вовлечены (Iversen & Aas, 1983).
Лимфаденэктомия
Необходимо выполнять удаление паховых и бедренных лимфатических узлов, так как изолированное удаление паховых лимфатических узлов ассоциируется с высокой частотой местных рецидивов (Stehman et al, 1992а). Бедренная группа лимфатических узлов расположена медиально к бедренной вене в области овальной ямки.
Нет необходимости иссечения широкой фасции бедра для полного удаления бедренных лимфатических узлов (Micheletti et al, 1990). Лимфаденэктомия может быть выполнена через небольшой разрез для лучшего заживления раны (Hacker et al, 1981). Во избежания некроза кожных лоскутов, вся подкожная клетчатка над поверхностной фасцией может быть сохранена.
Пахово-бедренная лимфодиссекция (с послеоперационным облучением при наличии метастазов) оказалась лучше по сравнению с лучевой терапией в одном рандомизированном исследовании, хотя возможно дозная нагрузка в этом исследовании была неадекватной (Stehman et al, 1992).
Пациенты с метастазами в пахово-бедренные лимфатические узлы
GOG продемонстрировало лучшие результаты для облучения пахово-бедренных зон и малого таза по сравнению с хирургической резекцией у больных с обширным вовлечением лимфатических узлов этой области и наличии более одного узла с микрометастазами (Homesley et al, 1986).
Последующие исследования укрепили прогностическое значение морфологической оценки метастатических лимфоузлов, особенно это касается размеров метастазов и рост за пределами капсулы лимфатического узла (Origoni et al, 1992; Paladini et al, 1994; van der Velden et al, 1995).
Пациенты с одним (возможно двумя) микрометастазами (< 5.0 мм) не нуждаются в послеоперационной лучевой терапии.
Пациенты должны получать дистанционную лучевую терапию на обе пахово-бедренные области и область малого таза в следующих клинических случаях:
1. Один макрометастаз (> 10.0 мм в диаметре).
2. Рост за пределы капсулы лимфатического узла.
3. Два (возможно три) или более микрометастаза.
Лучевая терапия
В большинстве случаев, поля облучения должны захватывать пахово-бедренные и как минимум нижние тазовые узлы (ниже уровня крестцово-подвздошного сочленения). Используются различные техники облучения в зависимости от телосложения больной и распространения опухоли. Во избежание больших доз на головки бедренных костей часто используется комбинация фотонного и электронного облучения. Надо стараться, чтобы в поле облучения попадали как поверхностные, так и глубокие паховые лимфатические узлы.
В большинстве случаев используется планирование на основе компьютерной томографии, для того чтобы быть уверенными в адекватности выбранных полей облучения. Очень важно давать адекватные дозы на паховые зоны высокоэнергетическим фотонным излучением. Если используется электронный пучок, то доза должна быть достаточной для воздействия на бедренные узлы.
Доза облучения определяется первичным распространением опухоли и любыми известными регионарными очагами, включая остаточную опухоль после операции, если таковая имеется:
1. После удаления пахово-бедренных лимфатических узлов с микрометастазами, достаточной считается доза в 50 Гр, подведенная фракциями по 1.8- 2.0 Гр.
2. При наличии множественных микрометастазов или экстракапсулярного роста, необходимы дозы, достигающие 60 Гр, подведенные узкими полями на пораженную область.
3. Большая остаточная опухоль требует доз, достигающих 60-70 Гр.
Химиотерапия: роль конкурентной химиолучевой терапии при раке вульвы не известна.
Распространенные стадии заболевания. Опухоли, распространяющиеся на нижнюю треть уретры, влагалище, анус и фиксированными метастазами в паху, относятся к распространенным и запущенным случаям. Для таких больных оптимальным решением является мультимодальная (комплексная) терапия.
Лечение пахово-бедренных зон
Необходимо точно знать распространенность опухоли в пахово-бедренных областях до планирования лечения (Hacker, 2000). При отсутствии подозрительных пальпируемых лимфатических узлов в паху необходимо выполнение двухсторонней пахово-бедренной лимфаденэктомии. Если патолого-морфологическое исследование выявит в них метастазы, необходимо выполнение дистанционной лучевой терапии в адъювантном режиме на пахово-бедренную область и область малого таза, по тем же принципам как при ранних стадиях.
При наличии подозрительных лимфатических узлов, предоперационная компьютерная томография может быть полезна в оценке распространенности лимфаденопатии (рисунок 2).Удаление всех увеличенных лимфатических узлов должно сопровождаться их срочным морфологическим исследованием. При отсутствии в них метастазов выполняется полное удаление лимфатических узлов пахово-бедренной области.
При наличии метастазов следует избегать полной лимфодиссекции, поскольку полная лимфаденэктомия с последующей лучевой терапией могут привести к тяжелейшим лимфатическим отекам нижних конечностей. Лучшим решением в данной клинической ситуации будет ограничиться удалением только увеличенных пахово-бедренных и тазовых лимфатических узлов с последующим облучением регионарных зон, включая область малого таза.
При наличии изъязвленных и фиксированных лимфатических узлов в паху, необходима компьютерная томография пахово-бедренных областей, малого таза и возможно брюшной полости, для определения точной распространенности лимфаденопатии. Если узлы резектабельны, то необходимо удалить все увеличенные лимфатические узлы. При нерезектабельных лимфатических узлах, необходима биопсия для подтверждения их метастатического поражения с последующей лучевой терапией по радикальной программе. Если возможно, лимфатические узлы могут быть удалены после лучевой терапии.

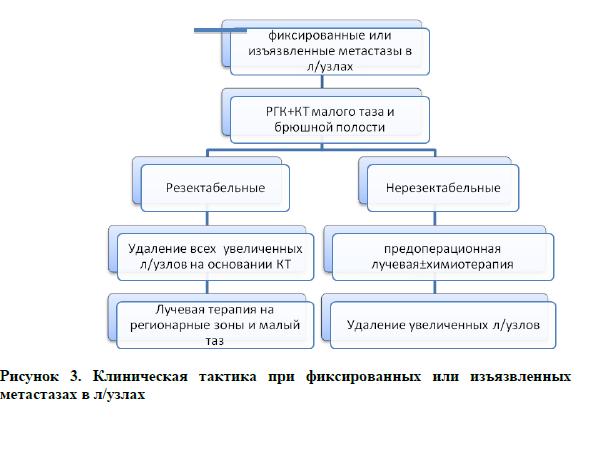
Лечение основного очага (первичной опухоли на вульве)
Лечение распространенной опухоли на самой вульве должно следовать за пахово-бедренной лимфодиссекцией. Лучевая терапия на регионарные зоны и малый таз проводится по обычным показаниям для лучевой терапии при РВ (рисунок 4).
При наличии условий для резекции первичного очага с чистыми краями резекции без риска повреждения анального и уретрального сфинктеров предпочтительна хирургическая резекция. Если первичное хирургическое лечение будет предполагать выведение коло или уростомы, предпочтительно на первом этапе провести лучевую терапию с последующей экономной резекцией ложа опухоли (Hacker et al, 1984b; Boronow et al, 1987).
В некоторых исследованиях использование химиолучевой терапии избавило от необходимости хирургического удаления ложа опухоли (Thomas et al, 1989; Lupi et al, 1996; Landoni et al, 1996; Cunningham et al, 1997).
Пахово-бедренная область и малый таз должны быть включены в поля облучения при РВ в зависимости от статуса л/узлов, который обычно определяется заранее.
Лучевая терапия
При наличии метастазов в пахово-бедренных узлах, применяются описанные выше критерии для назначения адъювантной лучевой терапии. Поля облучения должны включать малый таз, подвздошные лимфатические узлы, первичный очаг с суммарной очаговой дозой как минимум 50 Гр.
Ложе больших опухолей обычно облучается электронным пучком для обеспечения адекватной дозы как на поверхности, так и на глубине. Как правило, для местного контроля при таких опухолях необходимо подвести 60-70 Гр. Протоколы с конкурентной лучевой терапией все еще являются частью исследовательских протоколов, а взаимосвязь между суммарной дозой и степенью местного контроля опухоли остается неизвестной.
Близкие края резекции
Послеоперационная лучевая терапия используется при близком расположении опухоли к краям резекции (< 5.0 мм), если нет возможности для ре-резекции (Faul et al, 1997). Однако, несмотря на улучшение местного контроля при таком подходе, общая выживаемость практически не отличается, потому что при возникновении местного рецидива как правило есть возможности для его адекватного лечения.
В некоторых случаях при положительных краях резекции возможно использование брахитерапии, хотя использование этой техники требует опыта и подготовки в связи с высоким риском развития некрозов. В качестве альтернативы для облучения ложа опухоли можно использовать электронный пучок.

Рисунок 4. Лечение первичной местнораспространенной опухоли на вульве (первичный очаг)
Меланома вульвы
Меланома вульвы является второй по частоте среди злокачественных новообразований вульвы. Большинство опухолей вовлекает в процесс клитор или малые половые губы. Любые пигментные образования вульвы должны быть иссечены с диагностической целью, кроме случаев, когда они существуют длительное время и остаются без изменений в течение нескольких лет.
В полном соответствии с существующей практикой к экономным резекциям при меланомах кожи, при меланомах вульвы также проводятся экономные резекции (Rose et al, 1988; Trimble et al, 1992). Первичная опухоль на вульве обычно иссекается отступя от опухоли во все стороны как минимум на 1.0 см.
Роль удаления лимфатических узлов противоречива, но Межгрупповая программа по и хирургическому лечению меланом провела проспективное рандомизированное исследование по выборочной лимфодиссекции по сравнению с наблюдением при меланомах кожи со средней степенью инвазии (1-4 мм (Balch et al, 1996). В исследовании были рандомизированы 740 больных, преимущество удаления лимфатических узлов оказалось достоверным у лиц 60 лет и моложе, при инвазии опухоли 1-2 мм, а также при отсутствии изъязвлений на опухоли.
Исследование ECOG по адъювантному применению больших доз интерферона по сравнению с наблюдением у 280 человек с меланомой стадии IIB или III продемонстрировало достоверное увеличение безрецидивной и общей выживаемости у больных с вовлечением регионарных лимфатических узлов (Kirkwood et al, 1996).
Всем больным меланомой вульвы рекомендуется консультация специалистов по лечению меланом для решения вопроса о необходимости адъювантной терапии.
Рак бартолиниевой железы
Злокачественные опухоли бартолиниевой железы могут быть переходноклеточными либо плоскоклеточными, растущими из протока или аденокарциномами из самой железы. Имеются также сообщения о железисто-кистозном и железисто-плоскоклеточном раке. Аденокарциномы обычно возникают на декаду раньше по сравнению с большинством плоскоклеточных карцином. Очень часто диагноз устанавливается после резекции предполагаемой кисты бартолиниевой железы.
Радикальная вульвэктомия с двухсторонней пахово-бедренной лимфаденэктомией считается стандартом хирургического лечения рака бартолиниевой железы, а односторонняя пахово-бедренная лимфаденэктомия и гемивульвэктомия на стороне поражения может быть адекватной при ранних стадиях (Copeland et al, 1986).
В связи с тем, что анатомически эти образования находятся глубоко в седалищно-прямокишечной ямке, не трудно предположить, что более часто будут встречаться близкие края резекции, особенно при больших опухолях. Для снижения вероятности местных рецидивов с успехом может быть использована лучевая терапия (Copeland et al, 1986).
При двухстороннем поражении пахово-бедренных лимфатических узлов, проводится облучение малого таза и обоих пахово-бедренных зон для профилактики местных рецидивов.
Для железисто-кистозных раков методом выбора является радикальное локальное иссечение как единственный метод лечения. Лучевая терапия рекомендуется при положительных краях резекции или периневральной инвазии (Copeland et al, 1987).
Болезнь Педжета вульвы
Как правило это внутриэпителиальные образования, но в 20% случаев они могут ассоциироваться с инвазивными аденокарциномами (Fanning et al, 1999). В основном заболевание встречается в постменопаузальном периоде. Большинство больных обращается с дискомфортом в области вульвы, зудом и мокнущим экзематоидным образованием. Диагноз подтверждается биопсией, которая позволяет отличить внутриэпителиальное поражение от инвазивного.
Внутриэпителиальная болезнь Педжета вульвы требует поверхностного местного иссечения. При этом заболевании часто бывает трудно получить чистые края резекции, потому что микроскопические границы распространяются значительно дальше макроскопических, видимых клинически. Сравнительно недавно в клиническую практику вошли менее радикальные резекции при внутриэпителиальных образованиях, с повторным иссечением при повторном появлении.
Образования, вовлекающие уретру и анус, очень сложно лечить традиционным иссечением. В подобных случаях возможно использование лазерной терапии. При наличии аденокарциномы, инвазивный компонент лечится радикальным локальным иссечением с краями резекции не менее 1.0 см. При одностороннем поражении проводится как минимум односторонняя пахово-бедренная лимфаденэктомия с адъювантной лучевой терапией по тем же показаниям, как при плоскоклеточном раке.
Гистологическое исследование
Гистологическое исследование биоптата и послеоперационного макропрепарата при раке вульвы является наиболее важным элементом, необходимым для определения хирургической стадии, прогноза заболевания и необходимости адъювантного лечения.
Таблица 2. Гистологическое исследование при раке вульвы
| Признак | Описание |
| Макроскопическое описание | |
| Макропрепарат | Общий размер, анатомические границы, ориентиры (обозначенные хирургом) |
| Опухоль | Анатомическое расположение, размер (3 размера), форма, распространение (уретра, влагалище, анус), расстояние до края резекции (включая ближний край кожи, влагалища и глубокий край) |
| Изменения прилежащей кожи | |
| Отметки, сделанные патоморфологом | |
| Количество блоков | |
| Количество л/узлов по локализациям | Размер, размер наибольшего метастаза и количество в одной кассете |
| Микроскопическое описание | Гистологический тип опухоли |
| Степень дифференцировки | |
| Глубина инвазии | |
| Толщина опухоли | |
| Мультифокальная инвазия | |
| Инвазия в лимфо-васкулярное пространство | |
| Периневральный рост | |
| Вовлечение краев резекции, либо расстояние от опухоли до ближайшего края резекции | |
| Вовлечение уретры, влагалища, ануса | |
| Поражение прилежащей кожи (склерозирующий лишай, плоскоклеточная гиперплазия) | |
| Лимфатические узлы по группам | Количество л/узлов в группе, количество с метастазами |
| Размер наибольшего метастаза | |
| Размер наименьшего метастаза | |
| Рост за пределы капсулы узла | |
| Состояние узла Клоке-Розенмюллера-Пирогова | |
| Другие дополнительные сведения |
Таблица 3. Гистологическая классификация внутриэпителиальных поражений вульвы
| Основные гистологические варианты | Гистологическая классификация |
| Доброкачественные поражения вульвы | Склерозирующий лишай |
| Плоскоклеточная гиперплазия | |
| Другие дерматозы | |
| Смешанные поражения | Когда склерозирующий лишай или плоскоклеточная гиперплазия сочетается с VIN, в заключении отражаются оба диагноза |
| Внутриэпителиальные поражения | Плоскоклеточная внутриэпителиальная неоплазия (VIN I, VIN II, VIN III, Ca in situ или тяжелая дисплазия) |
Таблица 4. Гистологическая классификация неоплазий вульвы
| Основные группы опухолей | Классификация по гистотипам |
| Инвазивная плоскоклеточная карцинома (ороговевающая, неороговевающая, базалиоидная, веррукозная, бородавчатая) Базально-клеточный рак Аденокарцинома | |
| Рак Бартолиниевой железы | Плоскоклеточный рак Аденокарцинома Железисто-кистозный рак Железисто-плоскоклеточный рак Недифференцированный рак |
| Саркомы мягких тканей | Эмбриональная рабдомиосаркома |
| Лейомиосаркома | |
| Прочие | |
| Другие злокачественные опухоли | Злокачественная меланома |
| Лимфома | |
| Прочие |
Таблица 5. Определение степени дифференцировки рака вульвы
| Степень дифференцировки | Описание |
| G1 – высокодифференцированные | Нет недифференцированных элементов |
| G2 – умеренно-дифференцированные | Низкодифференцированный компонент занимает ≤ 25% опухоли |
| G3 – низкодифференцированные | Низкодифференцированный компонент занимает от 25 до 50% опухоли |
| G4 – недифференцированные | Низкодифференцированный компонент составляет более 50% всей опухоли |
Не нашли, что искали? Воспользуйтесь поиском: