
ТОР 5 статей:
Методические подходы к анализу финансового состояния предприятия
Проблема периодизации русской литературы ХХ века. Краткая характеристика второй половины ХХ века
Характеристика шлифовальных кругов и ее маркировка
Служебные части речи. Предлог. Союз. Частицы
КАТЕГОРИИ:
- Археология
- Архитектура
- Астрономия
- Аудит
- Биология
- Ботаника
- Бухгалтерский учёт
- Войное дело
- Генетика
- География
- Геология
- Дизайн
- Искусство
- История
- Кино
- Кулинария
- Культура
- Литература
- Математика
- Медицина
- Металлургия
- Мифология
- Музыка
- Психология
- Религия
- Спорт
- Строительство
- Техника
- Транспорт
- Туризм
- Усадьба
- Физика
- Фотография
- Химия
- Экология
- Электричество
- Электроника
- Энергетика
СЕМЕЙСТВО КИШЕЧНЫХ БАКТЕРИЙ
ЛЕКЦИЯ 6
Теоретическое занятие.
Общая характеристика группы кишечных бактерий (эшерихии, сальмонеллы, шигеллы).
Особенности устойчивости во внешней среде. Морфология. Заболевания, вызываемые эшерихиями, сальмонеллами и шигеллами. Основные методы диагностики. Патогенез брюшного тифа.
СЕМЕЙСТВО КИШЕЧНЫХ БАКТЕРИЙ
Семейство Enterobacteriaceae включает более 20 родов и более 100 видов, но эпидемические вспышки инфекционных заболеваний чаще всего вызывают Escherichia, Salmonella, Shigella, Klebsiella, Serratia, Proteus и Yersinia.
 К представителям семейства Enterobacteriaceae относятся грамотрицательные прямые палочи с закругленными концами; размеры которых колеблются от 1,5 до 3 мкм в длину и 0,3-0,5 мкм в поперечнике; спор и капсул не образуют, но имеют микрокапсулу; в мазке располагаются беспорядочно. Одни из них перитрихи, другие - атрихи.
К представителям семейства Enterobacteriaceae относятся грамотрицательные прямые палочи с закругленными концами; размеры которых колеблются от 1,5 до 3 мкм в длину и 0,3-0,5 мкм в поперечнике; спор и капсул не образуют, но имеют микрокапсулу; в мазке располагаются беспорядочно. Одни из них перитрихи, другие - атрихи.
Факультативные анаэробы, хемоорганотрофы, реже аэробы, хорошо растут на простых питательных средах,при температуре 370С. Образуют прозрачные колонии. По характеру роста отдифференцировать их на простых средах очень трудно, а чаще всего - невозможно.
Выделяют и идентифицируют энтеробактерии на дифференциально-диагностических средах Плоскирева, Эндо, Левина и Мак-Конки. Основным методом лабораторной диагностики кишечных инфекций, вызываемых патогенными энтеробактериями, является выделение чистой культуры с последующим определением культурально-биохимических свойств и антигенной структуры в реакции агглютинации.
Кишечные инфекции, вызванные патогенными энтеробактериями, передаются от больных людей и бактерионосителей, изредка от животных и птиц. Механизм передачи — фекально-оральный. Пути передачи - алиментарный (пищевой), водный и контактно-бытовой. Для кишечных инфекций характерна летне-осенняя сезонность, что связано с употреблением большого количества воды, немытых овощей, фруктов и массовым выплодом мух, являющихся механическим переносчиком энтеробактерий.
Эшерихии
Род Escherichia назван в честь немецкого ученого Т. Эшериха, который в 1885 г. выделил из кишечника и описал главного представителя - кишечную палочку.
Вид включает условно-патогенные кишечные палочки, которые являются постоянными обитателями кишечника человека. У здоровых людей они составляют основную биомассу аэробной микрофлоры кишечника. Е. coli как нормальные представитель кишечника синтезируют витамины групп Е,К, В и другие, участвуют в пристеночном пищеварении, стимулируют иммунитет, являются антагонистами патогенных бактерий (продуцирующие колицины). При подавлении Е. coli антибиотиками развивается дисбактериоз.
Это санитарно-показательный микроорганизм, наличие которого указывает на фекальное загрязнение воды, пищи, предметов обихода.
При снижении иммунитета Е. coli, при попадании эшерихий в необычные биотопы они вызывают заболевания. В частности, проникая в мочеиспускательный канал, эшерихии вызывают инфекции мочевыводящих путей, а затем бактериемию и, как ее следствие, - менингит. Кроме этих и других аутоинфекционных неконтагиозных эшерихиозов, как правило, возникающих при снижении иммунитета у людей, некоторые разновидности Е. coli вызывают эпидемические вспышки кишечных инфекций, в результате употребления воды, пищевых продуктов, овощей и фруктов, контаминированных ими.
 Морфология и культуральные свойства. Е. coli - мелкие бактерии (1,5-3 х 0,3-0,8 мкм), в мазках располагаются одиночно, не образуют спор, перитрихи (или неподвижны), большинство имеет микрокапсулу (некоторые – капсулу, реснички), грамотрицательны.
Морфология и культуральные свойства. Е. coli - мелкие бактерии (1,5-3 х 0,3-0,8 мкм), в мазках располагаются одиночно, не образуют спор, перитрихи (или неподвижны), большинство имеет микрокапсулу (некоторые – капсулу, реснички), грамотрицательны.
Факультативные анаэробы. Растут на простых и дифференциально-диагностических средах при температуре 30-370С. В МПБ они вызывают равномерное помутнение, нередко образуют пленку, а по окружности мениска на стенках пробирки - кольцо. На МПА колонии круглые с ровными краями, выпуклые, влажные полупрозрачные, на дифференциально-диагностических средах вследствие разложения лактозы – колонии цветные (красные с металлическим блеском - на Эндо, фиолетовые - на Левина, розовые - на Плоскирева).
Ферменты. Эшерихии обладают выраженной сахаролитической активностью. Они ферментируют с образованием кислоты и газа (или без него) многие углеводы (постоянно ферментируют лактозу). Протеолитическая активность эшерихий умеренная: образуют индол и аммиак, но не расщепляют желатин и не продуцируют сероводород, не обладают оксидазной активностью.
Факторы патогенности – это белки наружной мембраны и фимбрии, помогающие прикреплению к клеткам, экзотоксины – энтеротоксины: цитотонины (стимулируют гиперсекрецию клетками кишечника жидкости, что приводит к дегидратации организма) и цитотоксины (обуславливают разрушение клеток эндотелия капилляров и стенки кишечника), эндотоксины – в больших дозах угнетают фагоцитоз, вызывают эндотоксический шок.
Антигены. У эшерихий обнаружены три антигена: а) соматический термостабильный липополисахаридный О-антиген; б) термолабильный жгутиковый Н-антиген белковой природы; в) капсульный полисахаридный К-антиген, быстро разрушающийся при 1000С. По структуре О-антигена эшерихии подразделяются на 173 серовара, по Н-антигену - на 56, по К-антигену - на 80, т. е. у эшерихий-комменсалов антигены пестры и нетипичны.
 Патогенез и клиническая картина. Эшерихиозы - острые кишечные инфекции, сопровождающиеся диареей и токсикозом, по клинической картине сходные с бактериальной дизентерией и сальмонеллезным гастроэнтеритом.
Патогенез и клиническая картина. Эшерихиозы - острые кишечные инфекции, сопровождающиеся диареей и токсикозом, по клинической картине сходные с бактериальной дизентерией и сальмонеллезным гастроэнтеритом.
Источник инфекции: больной человек и бактерионоситель. Путь передачи: водный, алиментарный, контактно-бытовой. Инфицирующая доза составляет 106 – 109 бактерий. Инкубационный период составляет 1-3 дня. Заболевание начинается остро с повышения температуры, поноса, рвоты, развивается обезвоживание организма.
Энтеропатогенные и энтероадгезивные кишечные палочки вызывают чаще заболевания у детей первого года жизни. Патогенез заболеваний обусловлен адгезией бактерий к эпителию тонкого кишечника, повреждением микроворсинок. Для заболевания характерна водянистая диарея и выраженное обезвоживание.
Энтероинвазивные Е. coli вызывают геморрагический колит. Их патогенность связана со способностью внедряться в эпителиоциты слизистой оболочки толстого кишечника, размножаться внутри клеток, разрушать их. Локализация процесса – нижний отдел подвздошной и толстая кишка. Поражение характеризуется абдоминальными болями, профузной водянистой диареей с примесью крови. Болеют дети 1-2 лет, подростки и взрослые.
Энтеротоксигенные Е. coli вызывают нарушение водно-солевого обмена. Заболевание протекает по типу холерной диареи. Чаще болеют дети от 1 года до 3-х лет и взрослые.
Энтерогеморрагические Е. coli адгезируются на клетках эпителия толстого кишечника. Выделяют цитотоксин, который разрушает клетки эндотелия мелких кровеносных сосудов, это нарушает кровоток и вызывает некроз клеточной стенки. Возникает диарея с примесью крови при отсутствии лейкоцитов в испражнениях и признаков лихорадки. Кроме диареи возникает геморрагическая анемия, которая сочетается с почечной недостаточностью. Болеют взрослые и дети.
Иммунитет. Группоспецифический, слабовыраженный. Естественный иммунитет против возбудителей колиэнтерита у детей раннего возраста обеспечивается IgA-антителами грудного молока матери, а также бифидобактериями. Которые являются антагонистами патогенных Е. coli. У взрослых резистентность определяется антагонизмом нормальной микрофлоры кишечника.
Лабораторная диагностика Исследуемый материал: испражнения, рвотные массы, промывные воды желудка, гной, отделяемое слизистой оболочки зева и носа, кровь при сепсисе, смывы рук обслуживающего персонала, воздух палат.
Методы диагностики:
Бактериологический: Материалы (исключая кровь) высевают у постели больного на среду Эндо и помещают в термостат при 370С. Через 18-24 ч инкубации в термостате отбирают интенсивно-красные колонии кишечных палочек и агглютинируют на стекле в поливалентной ОК-сыворотке, а также колонии отсевают на скошенный агар. На заключительном этапе лабораторной диагностики ставят развернутую реакцию агглютинацию в специфической сыворотке.
Параллельно культура засевается на развернутый ряд сред Гисса для определения полного набора сахаролитических ферментов; в 1 % -ную пептонную воду для выявления индола и сероводорода; в полужидкий агар для изучения подвижности.
Серологический: При выявлении агглютининов в сыворотках больных используется РИГА, с помощью которой определяют О-антитела у больных колиэнтеритом.
Биологический: Заражают мышей для определения вирулентности, эндотоксигенности, гемолитических свойств.
Профилактика и лечение В комплексе профилактических мероприятий большое значение имеет соблюдение правил гигиены и ухода за детьми, предупреждение инфицирования продуктов питания, термическая их обработка. Лечение диарейных инфекций проводят полимиксином М, ампициллином, ко-тримоксазолом, коли-протейным фагом, иммуноглобулином, бактериопрепаратами из нормальных симбионтов микрофлоры кишечника (колибактерин, бифидумбактерин, лактобактерин, бификол), обладающих антагонистической активностью к патогенным эшерихиям и резистентным к антибиотикам. Для лечения инфекций мочевыводящих путей назначают цефалоспорины и аминогликозиды.
Сальмонеллы
Род Salmonella, названный в честь американского ветеринарного врача Д. Сальмона, выделившего в 1885 г. S. cholerae-suis при свиной холере, представлен в настоящее время одним видом S. enterica и 7 его подвидами: S. cholerae-suis, S. salamae, S. arizonae, S. diarizonae, S. hountenae, S. indica, S. bongori, включающими сотни описанных ранее сероваров, многие из которых считались видами, в частности сальмонеллы брюшного тифа (S. typhi), паратифов А и В (S. paratyphi А и S. schottmuelleri) и острых сальмонеллезных гастроэнтеритов (S. typhimurium, S. enteritidis, S. heidelberg, S. galinarum, S. derby и др.).
Морфология и к ультуралъные свойства. Все сальмонеллы – грамотрицательные подвижные палочки (перитрихи), спор и капсул не образуют.
Факультативные анаэробы, хемоорганотрофы. Оптимальная температура роста 370С (8 - 450С). На МПБ вызывают равномерное помутнение бульона. На МПА через сутки от момента посева образуют круглые куполообразные влажные гладкие, полупрозрачные колонии, размером 1-2 мм. На средах Плоскирева, Эндо и Левина колонии сальмонелл бесцветны, с голубоватым оттенком; на висмут-сульфитном агаре колонии черные или коричнево-зеленые. Среды с желчью являются элективными (желчный бульон, среда Рапопорт).
Биохимические свойства. Сальмонеллы ферментируют глюкозу, мальтозу, манит, арабинозу с образованием кислоты и газа. Оксидазоотрицательные, каталазоположительные. Желатин не разжижают, индола не образуют, продуцируют сероводород.
Факторы патогенности: факторы колонизации (пили) обеспечивают адгезию к эпителию кишечника, к пейеровым бляшкам и солитарным фолликулам; факторы инвазии способствуют проникновению в эпителий, бокаловидные клетки слизистой оболочки и макрофаги; энтеротоксины – нарушают синтез белка, индуцирующие развитие воспалительной реакции и приток жидкости в очаг поражения; эндотоксин – оказывает пирогенное действие, угнетает ЦНС, может привести к развитию миокардиодистрофии и инфекционно-токсическому шоку.
Антигены. Сальмонеллы имеют три основных антигены: соматический О-антиген, жгутиковый Н-антиген и Vi-антиген. В составе каждого из них различают групповые и специфические компоненты. По О-антигену все сальмонеллы делятся на 67 групп (А,В, С, D, Е и т.д.). по Н-антигену внутри групп сальмонеллы делятся на 2300 сероваров. Vi-антиген принадлежит к группе поверхностных или капсульных антигенов.
Резистентность. Во внешней среде сальменеллы долго сохраняют свою жизнеспособность: в воде открытых водоёмов – до 11-12 суток, в морской воде – до месяца, в почве до 9 месяцев, в комнатной пыли до 1,5 лет, в колбасных изделиях 2-4 месяца, в замороженном мясе и яйцах до 1 года, на замороженных овощах и фруктах до 2,5 месяцев. В продуктах сальмонеллы не только сохраняются, но и размножаются (молоко, творог, сметана, мясной фарш). Бактерии хорошо переносят низкие температуры, при нагревании до 600С погибают через 30 минут, при 1000С – почти мгновенно. Дезинфицирующие вещества (хлорамин, гипохлорит, лизол) в обычных концентрациях убивают возбудителей через несколько минут.
Брюшной тиф и паратифы – это острые воспалительные поражения кишечника, сопровождающиеся разрушением лимфоидной ткани кишечника, общей интоксикацией и бактериемией.
Возбудителем брюшного тифа является S. enterica var.typhi (палочка Эберта-Гаффки), впервые обнаружена Эбертом (1880), а в чистой культуре выделена Гаффки (1884)
Источник инфекции: больной человек и бактерионоситель
Механизм передачи: фекально-оральный
Пути передачи: алиментарный (через молоко), водный и контактно-бытовой. В распространении возбудителя участвуют многие факторы передачи: немытые овощи, фрукты, мухи.
 Патогенез брюшного тифа. При попадании через рот, преодолев защитные барьеры желудка бактерии попадают в тонкую кишку (фаза инфицирования). Из просвета тонкой кишки они попадают в слизистую оболочку. Накапливаются в её лимфоидных образованиях (пейеровых бляшках), далее проникают в регионарные лимфатические узлы, где интенсивно размножаются, что приводит к развитию воспалительного процесса и сенсибилизации лимфоцитов (первичная регионарная инфекция). Это период инкубации, он длится 2-3 недели.
Патогенез брюшного тифа. При попадании через рот, преодолев защитные барьеры желудка бактерии попадают в тонкую кишку (фаза инфицирования). Из просвета тонкой кишки они попадают в слизистую оболочку. Накапливаются в её лимфоидных образованиях (пейеровых бляшках), далее проникают в регионарные лимфатические узлы, где интенсивно размножаются, что приводит к развитию воспалительного процесса и сенсибилизации лимфоцитов (первичная регионарная инфекция). Это период инкубации, он длится 2-3 недели.
В результате нарушения гемолимфатического барьера сальмонеллы попадают в кровь (фаза бактериемии), где они могут выживать и размножаться в фагоцитах. После гибели фагоцитов они в большом количестве выделяются в кровь. В это время появляются первые симптомы болезни (первая неделя болезни). Температура повышается до 39-400С. Под влиянием бактерицидных свойств крови и фагоцитоза сальмонеллы разрушаются и выделяют эндотоксин, который обладает нейротропным действием. В результате поражения ЦНС возникает: сильная головная боль, бессонница, резкая слабость, апатия, нарушение сознания, кома. Поражение ВНС сопровождается метеоризмом, болями в животе, поносом.
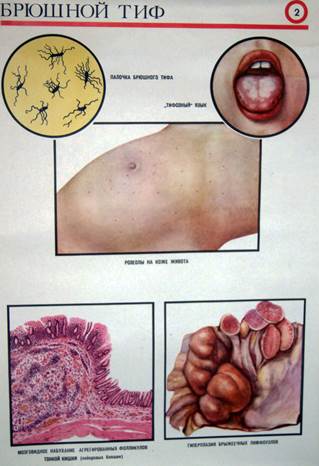 На 2-3 неделе заболевания (разгар болезни) сальмонеллы с кровью разносятся по внутренним органам, поражают печень, желчный пузырь, селезёнку, почки, на коже живота и боковых поверхностях грудной клетки появляется розеолезная сыпь.. Со 2-й недели сальмонеллы с желчью вновь попадают в тонкий кишечник и взаимодействуют с ранее сенсибилизированными лимфоидными образованиями кишечника. В результате возникает аутоиммунная воспалительная реакция, иногда образуются некрозы, язвы. Следствие некрозов слизистой оболочки могут быть кровотечения, перфорации кишечника.
На 2-3 неделе заболевания (разгар болезни) сальмонеллы с кровью разносятся по внутренним органам, поражают печень, желчный пузырь, селезёнку, почки, на коже живота и боковых поверхностях грудной клетки появляется розеолезная сыпь.. Со 2-й недели сальмонеллы с желчью вновь попадают в тонкий кишечник и взаимодействуют с ранее сенсибилизированными лимфоидными образованиями кишечника. В результате возникает аутоиммунная воспалительная реакция, иногда образуются некрозы, язвы. Следствие некрозов слизистой оболочки могут быть кровотечения, перфорации кишечника.
Иммунитет. Врожденного иммунитета к возбудителям не существует. При заболеваниях в крови повышается титр специфических антител, активируется фагоцитарная реакция. Переболевшие брюшным тифом и паратифами приобретают прочный и длительный иммунитет. У некоторых реконвалесцентов возможны рецидивы болезни и длительное бактерионосительство, обусловленное сохранением сальмонелл в клетках макрофагальной системы, а также генотипическими особенностями организма.
Лабораторная диагностика.
В первые две недели заболевания, культуру сальмонелл выделяют из крови, реже - из пунктатов костного мозга и соскоба розеол; на 3-4-й неделе и позже, когда они проникают в почки, желчный пузырь и кишечник - из мочи, желчи и фекалий. При этом выделенные из них культуры соответственно называют гемо-, миело-, розеоло-, урино-, били- и копрокультурами.
Материал для исследования: кровь, испражнения, моча, дуоденальное содержимое, желчь, соскоб розеол, костный мозг.
Методы диагностики:
Бактериологический: выделение чистой культуры с последующей её идентификацией
1 этап: исследуемый материал засевают на желчный бульон или среду Рапопорт
2 этап: производим пересев на среду Эндо или Левина или висмут-сульфит агар, а также на скошенный агар (подозрительные колонии)
3 этап: проводим идетификацию – изучаем тинкториальные, морфологические, ферментативные свойства, антигенную структурув реакции агглютинации на стекле и чувствительность к антибиотикам
Серологический: обнаружение антител в крови больного с помощью РПГА, РА (реакция Видаля)
Профилактика и лечение. Проводятся санитарно-гигиенические и противоэпидемические мероприятия, направленные на обезвреживание источников инфекции, пресечение путей передачи, повышение невосприимчивости организма. Специфическая профилактика брюшного тифа проводится по эпидемическим показаниям. Для этих целей разработано 3 типа вакцин: убитая (эффективность 50-70%), живая (оказывает протективное действие, но даёт побочные эффекты) и вакцина из Vi-антигена капсулы S. enterica var.typhi (находится на стадии клинических испытаний). В очагах брюшнотифозной инфекции контактным лицам назначают фаг.
Для лечения назначают левомицетин, антибиотики тетрациклинового ряда, ампициллин, аминогликозиды, бисептол, фуразолидон. При устойчивости к этим препаратам назначают бактрим (бисептол), фторхинолы. Для стимуляции иммуногенеза и снижения процента брюшнотифозных бактерионосителей используется Vi-антиген, а реконвалесцентам-бактерионосителям рекомендуется назначать ампициллин в комплексе с иммуноглобулином.
Шигеллы
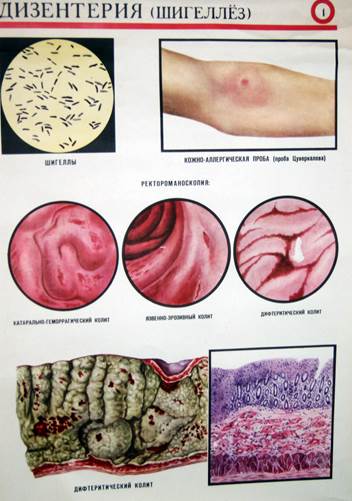
Возбудителями бактериальной дизентерии (dys - нарушение, entera - кишечник) являются четыре вида бактерий, которые, по имени японского ученого К. Шига, открывшего первый из них (1898), называют Shigella. В настоящее время циркулируют в основном два вида шигелл - Зонне и Флекснера. При этом на долю первого приходится 50-80 % заболеваний. В последние десятилетия в Европе и Америке регистрируется дизентерия, вызываемая первым сероваром S. dysenteriae, который прежде назывался видом Григорьева - Шига
Морфология и кулътуральные свойства. Шигеллы - палочки с закругленными концами, размером 1,5-3,0 х 0,5-0,7 мкм, неподвижны, спор и капсул не образуют, в мазке располагаются беспорядочно, грамотрицательны.
Факультативные анаэробы, хемоорганотрофы. Хорошо растут на простых и дифференциально-диагностических средах, где через сутки дают бесцветные, круглые, выпуклые, гладкие, блестящие мелкие колонии. На бульоне шигеллы вызывают диффузное помутнение.
Ферменты. С ахаролитическая активность слабо выражена: способны ферментировать до кислоты глюкозу. Исключение составляют шигеллы Ньюкасл, сбраживающие глюкозу до газа. Вид Зонне расщепляет сахарозу и лактозу (обычно на 3-й сут).
Шигеллы не разжижают желатин, не образуют сероводорода, не гидролизируют мочевину
Антигены. У шигелл имеются термостабильные типовые и групповые О-антигены, по которым их подразделяют на подгруппы (виды), серовары и подсеровары.
Факторы патогенности. Шигеллы имеют факторы адгезии и инвазии, благодаря которым они сравнительно быстро проникают внутрь энтероцитов, где выделяемый ими двухкомпонентный цитотоксин Шига нарушает внутриклеточный синтез белка, а также всасывание воды и ионов натрия. Общую интоксикацию при дизентерии вызывает эндотоксин шигелл, который оказывает энтеротропное, нейротропное и пирогенное действие. К факторам патогенности также относится микрокапсула.
Резистентность. В водопроводной воде сохраняются до 2,5 мес., в воде открытых водоёмов – до 1,5 мес. В продуктах. Особенно молочных, могут не только сохраняться, но и размножаться.
Бактериальная дизентерия - острая или хронически рецидивирующая кишечная инфекция, клинически характеризующаяся симптомами воспаления толстого кишечника и явлениями общей интоксикации.
 Источник инфекции: больные различными формами дизентерии и реконвалесценты, бактерионосительство у которых может продолжаться несколько дней и более.
Источник инфекции: больные различными формами дизентерии и реконвалесценты, бактерионосительство у которых может продолжаться несколько дней и более.
Механизм передачи - фекально-оральный (водно-пищевой, контактно-бытовой). Особенно часто дизентерия встречается в летне-осенний сезон года, что связано с частыми приемами воды, употреблением немытых овощей и фруктов, активацией мушиного фактора.
Инфицирующая доза – 200-300 живых клеток
Патогенез. Шигеллы через рот попадают в желудочно-кишечный тракт и достигают толстой кишки. Патогенез поражений обусловлен способностью шигелл прикрепляться с помощью пилей и белков наружно мембраны к эпителиальным клеткам слизистой оболочки толстого кишечника. Возбудители проникают внутрь клеток, размножаются там, инфицируют соседние клетки. шигеллы способны покидать фагосомы и выходить в цитоплазму нейтрофилов и макрофагов. размножение шигелл в эпителиальных клетках вызывает их гибель, приводит к проникновению бактерий в подлежащие ткани с развитием язвочек и воспалительной реакции подслизистой оболочки. Кровь из образовавшихся язвочек попадает в испражнения. Эндотоксин, освобождающийся при освобождении бактерий, вызывает общую интоксикацию, усиление перистальтики, понос. В результате действия экзотоксина наблюдается более выраженное нарушение водно-солевого обмена, жизнедеятельности ЦНС, поражение почек.
Клиническая картина. Инкубационный период от 1до 7 дней (чаще 1-2 дня). Характерные симптомы – слабость, повышение температуры тела до 38-390С, боли в животе, диарея, снижение артериального давления. Испражнения жидкие, с примесью слизи и крови. Последняя порция обычно состоит из слизи («ректальный плевок»). Характерны болезненные тенезмы, ложные позывы к дефекации.
Возможные осложнения – кишечные кровотечения, коллапс, перфорация кишечника, парапроктиты, выпадение прямой кишки.
Бывают лёгкие, стёртые, атипичные формы дизентерии. Иногда заболевание переходит в хроническую форму или формируется носительство.
Иммунитет. Естественный иммунитет к бактериальной дизентерии обусловлен гуморально-клеточными факторами и антагонистической активностью нормальной микрофлоры кишечника. В процессе болезни в крови постепенно повышается титр агглютининов, преципитинов, комплементсвязывающих антител, возрастает бактерицидная активность сыворотки. Параллельно с этим слизистая кишечника секретирует IgAS, что сопровождается появлением в ней резистентной к шигеллам популяции эпителиальных клеток. Постинфекционный иммунитет имеет маловыраясенный видоспецифический характер и продолжается от 1-3 мес. до 1 г.
Лабораторная диагностика.
Материал для исследования: испражнения.
Основной метод диагностики: бактериологический, основанный на выделении чистой культуры и её идентификации возбудителя.
1этап: Испражнения засевают на среду Плоскирева в чашках Петри и помещают их на 18-24 ч в термостат.
2 этап: Выросшие на дифференциально-диагностических средах мелкие бесцветные колонии после предварительной микроскопии в мазке и висячей капле отсевают, для накопления культуры и ориентировочного определения ферментативной активности
3 этап: Лактозоотрицательную культуру микроскопируют и, установив, что ее популяция состоит из грамотрицательных бактерий, пересевают на ряд Гисса. Параллельно на предметных стеклах ставят РА с видовыми сыворотками и набором дизентерийных адсорбированных сывороток.
4 этап: Учитывают ферментативную активность в средах Гисса и ставят развернутую.
В связи с широким распространением лекарственноустойчивых штаммов шигелл обязательно определяется антибиотикорезистентность культуры.
Серодиагностика. Антитела в крови больных появляются поздно, вследствие этого РА, РПГА чаще используется для диагностики затяжных форм дизентерии.
В качестве экспресс-диагностики эпидемических вспышек дизентерии используют РИФ, РПГА, ИФА.
Аллергическая проба. У 90 % больных аллергическая проба становится положительной на 3-5-е сут заболевания и остается четко выраженной на протяжении 2 недель.
Специфическая профилактика и лечение. Большое значеие имеют санитарно-гигиенические мероприятия направленные на разрыв механизма передачи возбудителей: санитарный контроль за источниками водоснабжения, пищевыми продуктами, соблюдение личных санитарно-гигиенических правил. Специфическая профилактика дизентерии не разработана. Парентеральное введение убитых и химических дизентерийных вакцин иммунитета не создает. В летне-осенний период года детям можно назначать поливалентный дизентерийный фаг с пектиновым покрытием в таблетках (1-2 раза в течение 7 дней), лакто- и колибактерин.
Для лечения острой дизентерии применяются левомицетин, тетрациклины, ампициллин, полимиксин М, нитрофураны (фуразолидон, фурадонин), бисептол и бактериопрепараты, для более тяжёлых форм – фторхинолоны (ципробай, таривид).
Материал подготовила Е.Н. Алексеева
| <== предыдущая лекция | | | следующая лекция ==> |
| Организации взаимодействия компьютеров | | | Сурет. 6.1. Кәсіпорынның маркетингті ақпараттық жүйесінің құрылымы |
Не нашли, что искали? Воспользуйтесь поиском: