
ТОР 5 статей:
Методические подходы к анализу финансового состояния предприятия
Проблема периодизации русской литературы ХХ века. Краткая характеристика второй половины ХХ века
Характеристика шлифовальных кругов и ее маркировка
Служебные части речи. Предлог. Союз. Частицы
КАТЕГОРИИ:
- Археология
- Архитектура
- Астрономия
- Аудит
- Биология
- Ботаника
- Бухгалтерский учёт
- Войное дело
- Генетика
- География
- Геология
- Дизайн
- Искусство
- История
- Кино
- Кулинария
- Культура
- Литература
- Математика
- Медицина
- Металлургия
- Мифология
- Музыка
- Психология
- Религия
- Спорт
- Строительство
- Техника
- Транспорт
- Туризм
- Усадьба
- Физика
- Фотография
- Химия
- Экология
- Электричество
- Электроника
- Энергетика
В. Средний градиент давления между левым желудочком и 6 страница
- опухоли ЖКТ, протозойная и гельминтная инвазии, острые кишечные инфекционные заболевания (дизентерия, брюшной тиф, сальмонеллез), тромбоз сосудов брыжейки.
Клиническая симптоматика
- при массивном внезапном кровотечении:
Ø Слабость, головокружение
Ø Бледность кожных покровов и слизистых, холодный пот
Ø Частый, нитевидный пульс
Ø Снижение АД до цифр систолического ≤ 80 мм рт. ст.,
Тяжесть кровотечения обусловлена не столько объемом, сколько скоростью кровотечения.
Ø В легких случаях, при медленном кровотечении, т.е. постепенной медленной кровопотерей, клиническая картина развивается незаметно,??? с постепенным нарастанием анемии и соответствующей клинической симптоматикой.
Осмотр кожи и слизистых оболочек.
При осмотре кожи у больных с заболеваниями органов пищеварения определяют:
1) цвет - бледность при кровоточащей язве желудка и злокачественных опухолях желудка и кишечника.
2) желтое окрашивание — при метастазирсвании рака желудка в печень.
Осмотр подкожно-жировой клетчатки.
- степень развития подкожно-жирового слоя - истощение при злокачественных заболеваниях желудка и кишечника.
4. Пальпация лимфоузлов; выявляется увеличение и болезненность их при метастазах рака желудка.
При общем осмотре студент выявляет:
а) конституциональные особенности организма - росто-весовые показатели;
б) общее состояние больного;
в) состояние питания, степень развития подкожно-жировой клетчатки;
г) положение больного: активное, пассивное, вынужденное.
д) окраску кожи, видимых слизистых оболочек, склер.
Осмотр полости рта.
При осмотре полости рта необходимо выявить:
а) запах полости рта;
б) состояние зубов;
в) состояние слизистой десен, языка, мягкого и твердого нёба, зева, глотки, слюнных
желез.
Методика проведениям осмотра полости рта.
Исследование полости рта студент должен проводить при хорошем освещении. Для более детального исследования использует шпатель.
Для осмотра полости рта студент просит больного открыть рот, отодвигает шпателем слизистую полости рта и осматривает слизистую щечной поверхности справа, слизистую щечной поверхности слева, слизистую и десну верхней и нижней челюсти. При этом определяют цвет слизистой.
Осмотр слизистой задней стенки глотки.
Больного просят широко открыть рот и высунуть язык. Затем язык надо слегка оттеснить вниз шпателем и попросить больного сказать "а-а-а". При этом язычек и мягкое нёбо поднимается кверху и делают доступной осмотру заднюю стенку глотки. Определяется цвет слизистой, наличие на ней налетов.
Осмотр зубов.
Определяется наличие кариесных зубов, наличие зубного камня (грязно-желтый налет у шейки зуба),количество отсутствующих зубов.
Осмотр миндалин.
Для осмотра миндалин студент просит больного широко открыть рот, высунуть язык и слегка придавливает шпателем язык у корня (не вызывать рвотного рефлекса).
При осмотре миндалин определяются: размер миндалин (миндалины скрыты за дужками и не видны при осмотре, миндалины вровень с дужками, миндалины слегка выступают за дужки, миндалины резко выступают за дужки и суживают просвет зева, цвет, рыхлость, наличие гнойных пробок (определяется по желтоватым или желтовато-гнойным точкам на поверхности), налеты.
Осмотр языка.
Для осмотра языка больного просят открыть рот и высунуть язык.
При осмотре языка студент обращает внимание на:
а) размеры языка;
б) окраску языка и наличие налета на языке;
в) влажность или сухость языка;
г) состояние сосочков языка;
После окончания общего осмотра студент делает заключение о наличии или отсутствия изменений, характерных для заболеваний органов пищеварения. При наличии изменений, характерных для заболеваний органов пищеварения студент делает заключение о предполагаемом патологическом процессе (не заболевании).
Клиническая оценка.
1. Изменение цвета кожных покровов и слизистых оболочек: бледность при кровотечениях из желудочно-кишечного тракта или злокачественных опухолях желудка и кишечника.
2. Разрыхление десен и кровотечения из них возникает при гипо- и авитаминозах "С".
3. Изменения вида языка при различных заболеваниях желудочно-кишечного тракта:
а) чистый и влажный язык характерен для неосложненной язвенной болезни;
б) обложенный серо-белым налетом, плохо пахнущий - при остром гастрите;
в) сухой язык - при острых процессах в брюшной полости: острый холецистит,
острый панкреатит;
г) атрофический язык со сглаженными сосочками при раке желудка, атрофическом
гастрите с выраженным снижением секреторной функции, при недостаточности витаминов группы "В";
д) язык, обложенный белым или коричневым налетом - при хронических заболеваниях
желудка и кишечника.
Осмотр живота.
При осмотре живота студент должен определить:
8. Форму живота.
9. Объем, симметричность живота.
10. Грыжи: белой линии, пупочные, паховые.
11. Состояние кожных покровов живота, рубцы, сыпь.
12. Состояние пупка
13. Степень участия живота в дыхании.
14. Пульсацию брюшной стенки.
Для точного обозначения местоположения найденных при исследовании живота патологических изменений, а также для обозначения проекции границ органов брюшной полости на брюшную стенку последнюю разделяют на отдельные области и отделы.
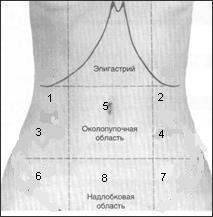 Схема топографии осмотра живота.
Схема топографии осмотра живота.
1- правая подреберная область; 2 - левая подреберная область; 3 - правый фланк; 4- левый фланк; 5 – околопупочная область; 6 – правая подвздошная область; 7 – левая подвздошная область; 8– надлобковая область
Методика проведения осмотра живота
В начале осмотра больной лежит на спине горизонтально. Затем, если позволяет состояние больного, его исследуют в вертикальном положении. Осмотр проводят при достаточном освещении. Студент садится справа от больного. Размеры живота определяются в положении стол. Сопоставляется уровень грудной клетки и уровень передней брюшной стенки. У нормостеников отмечается умеренное выпячивание живота, у гиперстеников оно выражено больше, у астеников.-кивот может быть слегка втянут.
I. Форма живота.
При этом выделяют:
а) форма живота у здоровых;
б) форма живота в патологических условиях:
1. Общее увеличение или уменьшение живота: метеоризм, асцит, ожирение.
2. общее западение живота: недостаточность поступления пищи в желудочно-кишечный тракт (длительное голодание, резкое сужение пищевода, длительные заболевания полости рта и глотки, длительные частые рвоты и поносы).
3. Увеличение отдельных участков живота: увеличение отдельных органон, развитие в брюшной полости или забрюшинно опухолей, абсцессов, наличие осумкованных экссудатов.
2. Грыжи брюшной стенки.
При этом необходимо определить:
а) состояние белой линии живота, пупка, паховых областей;
б) выявить выпячивание внутренностей или глубоких тканей через отверстие в межмышечной и подкожной клетчатке.
3. Пупок
При этом необходимо обратить внимание на:
а) форму пупка: вытянут, сглажен, выбухает;
б) положение пупка;
в) состояние кожи и оттенок кожи пупка.
4. Кожные покровы
При этом необходимо выявить:
а) состояние кожных покровов живота;
б) рубцы, их местоположение, направление, наличие в боковых частях живота и на внутренней поверхности бедер у женщин.
5. Дыхательные экскурсии передней брюшной стенки:
а) выпячивание передней брюшной стенки при вдохе и западение ее при выдохе;
б) полное или одностороннее отсутствие движений брюшной стенки при дыхании;
в) физиологическая перистальтика желудка и кишечника у лиц с астеническим телосложением, имеющих вялый брюшной пресс
г) патологическая перистальтика (наблюдается при возникновении препятствий для продвижения пищи в желудке, или кишечнике.
6. Пульсации
Пульсации - толчкообразные колебания брюшной стенки в эпигастральной области и в правом подреберье, вызываются сокращением сердца, брюшной аорты и печени.
Ориентировочная основа действия (РОД) при пальпации больных с заболеваниями органов пищеварения.
Пальпация живота является одним из основных методов исследования брюшной полости. Различают пальпацию поверхностную и глубокую. Разновидностями глубокой пальпации являются: скользящая, толчкообразная (баллотирующая) и бимануальная пальпация.
Методика проведения пальпации.
Пальпация живота проводится в лежачем и стоячем положении больного. Больной лежит с вытянутыми ногами на твердой кровати или кушетке. Руки он кладет на груди, либо располагает вдоль туловища. Мышцы живота должны быть расслабленными.
Студент садится справа от больного на стул, лицом к больному. Его руки должны быть теплыми и сухими, ногти необходимо аккуратно постричь, рука должна быть ненапряженной, резкие движения при пальпации недопустимы. При прощупывании брюшной полости рекомендуется отвлечь внимание больного рассказом и расспросом. Пальпацию живота целесообразно сочетать с дыхательными движениями, особенно при глубоком погружении рук в брюшную полость. Ощупывание живота начинают с поверхностной, ориентировочной пальпации.
Поверхностная ориентировочная пальпация
I. Цели поверхностной пальпации:
а) определить степень напряжения брюшной стенки;
6} определить наличие болезненности брюшной стенки;
в) выявить локализацию болезненности и напряжения мышц;
г) отличить опухоли в брюшной стенке от опухолей брюшной полости;
д) определить наличие расхождения мышц белой линии;
г) выявить грыжи белой линии, пупочные, паховые, послеоперационные.
2. Положение больного: больной лежит на спине, на постели с низким изголовьем. Мышцы его расслаблены, руки вытянуты вдоль туловища.
3. Ход исследования: перед началом исследования нужно предупредить больного, чтобы он дал знать исследующему, когда у него появится боль при пальпации, когда она будет максимальной и когда она исчезнет. Начинать исследование лучше с участка, наиболее отдаленного от предполагаемой локализации болевой зоны. Если жалоб нет, пальпацию начинают с левой паховой области. Правую руку кладут плашмя со слегка согнутыми пальцами на брюшную стенку,
производят слабый нажим пальцами на брюшную стенку. Затем руку переносят на симметричный участок противоположной стороны, в правую паховую область, и производят нажим такой же силы. После этого руку переносят на симметричный участок противоположной стороны, в область правого фланка, и производят нажим такой же силы. Затем руку переносят в область левого фланка и производят такси же нажим. Затем пальпирующую руку переносят в область левого подреберья и производят нажим одинаковой силы. В следующий момент пальпирующую руку переносят на симметричный участок правой стороны, в область правого подреберья и снова производят нажим такой же силы. В следующий момент пальпирующую руку переносят в область эпигастрия, под мечевидный отросток и производят нажим, одинаковой силы.
После этого правую руку ребром ладони кладут на белую линию живота в область эпигастрия и просят больного поднять голову и плечи. Таким образом выявляется расхождение (диастаз) прямых мышц живота. При наличии диастаза прямых мышц ребро ладони углубляется в брючную полость. Затем проводят ощупывание околопупочной области, при этом кончик указательного пальца погружают в пупочное кольцо. В норме пупочное кольцо вмещает кончик указательного пальца.
Глубокая, методическая, скользящая пальпация по методу В.П.Образцова, Н.Д.Стражеско, В.Х.Василенко.
I. Цели глубокой пальпации:
а) топографическое разграничение органов брюшной полости;
б) определение величины, формы, положения, характера поверхности, болезненности и подвижности этих органов, для полых органов свойств их стенки и характера содержимого;
в) нахождение опухолей внутри брюшной полости, определение их свойств и связи с теми или другими органами.
Глубокая пальпация органов брюшной полости проводится в строгой последовательности: сигмовидная кишка, слепая кишка с отростком, конечная часть подвздошной кишки, восходящая и нисходящая части ободочной кишки, желудок с его отделами, поперечно-ободочная кишка, печень, селезенка,
12-перстная кишка, поджелудочная железа.
2. Методика глубокой пальпации живота.
Принцип метода: при глубокой пальпации постепенно погружают правую руку так, что пальпирующие пальцы глубоко проникают в брюшную полость, скользящие движения пальцев проводятся перпендикулярно оси исследуемого органа. Глубокую пальпацию нужно сочетать с дыхательными движениями: больной должен дышать медленно грудью, а не животом, и не делать резкого выдоха.
Пальпация толстого кишечника осуществляется в четыре приема:
1. Установка рук: правую руку накладывают плашмя на переднюю брюшную стенку больного, перпендикулярно к оси исследуемой части кишки.
2. Сдвигание кожи и образование кожной складки с тем, чтобы движения руки не ограничивались натяжением кожи.
3. Погружение руки вглубь живота, пользуясь расслаблением брюшной стенки наступающем на выдохе, до задней стенки брюшной полости или подлежащего органа.
4. скользящие движения рукой по исследуемому органу в момент паузы после глубокого выдоха.
Положение: больного: больной лежит горизонтально, на жесткой постели с низким изголовьем. Руки вытянуты вдоль туловища или согнуты в локтевых суставах и лежат на грудной клетке. Мышцы брюшного пресса максимально расслаблены.
Положение студента: студент сидит справа от больного, лицом к больному так, чтобы можно было наблюдать за выражением его лица.
Ход исследования
I. Пальпация сигмовидной кишки. Сигмовидная кишка расположена в левой подвздошной области. Сна имеет косое направление, отстоят от ости подвздошной кости на 3-5 см.
Первый момент: Установка пальцев правой руки. Правая рука исследующего с несколько согнутыми четырьмя пальцами кладется в левую подвздошную область так. чтобы линия концевых фаланг пальцев была расположена перпендикулярно длиннику сигмовидной кишки. Кисть лежит так, что концы пальцев обращены к передней ости левой подвздошной кости.
Второй момент: сдвигание кожи. Поверхностным движением пальцев кожа сдвигается медиально, так, что образуется кожная складка перед ладонной поверхностью пальцев.
Третий момент: погружение пальцев в брюшную полость. Постепенно, медленно, не делая резких движений, проникают вглубь живота, пользуясь расслаблением брюшных мышц на выдохе. Концы пальцев располагаются кнутри от расположения сигмовидной кишки.
Четвертый момент: скользящее движение пальцев в направлении перпендикулярном к продольной оси кишки. Если при первой попытке обнаружить кишку не удалось, производят повторные попытки.
2. Пальпация слепой кишки. Слепая кишка находится в правой подвздошной ямке на расстоянии 4-5 см от верхней передней ости правой подвздошной кости.
Первый момент: установка пальцев. Руку кладут плашмя на правую подвздошную область так, чтобы линия согнутых пальцев была параллельно оси слепой кишки и находилась кнутри от нее. Ногтевые фаланги направлены в сторону пупка, а ладонь- к правой подвздошной области.
Второй момент: сдвигание кожи. Поверхностным движением пальцев кожу сдвигают по направлению к пупку так, чтобы перед ногтевой поверхностью пальцев образовалась складка.
Третий момент: погружение пальцев в брюшную полость; постепенно, медленно погружают пальцы вглубь живота, пользуясь расслаблением брюшных мышц на вдохе
3. Пальпация конечной части подвздошной кишки
Конечная часть подвздошной кишки расположена в правой подвздошной впадине, идет из малого таза в большой в косом направлении.
Первый момент: установка пальцев пальпирующие пальцы устанавливают по направлению продольной оси подвздошной кишки.
Второй момент: сдвигание кожной складки;
кожную складку сдвигают вверх по направлению к пупку
Третий момент: погружение пальцев в брюшную полость: постепенно, медленно, погружают пальцы вглубь живота на выдохе.
Четвертый момент: скользящее движение рук, не меняя положения руки и не ослабляя давления пальцев, производят скользящее движение по направлению продольной оси кишки.
4. Пальпация восходящего отдела толстой кишки.
Восходящий отдел толстой кишки расположен в правом боковом отделе живота, в правом фланке. Для пальпации восходящего отдела применяется бимануальная пальпация.
Первый момент: установка пальцев.
Левую руку кладут под поясничную область справа от позвоночника, правую руку со слегка согнутыми пальцами устанавливают над длинником кишки в области правого фланка.
Второй момент: сдвигание кожной складки.
Кожную складку сдвигают по направлению к средней линии живота.
Третий момент: погружение пальцев в брюшную полость. Пальцы правой руки, пользуясь расслаблением брюшной стенки на выдохе, постепенно погружают в брюшную полость. Левой рукой приподнимают вверх заднюю стенку живота.
Четвертый момент: скользящее движение руки.
Не отнимая руки от задней стенки живота, производят скользящее движение перпендикулярно к оси кишки от края прямой мышцы живота кнаружи.
5. Пальпация нисходящего отдела толстой кишки
Нисходящий отдел толстой кишки расположен в левом боковом отделе живота, в левом фланке. Для пальпации нисходящего отдела также применяется бимануальная пальпация.
Первый момент: установка пальцев - левую руку проводят под спиной больного под область поясницы, правую руку со слегка согнутыми пальцами устанавливают над левым фланком живота так, чтобы линия концов пальцев была параллельна краю прямой мышцы живота.
Второй момент: сдвигание кожной складки: кожную складку сдвигают по направлению к средней линии живота.
Третий момент: погружение пальцев в брюшную полость: пальцы правой руки, пользуясь расслаблением мышц брюшной стенки на выдохе, постепенно погружают в брюшную полость. Левой рукой приподнимают вверх заднюю стенку живота. Четвертый момент: скользящее движение руки: не отнимая руки от задней стенки живота, производят скользящее движение перпендикулярно к оси кишки по направлению к средней линии живота.
Таблица основных параметров пальпаторной характеристики ЖКТ у здорового человека (по данным А. Я. Губергрица, В. Х.Василенко, Б. С.Шкляра)
| Название отдела ЖКТ | Локализация | Болезненность | Диаметр | Поверхность | Плотность | Подвижность | Урчание/перестальтика |
| Сигмовидная кишка | левая подвздошная область | безболезненная | 1,5-2,0 см (1,5-1,0 Г. 2,0-3,0 – III) | гладкая | умеренно плотная | 2,5-3,0 в обе стороны | нет/нет |
| Слепая кишка | правая подвздошная область | безболезненная | 2,0-3,0 см (3,0-4,0 - III) | гладкая | плотноватая | 1,0 см (до 1,5 -Г) | слабое/нет |
| Конечная часть подвздошной кишки | правая подвздошная область | безболезненная | 1,0 см | гладкая | мягкая | малая | урчит/пери- стальтирует |
| Восходящая часть ободочной кишки | правый фланк | безболезненная | 1,5-2,0 см | гладкая | плотноватая | 2,0-3,0 см в обе стороны | нет/нет |
| Нисходящая часть ободочной кишки | левый фланк | безболезненная | 1,5-2,0 см | гладкая | плотноватая | 2,0-3,0 см в обе стороны | нет/нет |
| Желудок | левая часть эпигаст- рия | безболезненный | выше пупочной линии на 3-4 см/м; 1-2 см/ж | гладкий | плотноватый | Нет |
| Привратник | правая часть эпигаст- рия | безболезненный | 1,0 см | гладкий | плотный | На 2-3 см вверх | “мышиный писк” (иногда) перистальтирует при длительной пальпации |
| Поперечная часть ободочной кишки | безболезненный | 2,0 - 2,5 см | гладкая | плотноватая | 2-3 см вверх и вниз | Нет/нет |
Перкуссия живота
При перкуссии живота (передней брюшной стенки) в местах проекции кишечника определяется различных оттенков тимпанический звук, что обусловлено распределением в кишечнике газообразного, жидкого или плотного содержимого.
Аускультация живота.
Позволяет оценить двигательную функцию кишечника. Над тонкой кишкой во время желудочного пищеварения и движения химуса слышно долгое периодическое урчание. Над слепой кишкой через 7 часов после еды слышны ритмичные кишечные шумы. При механической кишечной непроходимости перистальтика крупная и звонкими волнами. При паралитической непроходимости перистальтика исчезает и количество шумов значительно уменьшается и (или) исчезает. “Гробовая тишина” над животом при его аускультации – признак паралича кишечника при прободной язве. Шум трения брюшины - признак фиброзного перитонита.
Лабораторные и инструментальные методы исследования кишечника
Копрологическое исследование относится к числу важных составных частей обследования у больных с заболеванием органов пищеварения. Общеклинический анализ кала позволяет оценить степень усвоения пищи, выявить нарушение желчеотделения, скрытое кровотечение, воспалительные изменения, наличие паразитов.
Кал собирают в сухую чистую посуду и исследуют не позже 8-12 часов после дефекации (при хранении на холоде). Простейшие обнаруживаются только в свежем (теплом) кале. Форма кала зависит от его консистенции. Нормальный кал имеет колбасовидную форму и мягкую консистенцию. При запорах кал плотный, сухой. При обильном содержании жира кал становится мазевидным. Цвет нормального кала обычно всех оттенков коричневого цвета.
Изменение цвета кала
| Обстоятельства, приводящие к изменению цвета кала | Изменение цвета кала |
| При поносах и приеме внутрь антибиотиков При нарушении желчевыведения При жировом стуле без ахолии Кровотечение изверхних отделов ЖКТ Употребление препаратов висмута, железа, карболена, черники, черной смородины, кофе | - Вследствие невосстановления билирубина – кал золотисто-жлтый. - Кал сероато-белый, глинистого или песочного цвета(ахолический) - Кал серый, который после стояния на свету темнеет и дает положительную реакцию на стеркобилин - кал черного цвета вследствие образования сернистых соединений - кал черного цвета |
Макроскопическое исследование кала
Патологические примеси в кале
| Патологические составные части | Примеси в кале |
| Слизь, кровь и гной Слизь в виде комочков Слизь в виде лентовидных плотных теней Слизь, окрашенная кровью Кровь на поверхности кала Гной с калом Камни в кале Паразиты в кале | - заболевание толстой кишки - воспалительный процесс в толстой кишке - характерно для мембранозного колита - характерно для дизентерии и язвенного колита - характерно для геморрагических кровотечений - язвенные поражения толстой кишки(дизентерия, туберкулез,распад опухоли) - связаны с патологией желчевыводящих путей, поджелудочной железы, кишечника и называются желчные, панкреатические, каловые камни - аскариды, острицы, членики ленточных червей |
Микроскопическое исследование кала
Микроскопическое исследование кала производят для выявления остатков пищи, клеток, отделяемых кишечной стенкой, слизи, яиц гельминтов, простейших. Из остатков пищевого происхождения в кале могут быть распознаны:
| Элементы пищевого происхождения | Характер патологического процесса |
| Мышечные волокна, поперечная исчерченность которых исчезает под действием пищеварительных ферментов Соединительная ткань Крахмал, растительная клетчатка Нейтральный жир | - Большое количество мышечных волокон (креаторея) обнаруживается при ускоренном кишечном транзите; появление сохранивших исчерченность волокон типично для ферментной недостаточности - свидетельствует о недостаточности желудочного переваривания (недостаточная продукция HCl) - увеличение количества крахмала характерно для заболевания тонкой кишки (амилорея), количество клетчатки зависит от времени прохождения по толстой кишке, где она частично расщепляется - Нейтральный жир при нормальном пищеварении усваивается на 90 - 98%. Неусвоенная часть жира выделяется преимущественно в виде мыл. при недостаточной выработке в организме липаз в кале – большое количество нейтрального (стеаторея), при недостатке желчи –желчные кислоты. |
Клеточные элементы, отделяемые кишечной стенкой
| Клеточные элементы слизи | Характер патологического процесса, при котором элементов встречаются |
| Лейкоциты (L) Эритроциты (Э) Макрофаги Клетки цилиндрового эпителия Клетки злокачественных опухолей Яйца гельминтов Простейшие | - L в больших количествах встречаются (нередко вместе с эритроцитами) при язвенных поражениях толстой кишки; среди L чаще всего встречаются нейтрофилы. - Встречаются при язвенных поражениях толстой кишки, трещинах заднего прохода, геморрое. при высоком расположении патологического процесса успевают разрушится, в этом случае факт кровотечения решается с помощью химической реакции. - Появляются в кале при воспалительных процессах (дизентерия) - Большие группы клеток в слизи являются признаком колита - Обнаруживаются в кале только при расположении новообразований в дистальном отделе толстой кишки - Яйца аскариды - овальной формы, зернистое содержимое, бугристая оболочка. Яйца острицы – гладкие контуры, асимметричная форма, бесцветное содержимое Яйца цепней (вооруженного и невооруженного) одинаковы, округлые, оболочка широкая с радиальной исчерченностью, внутри видны три пары крючьев. Яйца широкого лентеца - овальные, оболочка тонкая, на одном полюсе очерчен её сегмент -крышечка, на противоположной – бугорок. Для их обнаружения исследуют нативные препараты из свежих испражнений. Наибольшее значение имеет обнаружение цист амеб, лямблий, балантидий. |
Большую диагностическую ценность для выявления скрытых и необильных кровотечений из изъязвлений слизистой желудочно-кишечного тракта и его новообразований имеет обнаружение крови в кале. Чтобы иметь основание отнести выделение крови к ЖКТ, необходимо исключить другие возможные источники кровотечения.
Методика исследования кала на скрытую кровь
За 3 дня до исследования из диеты исключают мясные и рыбные блюда.
a. Может быть проведена бензидиновая проба (смесь 1% бензидина в 50% уксусной кислоты и перекиси водорода) с калом и при наличии скрытой крови появляется зеленое или синее окрашивание, которое наступает тем быстрее и ярче, чем больше примесь крови.
b. Гваяковая проба Вебера менее чувствительна, чем бензидиновая и дает положительные результаты при обильных кровотечениях. (При наличие крови кал в присутствии уксусной кислоты, эфира и гваяковой смолы дает синюю или фиолетовую окраску).
c. Амидопириновая проба (смесь 5% спиртового раствора амидопирина с 30% раствором уксусной кислоты, перекиси водорода). При наличии в кале крови дает лиловое окрашивание. Проба с амидопирином (пирамидоном) менее чувствительна и выявляет более значительное кровотечение.
d. Пробу на скрытую кровь (не скрытое кровотечение) повторяют дважды (2 дня подряд).
Не нашли, что искали? Воспользуйтесь поиском: