
ТОР 5 статей:
Методические подходы к анализу финансового состояния предприятия
Проблема периодизации русской литературы ХХ века. Краткая характеристика второй половины ХХ века
Характеристика шлифовальных кругов и ее маркировка
Служебные части речи. Предлог. Союз. Частицы
КАТЕГОРИИ:
- Археология
- Архитектура
- Астрономия
- Аудит
- Биология
- Ботаника
- Бухгалтерский учёт
- Войное дело
- Генетика
- География
- Геология
- Дизайн
- Искусство
- История
- Кино
- Кулинария
- Культура
- Литература
- Математика
- Медицина
- Металлургия
- Мифология
- Музыка
- Психология
- Религия
- Спорт
- Строительство
- Техника
- Транспорт
- Туризм
- Усадьба
- Физика
- Фотография
- Химия
- Экология
- Электричество
- Электроника
- Энергетика
ПРОВОДНИКОВАЯ (РЕГИОНАРНАЯ) АНЕСТЕЗИЯ 1 страница
Для получения проводниковой анестезии анестезирующий раствор впрыскивают или в толщу доступной части нерва (эндоневральная анестезия) или непосредственно возле нерва, с таким расчетом, чтобы раствор,
6 в. К. Чубарь
ОБЩАЯ ЧАСТЬ

 попадая на нерв и в окружающую его соединительную ткань проникал в нерв путем диффузии (периневральная анестезия). Последний способ легче осуществим и безопасен.
попадая на нерв и в окружающую его соединительную ткань проникал в нерв путем диффузии (периневральная анестезия). Последний способ легче осуществим и безопасен.
Анестезирующий раствор, воздействуя на чувствительные проводники (аксоны), вызывает их парабиоз (блокирует нервы), вследствие чего болевые импульсы не поступают в центральную нервную систему.
Для успеха проводниковой анестезии важно знать типы ветвлений, топографию и зоны иннервации чувствительных нервов оперируемой области. Исходя из этих данных, блокируют или один нерв (конвергирующий тип), или одновременно несколько нервов (дивергирующий и параллельный тип).
Инъекции в области нервов могут быть осуществлены в различных местах: в их периферическом участке, т. е. на значительном расстоянии от моста их происхождения из сплетения или выхода из полости черепа, позвоночного канала (периферическая проводниковая анестезия); в области нервных сплетений или вблизи выхождения нервов из черепномозговой полости и позвоночного канала. К разновидностям последнего способа проводниковой анестезии относят: базальную анестезию—блокаду нервов у их выхода из черепномозговой полости: паравертебральную анестезию— когда нервы блокируют у межпозвоночных отверстий при выходе их из позвоночного канала (более подробные названия: парасакральная, паралюм-бальная анестезия и др.).
Чтобы анестезирующий раствор случайно не попал в лежащий возле нерва сосуд, иглу вкалывают, не соединяя ее вначале со шприцем; убедившись, что из нее не вытекает кровь, прилаживают шприц и приступают к инъекции. При недостаточной уверенности в надлежащем положении конца иглы (вблизи нерва), последнюю во время впрыскивания осторожно смещают в обе стороны, чтобы распределить раствор на более широкой площади и гарантировать его контакт с нервным стволом.
Для проводниковой анестезии необходимы более концентрированные растворы новокаина, чем при инфильтрационной. Чем толще нерв, тем выше должна быть концентрация раствора. У крупных животных применяют 3—4—6%, у мелких 2—3% растворы нбвокаина и 0,2—0,5%—совкаина. Количество раствора зависит от толщины нерва, глубины его залегания и точности попадания в намеченное место при данном способе проводниковой анестезии. Наиболее употребительны дозировки: 5—10—20 мл раствора на каждый нерв у крупных животных и 1—2—5 мл у мелких животных. Анестезия при эндоневральной инъекции наступает через 3—5 минут, при периневральной—через 8—15 (20) минут и продолжается от 45 минут до 1 часа, иногда и дольше (добавление адреналина, эфедрина и других средств удлиняет ее до 2 часов).
Интенсивность анестезии колеблется; обычно вначале исчезает болевая чувствительность, несколько позже—тактильная. Чувство осязания нередко остается без изменений, что зависит от количества и концентрации анестезирующего раствора, а также от способа его введения. Малые количества раствора низкой концентрации, впрыснутые периневрально, как правило, не устраняют тактильных ощущений (что обусловливает неправильное представление о наличии боли у беспокойных животных).
Если блокируемый нерв смешанный, то, наряду с потерей болевой чувствительности, несколько раньше аналгезии развивается временный паралич мышц, иннервируемых этим нервом, который исчезает через 1А/г—2 часа. В зоне наступающей анестезии наблюдается обильное потение (но не у собак), а также повышение местной температуры (гиперемия сосудов). После прекращения обезболивания нередко отмечается период гиперестезии, которая начинается на периферии данной области и понемногу передвигается к центру.
ГЛ. VI. ОБЕЗБОЛИВАНИЕ


 Преимущества регионарной анестезии перед инфильтрационной выражаются в том, что для обезболивания обширных областей расходуется относительно небольшое количество раствора и требуется меньше уколов; места инъекции часто находятся вдали от очага заболевания, а это весьма удобно при гнойно-воспалительных процессах в оперируемой области; действие проводниковой анестезии значительно дольше, чем инфильтрационной.
Преимущества регионарной анестезии перед инфильтрационной выражаются в том, что для обезболивания обширных областей расходуется относительно небольшое количество раствора и требуется меньше уколов; места инъекции часто находятся вдали от очага заболевания, а это весьма удобно при гнойно-воспалительных процессах в оперируемой области; действие проводниковой анестезии значительно дольше, чем инфильтрационной.
АРТЕРИАЛЬНАЯ АНЕСТЕЗИЯ
Техника артериальной анестезии разработана только для области конечностей лошади. Пункцию производят: на грудной конечности—срединной или большой пястной артерии; на тазовой конечности—плюсневой дорзаль-ной латеральной артерии (о технике артериальной инъекции смотри стр. 122). Через иглу вливают 1% раствор новокаина с риванолем (0,1%) в количестве 50—60 мл (при инъекции в срединную артерию 60—100 мл). После введения раствора в сосуд сразу же накладывают жгут выше места инъекции. Анестезия наступает через 5 минут и прекращается через 10— 15 минут после снятия жгута. Жгут не следует затягивать очень туго и держать дольше 3—4 часов.
СПИННОМОЗГОВАЯ АНЕСТЕЗИЯ
Известны две основные разновидности спинномозговой анестезии: суб-арахноидальная (раствор вводят в субарахноидальное пространство) и эпи-дуральная (раствор вводят в эпидуральное пространство).
В зависимости от отдела позвоночника, избранного для прокола и введения раствора, различают шейную (цервикальную или генеральную), поясничную (люмбальную), крестцовую (сакральную) и пояснично-крестцо-вую (люмбо-сакральную) анестезию. Наиболее часто применяется крестцовая и поясничяо-крестцовая эпидуральная анестезия.
Анатомотопографические данные. Позвоночный канал на всем своем протяжении выстлан надкостницей (эндоостом). Он имеет междужковые и межпозвоночные отверстия; первые закрыты плотными пластинчатыми междужковыми связками, через вторые выходят спинномозговые нервы. В крестцовом отделе позвоночника домашних животных, за исключением свиней, междужковые отверстия отсутствуют. К наиболее широким междуж-ковым отверстиям относятся: затылочно-атлантное (for. atlanto-occipitale) и пояснично-крестцовое (for. lumbo-sacrale).
Спинной мозг заканчивается, конически заостряясь: у лошадей—на границе 1—2-го крестцового позвонка; у крупного рогатого скота—у передней границы первого; у овец—в конечной части крестца; у свиней—между 1-м и 2-м крестцовыми позвонками; у собак—на границе 6—7-го поясничного позвонка; у кошек—на середине крестца; у верблюдов—в начальной части крестца. На перечисленных уровнях конус спинного мозга переходит в концевую нить, обрывающуюся на уровне первых хвостовых позвонков.
Спинной мозг окружен тремя оболочками: мягкой, паутинной и твердой. Твердая мозговая оболочка одевает и корешки спинномозговых нервов до места выхода их в межпозвоночные отверстия, где она переходит в оболочку нерва.
В спинномозговом канале имеются три пространства:
1) подпаутинная полость (cavum subarachnoidale), располагающаяся между мягкой и паутинной оболочками и характеризующаяся сетчатым строением; она содержит спинномозговую жидкость (ликвор); 2) субдуральная полость (cavum subdurale), находящаяся между твердой и паутинной оболочками; она очень узкая и такжв содержит
•■84
ОБЩАЯ ЧАСТЬ


 спинномозговую жидкость; 3) эпидуральное пространство (spatium epidurale)—между твердой мозговой оболочкой и стенкой позвоночного канала (эндоостом).
спинномозговую жидкость; 3) эпидуральное пространство (spatium epidurale)—между твердой мозговой оболочкой и стенкой позвоночного канала (эндоостом).
Эпидуральное пространство, ввиду рыхлой связи оболочек спинномозговых нервов с эндоостом в межпозвоночных отверстиях, не бывает абсолютно замкнутым, и анестезирующая жидкость может вытекать за пределы его, что иногда плохо отражается на степени обезболивания.
Содержимым эпидурального пространства являются: рыхлая жировая гкань (наибольшее скопление ее имеет место вокруг нервных корешков
| дк |
 и в крестцовом отделе позвоночника), корешки нервов (а в каудальной части— нервы) и сосудистая сеть (рис. 48). У истощенных животных количество жира в эпи-дуральном пространстве резко уменьшается, ив нем остается лишь слизисто-сту-денистая масса.
и в крестцовом отделе позвоночника), корешки нервов (а в каудальной части— нервы) и сосудистая сеть (рис. 48). У истощенных животных количество жира в эпи-дуральном пространстве резко уменьшается, ив нем остается лишь слизисто-сту-денистая масса.
| 6к |
| М |
 Подпаутинное пространство имеет наибольшую высоту в начальном отделе шеи (в области затылка от 1,2 до 1,8 см). В поясничном отделе оно постепенно суживается и на уровне конуса спинного мозга исчезает. Эпидуральное пространство, наоборот, постепенно расширяется в каудаль-ном направлении, достигая максимальной высоты сзади от конуса спинного мозга (например, на уровне начала крестца это пространство у лошади и крупного рогатого скота имеет в высоту 0,8—1 см, а в области крестца—еще большую).
Подпаутинное пространство имеет наибольшую высоту в начальном отделе шеи (в области затылка от 1,2 до 1,8 см). В поясничном отделе оно постепенно суживается и на уровне конуса спинного мозга исчезает. Эпидуральное пространство, наоборот, постепенно расширяется в каудаль-ном направлении, достигая максимальной высоты сзади от конуса спинного мозга (например, на уровне начала крестца это пространство у лошади и крупного рогатого скота имеет в высоту 0,8—1 см, а в области крестца—еще большую).
| Р и с. 48. Поперечный разрез спин-чомозгового канала лошади: f—в каудальном отделе поясницы; II —на уровне 1-го хвостового позвонка. 1 —твердая, 2—паутинная, 3 —мягкая мозговые оболочки: а--эпидуральное, б—субду-ральное, «—с>барахноидальное спинномозговые пространства; дк —дорзальные а вк —вентральные корешки; с—позвоночный венозный синус; м —хвостовые нервы (конский хвост). |
Хотя корешки спинномозговых нервов окружены в эпидуральном пространстве паутинной оболочкой и футляром твердой, тем не менее анестезирующий раствор, введенный в это пространство, относительно быстро диффундирует через обе оболочки и блокирует корешки.
Крестцовая (сакральная) эпидураль-ная анестезия осуществляется путем введения анестезирующего раствора в эпидуральное пространство крестцового отдела позвоночника.
Сакральную анестезию производят двумя способами:
а) впрыскивают малое количество раствора с целью блокады только
одних крестцовых нервов, когда предполагают оперировать на стоячем
животном (задняя, или низкая, сакральная анестезия);
б) инъицируют большое количество раствора, который, проникая
вперед в эпидуральное пространство, блокирует корешки нервов конечно
стей, вызывая их паралич (передняя, или высокая, сакральная анестезия).
Такое разделение сакральной анестезии на два вида имеет практическое значение только у лошадей и коров, у которых многие операции целесообразно выполнять на стоячем животном.
У лошадей и крупного рогатого скота местом укола чаще всего является промежуток между дужками 1-го и 2-го хвостовых позвонков (между крестцом и 1-м хвостовым позвонком этот промежуток иногда отсутствует вслед-
ГЛ. VI. ОБЕЗБОЛИВАНИЕ
 | |||||||
 | |||||||
 | |||||||
 | |||||||
 |
 ствие сращения костей). У крупного рогатого скота иглу вкалывают в углубление между остистыми отростками, которое у коров находится в точке пересечения продольной оси позвоночника с поперечной линией, проведенной через корень хвоста на уровне передних краев седалищных бугров (рис. 49, а). Для обнаружения углубления у лошадей проводят сегментальную линию на уровне тазобедренных суставов, находят по ней остистый отросток 1-го хвостового позвонка, а сзади его—и точку укола (рис. 49,6). У жирной лошади иногда не удается установить направление указанной сегментальной линии; в этом случае у животного приподнимают хвост и находят на спинке его корня кожную поперечную складку, которая пересекает в большинстве случаев промежуток между 1-ми 2-м позвонками. Наконец, сгибая хвост вверх и вниз, по подвижности можно установить место прикрепления его к крестцу; каудально от прикрепления находится углубление, а за ним—остистый отросток 1-го хвостового позвонка, за которым следует второе углубление—место укола.
ствие сращения костей). У крупного рогатого скота иглу вкалывают в углубление между остистыми отростками, которое у коров находится в точке пересечения продольной оси позвоночника с поперечной линией, проведенной через корень хвоста на уровне передних краев седалищных бугров (рис. 49, а). Для обнаружения углубления у лошадей проводят сегментальную линию на уровне тазобедренных суставов, находят по ней остистый отросток 1-го хвостового позвонка, а сзади его—и точку укола (рис. 49,6). У жирной лошади иногда не удается установить направление указанной сегментальной линии; в этом случае у животного приподнимают хвост и находят на спинке его корня кожную поперечную складку, которая пересекает в большинстве случаев промежуток между 1-ми 2-м позвонками. Наконец, сгибая хвост вверх и вниз, по подвижности можно установить место прикрепления его к крестцу; каудально от прикрепления находится углубление, а за ним—остистый отросток 1-го хвостового позвонка, за которым следует второе углубление—место укола.
Иглу вначале продвигают перпендикулярно
к поверхности кожи, а затем, после ее прокола,
направляют несколько вперед под углом 45—60°.
Прободение междужковой связки ощущается как
преодоление тугого препятствия. Конец иглы,
находящийся в позвоночном канале (эпидураль-
ном пространстве), должен легко смещаться в сто-.]
роны до соприкосновения с боковыми костными
стенками канала. Если игла упирается в дно ка
нала, ее нужно извлечь обратно на 0,5 см. Глу
бина укола измеряется у лошадей 3—6 см, у круп
ного рогатого скота 2—4 см. Часто после извле
чения мандрена можно слышать свист, произво
димый насасываемым в эпидуральное простран
ство воздухом. р и с 49. Определение то-
| о. —У крупного рогатого скота; б —у лошади; в —при люмбаль- ной эпидуральной анестезии у собак (по И. И. Магда). |
Перед инъекцией выясняют путем осторож- чек уколов при сакраль
ной аспирации, не находится ли в шприце кровь. ной анестезии:
Обнаружение последней указывает, что игла про
никла в сосуд; ее в таких случаях подтягивают
вверх и смещают в сторону. Истечения ликвора,
как правило, не бывает.
Теплый раствор новокаина 1,5% (у старых животных 2%) концентрации инъицируют медленно, под слабым давлением.
Для определения дозировки у животных измеряют длину крупа (расстояние между крайними выступающими точками моклока и седалищного бугра). Для задней (низкой) сакральной анестезии, при которой одним из условий является предотвращение пареза тазовых конечностей, количество раствора в миллилитрах должно равняться частному от деления длин» крупа у данного животного, выраженной в сантиметрах, на три (в среднем 15—30 мл). Для передней (высокой) сакральной анестезии это количество должно соответствовать (или превышать вдвое) числу сантиметров, укладывающихся в длине крупа (в среднем 50—100 мл).
Практическая ценность высокой сакральной анестезин у крупных животных сомнительна, так как массивные дозы не всегда вызывают ожидаемую степень обезболивания и полный парез тазовых конечностей.
ОБЩАЯ ЧАСТЬ

 Признаки анестезии начинают появляться через несколько минут после инъекции: вначале уменьшается подвижность хвоста, который к 5—15-й минуте становится полностью неподвижным и нечувствительным; расслабляются и раскрываются анус, вульва; у самцов из препуциалыюго мешка выпадает половой член.
Признаки анестезии начинают появляться через несколько минут после инъекции: вначале уменьшается подвижность хвоста, который к 5—15-й минуте становится полностью неподвижным и нечувствительным; расслабляются и раскрываются анус, вульва; у самцов из препуциалыюго мешка выпадает половой член.
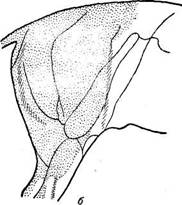
Зона обезболивания бывает непостоянной. При задней сакральной анестезии она распространяется вниз от середины крестца по жолобу между двуглавым и полусухожильным мускулами к области, расположенной впереди седалищных бугров, и далее опускается на задне-внутреннюю поверхность бедра, доходя до задней части вымени (мошонки). Таким образом, промежность с прилегающими к ней участками служит как бы центром зоны обезбо-
|

|


 "' Р и с. 50. Зона обезболивания у лошади:
"' Р и с. 50. Зона обезболивания у лошади:
а—при задней сакральной анестезии; б—при передней сакральной анестезии (по И. И. Магда).
ливания (рис. 50,а). При передней сакральной анестезии зона обезболива-аия увеличивается в краниальном направлении и в сторону тазовых конечностей дистально (рис. 50,6).
Парез конечностей развивается медленно; иногда наблюдается очень быстрое падение животного. В дистальном отделе конечностей чувствительность может сохраняться. Нередко зона обезболивания оказывается асимметричной.
Задняя сакральная анестезия весьма эффективна не только при операциях в области крупа и промежности, но и особенно при неправильных родах, эмбриотомии, удалении последа и овариоэктомии у коров, а также ари применении дармтампонатора и глубоких клизм с целью лечения завалов толстого отдела кишечника, при метеоризме, мочевых коликах и других заболеваниях (И. И. Магда).
У овец и коз доступом для сакральной анестезии также служит место между остистыми отростками 1-го и 2-го хвостовых позвонков; операцию выполняют по той же методике, однако глубина укола не должна превышать I—1,5 см, а доза—3—8 мл 1°6 раствора новокаина.
У собак раствор вводят между 1-м и 2-м хвостовыми позвонками или между крестцом и 1тМ хвостовым позвонком. Во втором случае ориентиром является поперечная линия, проходящая на уровне тазобедренных суставов. Животное фиксируют в боковом положении; измеряют в сантиметрах расстояние от затылочного гребня до корня хвоста; полученное число делят на 10, определяя таким образом количество 1—1,5—2% раствора новокаина в миллилитрах.
ГЛ. VI. ОБЕЗБОЛИВАНИЕ

 После прокола кожи игле придают наклон вперед под углом 45—50°. Зона обезболивания достигает краниально последнего ребра, а иногда распространяется еще дальше вперед.
После прокола кожи игле придают наклон вперед под углом 45—50°. Зона обезболивания достигает краниально последнего ребра, а иногда распространяется еще дальше вперед.
У свиней анестезирующий раствор вводят между 1-м и 2-м хвостовыми позвонками.
Пояснично-крестцовая (люмбо- сакральная) эпидуральная анестезия. Ширина пояснично-крестцового отверстия достигает у лошади 2,5—3 см; у крупного рогатого скота 1,8—2,5 (4) см; у верблюда 2,9—4 см; у свиньи 0,7—2 см; у собаки и кошки 0,4—0,7 см (иногда у собак это отверстие отсутствует).
Место инъекции у лошади а верблюда находится в точке пересечения двух линий: медианной и поперечной, соединяющей внутренние углы подвздошных костей, на ширину пальца сзади от верхушки остистого отростка последнего поясничного позвонка. Иглу продвигают вертикально; на глубине 8—11 см, при прохождении через междужковую связку, она наталкивается на первое характерное сопротивление. После этого игла, оказавшись в эпидуральном пространстве, как бы проваливается в пустоту. 3% раствор новокаина впрыскивают в количестве 20—30 мл.
Обезболивание наступает через 8—30 минут и продолжается от 1 до 3 часов, охватывая обширную область задней части тела и достигая 11-й реберной дуги. Всегда имеет место временный паралич тазовых конечностей.
У крупного рогатого скота место, выбираемое для укола, удалено на ширину двух пальцев кзади от поперечной линии, соединяющей наружные подвздошные бугры, и лежит строго на срединной линии позвоночника. В остальном техника та же, что у лошади.
У овец и коз острие иглы вводят в точке пересечения срединной оси позвоночника и поперечной линии, соединяющей верхушки наружных позвоночных бугров, на глубину до 5 см, ориентируясь на сопротивление междужковой связки. Овцам инъицируюг 3 мл, козам 4 мл 3% раствора новокаина.
Собак и кошек до начала инъекции укладывают на край стола в боковое положение, со слегка согнутым позвоночником. Место укола должно совпадать с точкой пересечения срединной оси позвоночника и поперечной линии, соединяющей верхушки крыльев подвздошной кости (рис. 49, в). В этой точке удается прощупать верхушку остистого отростка и непосредственно сзади от него углубление, которое и соответствует люмбо-сакральному отверстию. В середине этого углубления производят укол перпендикулярно коже на глубину 4—5 см (2—3 см у кошек), ориентируясь на сопротивление междужковой связки. Собакам различной величины инъ-ицируют от 2 до 11 мл 2% раствора новокаина, кошкам 2—3 мл.
Пояснично-крестцовая субарахноидальная анестезия. Места введения при субарахиоидальной анестезии те же, что и при пояснично-крестцовой эпидуральной, кроме собак, у которых пункцию делают между остистыми отростками 6—7-го поясничных позвонков. Иглу медленно продвигают в вертикальном направлении, ориентируясь на сопротивление тканей. После прокола кожи первое характерное сопротивление испытывают, как указывалось выше, при прохождении через междужковую связку. Дальнейшее продвижение иглы должно быть крайне медленным и осторожным, так как острие вскоре достигает твердой мозговой оболочки. Сопротивление ее в большинстве случаев воспринимается отчетливо: часто в момент прокола животное вздрагивает, из иглы вытекает небольшое количество спинномозговой жидкости (не всегда). Дозы и концентрации анестезирующих растворов такие же, как и при пояснично-крестцовой эпидуральной анестезии.
ОБЩАЯ ЧАСТЬ
 Осложнения спинномозговой анестезии. После операции иногда остается парез или искривление хвоста, которое со временем хотя и уменьшается, но полностью исчезает редко (склероз эпидуральной клетчатки и хроническое воспаление нервов). При быстром введении больших количеств анестезирующей жидкости, а также при пользовании холодными растворами во время инъекции или вскоре после нее могут наблюдаться внезапное падение животного, явления опистотонуса, дрожание век, учащенное дыхание (реакция на боли в эпидуральном пространстве). Через несколько минут эти явления прекращаются.
Осложнения спинномозговой анестезии. После операции иногда остается парез или искривление хвоста, которое со временем хотя и уменьшается, но полностью исчезает редко (склероз эпидуральной клетчатки и хроническое воспаление нервов). При быстром введении больших количеств анестезирующей жидкости, а также при пользовании холодными растворами во время инъекции или вскоре после нее могут наблюдаться внезапное падение животного, явления опистотонуса, дрожание век, учащенное дыхание (реакция на боли в эпидуральном пространстве). Через несколько минут эти явления прекращаются.
Осложнения в виде вазомоторного коллапса и угнетения дыхания могут иметь место только после введения больших количеств анестезирующего раствора, когда он достигает середины или начальной части грудных сегментов и блокирует нервы, регулирующие тонус сосудистых стенок и функцию дыхательных мышц. В таких случаях хорошее действие оказывает внутривенное введение адреналина или кофеина в сочетании с искусственным дыханием.
При погрешностях асептики возможны абсцессы и флегмоны, которые могут осложняться параличом зада или сепсисом.
I

 ГЛАВА СЕДЬМАЯ
ГЛАВА СЕДЬМАЯ
ЭЛЕМЕНТЫ ХИРУРГИЧЕСКИХ ОПЕРАЦИЙ
РАЗЪЕДИНЕНИЕ ТКАНЕЙ
Понятие о рациональных разрезах. Огромное большинство хирургических операции распадается на три основных элемента: разъединение тканей, остановку кровотечения и соединение тканей.
Разъединение тканей требуется для получения оперативного доступа, а также в процессе собственно оперативного вмешательства. Осуществляют его двумя способами: острым путем (рассечение) и тупым (расслоение).
Рассечение тканей—основной способ оперирования на коже, слизистых или серозных оболочках, подкожной клетчатке, фасциях и апоневрозах, а также на толстых мышцах. К разъединению тупым путем (расслоению) обычно прибегают при подходе к очагу заболевания через слои плоских мышц или межтканевые щели, а также в процессе оперативного приема при ряде хирургических вмешательств (удаление доброкачественных новообразований, закрытый способ кастрации и др.). Этим способом легче предотвратить случайные повреждения сосудов и нервов, устранить чрезмерное зияние раны и функциональные нарушения в оперируемой области. Особый метод разъединения тканей тупым путем, используемый при некоторых операциях, представляет откручивание или отдавливание специальными инструментами (экразерами, лещетками, жомами и др.).
Рациональные разрезы должны отвечать следующим основным требованиям: а) быть достаточно широкими, удобными для выполнения данной операции; б) не вызывать чрезмерного зияния раны, затрудняющего соединение ее краев швами или замедляющего заживление при оставлении раны открытой (учитывают линии напряжения кожи и подлежащих слоев); в) не нарушать кровоснабжения и иннервации тканей в оперируемой области; г) не травмировать проходящих в зоне разреза крупных сосудов и, особенно, моторных нервов и выводных протоков желез (этим устраняется опасность нарушения функции органов); д) обеспечивать более или менее длительный сток отделяемого (при гнойных операциях).
Учитывая направления линий напряжения кожи, лучшими разрезами на боковых поверхностях туловища и шеи этого вида ткани следует признать вертикальные и близкие к ним косые. Продольные разрезы обычно оказываются рациональными на дорзальной и вентральной поверхностях шеи и туловища, по средней сагиттальной линии и вблизи нее. Принимая во внимание топографию сосудов и нервов, разрезы в области головы ведут так, чтобы не повредить лицевой нерв и проток околоушной железы. В области венчика делают такие разрезы, чтобы не нарушить процесс рогообразо-вания и т. д.
Разъединение апоневрозов и плоских мышц часто осуществляют соответственно ходу мускульных или апоневротических волокон, чем предотвращается значительное зияние раны. Помимо того, важно считаться
ОБЩАЯ ЧАСТЬ

 с топографией сосудов и нервов, питающих данный слой, что имеет особенное значение при разрезе брюшной стенки. В области холки избирают такие разрезы, которые, кроме того, не влекут за собой деформации этого органа, отражающейся на эксплуотации животного. Разрезы стенок полостных органов не должны вызывать сужение их просвета (условие, имеющее очень важное значение для стенки кишки) или повреждать сосуды и нервы, питающие как орган в целом, так и отдельные его участки, чтобы устранить опасность атрофии органа или очаговых некрозов. При рассечении фасций, серозных и слизистых оболочек направление разреза определяют исходя из хода разрезов в смежных, более важных слоях.
с топографией сосудов и нервов, питающих данный слой, что имеет особенное значение при разрезе брюшной стенки. В области холки избирают такие разрезы, которые, кроме того, не влекут за собой деформации этого органа, отражающейся на эксплуотации животного. Разрезы стенок полостных органов не должны вызывать сужение их просвета (условие, имеющее очень важное значение для стенки кишки) или повреждать сосуды и нервы, питающие как орган в целом, так и отдельные его участки, чтобы устранить опасность атрофии органа или очаговых некрозов. При рассечении фасций, серозных и слизистых оболочек направление разреза определяют исходя из хода разрезов в смежных, более важных слоях.
Особое место занимают разрезы, производимые при лечении воспалений на почве анаэробной инфекции. В этих случаях они должны быть широ-

|
|
| Ю |
 Рис. 51. Хирургические ножи:
Рис. 51. Хирургические ножи:
1 —прямой, 2 — Орюшистый, 3 — вогнутый, 4 —остроконечный, 5 — пуговчатый скальпели; " —тенотом; 7 — герниотом; 8 — примой и 9 —Срюшистый резекционные ножи; 10 —ампутационный нож.
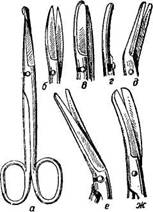
Рис. 52. Хирургические ножницы:
а —прямые пуговчатые; б—прямые остроконечные; в —прямые тупоконечные; г —изогнутые по плоскости; о, е—изогнутые по ребру; ж —пупочные.
кими, зияющими, рассекающими волокна мышц в поперечном направлении и щадящими только сосудисто-нервные пучки.
Таким образом, для каждой оперируемой области, при учете ее анато-мотопографических особенностей и задач оперативного вмешательства, разработаны типичные рациональные разрезы в свете указанных выше требований к ним.
Формы разрезов. Наиболее распространены прямолинейные разрезы. Они технически легко выполнимы и оставляют после себя прямые раны, легко закрываемые швами.
Лоскутные разрезы находят применение при пластических операциях или широком обнажении глубоко лежащих слоев тканей. По форме лоскутные разрезы бывают полукруглые, угловые, Т-, Г-, П-, Н-образные, крестовидные и другие.
При ряде операций весьма удобно веретенообразное иссечение кожи, например при избытке кожи, наличии в оперируемой области ее изъянов (язв, некротических очагов, свищей) или спаек с подлежащими тканями.
Инструментарий. Для рассечения мягких тканей служат различные хирургические ножи и ножницы.
Среди этих ножей (рис. 51) наиболее распространен скальпель. Он состоит из ручки и клинка с режущей частью—лезвием и спинкой; клинок скальпеля в 2— 21/2 раза короче рукоятки. В соответствии с особенностями
Не нашли, что искали? Воспользуйтесь поиском: