
ТОР 5 статей:
Методические подходы к анализу финансового состояния предприятия
Проблема периодизации русской литературы ХХ века. Краткая характеристика второй половины ХХ века
Характеристика шлифовальных кругов и ее маркировка
Служебные части речи. Предлог. Союз. Частицы
КАТЕГОРИИ:
- Археология
- Архитектура
- Астрономия
- Аудит
- Биология
- Ботаника
- Бухгалтерский учёт
- Войное дело
- Генетика
- География
- Геология
- Дизайн
- Искусство
- История
- Кино
- Кулинария
- Культура
- Литература
- Математика
- Медицина
- Металлургия
- Мифология
- Музыка
- Психология
- Религия
- Спорт
- Строительство
- Техника
- Транспорт
- Туризм
- Усадьба
- Физика
- Фотография
- Химия
- Экология
- Электричество
- Электроника
- Энергетика
Пример заполнения соответствующего раздела истории болезни. Данные из предыдущих разделов истории болезни следующие: ребенку 5 месяцев, девочка; показатели при рождении:
Данные из предыдущих разделов истории болезни следующие: ребенку 5 месяцев, девочка; показатели при рождении:
- масса тела 3300 г;
- длина тела — 50 см;
- окружность головы — 35 см;
- окружность грудной клетки — 33 см.
Антропометрические данные
| ^"\Результаты ^^опенки Критерии | Фактические данные | Долженствующие данные | Нарушения* | Коридор центильных таблиц |
| Масса тела | 5500 г | 6950 г | -1450 г (-20,8%) | I |
| Длина тела | 66 см | 66 см | — | IV |
| Окружность головы | 44 см | 42,5 см | + 1,5 см | V |
| Окружность грудной клетки | 40,5 см | 43 см | - 2,5 см | II |
* В случае несоответствия фактической массы тела долженствующей массе тела необходимо указать нарушения не только в граммах, но и в %; возможные погрешности (англ. error) других параметров указываются только в сантиметрах
Индекс Чулицкой = 3x15+18+12-66 = 9 Индекс Эрисмана = 40,5-66:2 =7,5 Заключение:
- дефицит массы тела 20,8% — это признак гипотрофии II степени приобретенного генеза;
- индекс Чулицкой является вторым показателем низкой упитанности ребенка;
- индекс Эрисмана указывает на непропорциональное развитие ребенка в виде уменьшения окружности грудной клетки;
- оценка по центилъным таблицам указывает на среднее (длина тела — IV коридор) резкое диспропорциональное (колебания больше 3 коридоров) развитие малыша.
Гипостатура
Гипостатура — это одинаковое отставание роста и массы тела у детей первого года жизни по сравнению со средними нормативными показателями соответствующего возраста.
Длина тела при гипостатуре меньше нормативных данных на 5-10 см (у старших лиц — на 15-20 см). При этом фактическая масса тела хоть и меньше средних показателей, однако отвечает росту ребенка. Проявлений гипотрофии здесь нет. По центильным таблицам показатели физического развития часто находятся ниже I коридора.
Причиной гипостатуры наиболее часто является недостаточное количество белка и витаминов, начиная с внутриутробного периода и на первом году жизни.
Чаще всего задержка роста развивается в случае:
- продолжительной гипотрофии (больше 6 месяцев);
- продолжительных заболеваний.
Со временем после исчезновения причины заболевания при удовлетворительных условиях и полноценном питании у ребенка быстро восстанавливается внешний вид: цвет кожных покровов, подкожно-жировой пласт, тур-гор тканей. При бывшей гипотрофии постепенно увеличивается масса тела. А длина тела если и повышается, то значительно медленнее. И приобретенное отставание массы и роста ребенка от средних нормативных показателей при пропорциональности между ними является признаком гипостатуры.
Для детей после! года такое состояние называется алименгагжый субнанизм.
Паратрофия
Паратрофия — результат хронического нарушения вскармливания детей первого года жизни, которое характеризуется увеличением массы тела по сравнению с нормативными данными на 10% и больше (рис. 30).
4. Пропедевтика дет. бол. с ух. за детьми
В зависимости от величины превышения ма ссы тела паратрофия бывает:
I степени — 11-20%;
II степени — 21-30%;
III степени — 31% и больше.
По дентальным таблицам этот показатель выходит за пределы VI коридора. В случае предположения паратрофии обязательно нужно сравнить фактическую массу тела с длиной тела ребенка. Если и длина, и масса тела одинаково превышают средние нормативные показатели, т.е. пропорциональные, диагноз паратрофия не ставится.
Причиной паратрофии могут быть экзо- и эндогенные факторы: нерациональное вскармливание ребенка, часто искусственное, конституциональная склонность, нарушения метаболизма (быстрое всасывание и усвоение жиров, углеводов в желудочно-кишечном тракте, повышенная гидролабильность тканей). В ядрах гипоталамуса происходят функциональные нарушения, ведущие к дискоррекции между чувствами аппетита (англ. appetite) и сытости (англ. satiety, repletion), может быть повышение инсулина, соматотропного гормона гипофиза, задержка в организме лишнего количества воды и др.
По классификации паратрофия делится на 2 типа: липоматозный и липоматозно-пастозный.
При первом — липоматозном типе — у ребенка здоровый вид (кожа и слизистые оболочки естественного цвета, тургор тканей, сила мышц удовлетворительные и т.д.), анализы крови нормальные. Малыш если болеет, то редко, а течение заболевания нетяжелое и поддается лечению.
Для липоматозно-пастозного типа паратрофии характерны признаки, которые выявляются уже при внешнем осмотре: бледность и пастозность кожи, бледность слизистых оболочек, что обычно сопровождает анемию. У ребенка увеличена масса тела, однако кожа при этом дряблая (англ. flabby, flaccid), снижен тургор тканей, малыш вялый, малоподвижный. На первом году жизни такие дети часто имеют аллергический диатез, рахит, у них снижен иммунологический статус. Малыши склонны к разным патологиям желудочно-кишечного тракта, при которых быстро теряют значительную массу тела (однако она восстанавливается за короткое время). Не раз дети поступают в больницу с патологией органов дыхания, которая часто сопровождается обструктивным синдромом. В будущем это нередко переходит в астматический бронхит, а затем в бронхиальную астму.
Преобладание массы тела у ребенка после года называется ожирение.
Степени ожирения тоже устанавливаются в зависимости от величины превышения массы тела:
I степени — 10-29%;
II степени — 30-49%; Ш степени — 50-99%;
IV степени — 100% и больше.
Нанизм
Нанизм (карликовость — англ. dwarf, pygmy) — нарушение физического развития, выражающееся отставанием в росте по сравнению со средней нормой для возраста, пола, популяции, расы.
У взрослых лиц белой расы принято считать карликовым рост ниже 130 см у мужчин, ниже 120 см у женщин.
Классификация нанизма основана на выделении двух форм:
- карликовость с пропорциональным телосложением;
- карликовость с непропорциональным телосложением. Этиологией нанизма являются генетические нарушения роста организма
при эндокринных и неэндокринных заболеваниях. В патогенезе нанизма лежат нарушения функции гипофиза, щитовидной железы, обмена веществ.
Основным симптомом карликовости является задержка роста. Другие клинические проявления зависят от заболевания, явившегося причиной развития нанизма. Чаще дети при рождении имеют нормальный рост, отставание развивается в 2-4 года. В дальнейшем грубых нарушений пропорций тела не происходит, однако чаще у взрослых лиц сохраняются детские пропорции (преобладание длины туловища над длиной конечностей). По центильным таблицам показатели массы и длины тела не входят в I коридор, параметры головы и грудной клетки могут находиться на его уровне.
Частые признаки нанизма:
- кожа сухая, морщинистая (англ. wrinkled, puckered), бледная с желтоватым оттенком (вид старого человека);
- детские, мелкие черты лица;
- недостаточное развитие мышц;
- избыточное отложение жира на груди — «ложные» молочные железы;
- низкое артериальное давление;
- бесплодие.
Прогноз для жизни благоприятный. Гигантизм
Гигантизм — это клинический синдром, в основе которого лежит гиперпродукция соматотропиого гормона, что приводит к чрезмерному увеличению роста. Чаще всего возникает при заболеваниях гипофиза.
Развивается гигантизм на протяжении нескольких лет. Увеличение роста проявляется в препубертатном и пубертатном периодах. Дети при этом жалуются на ухудшение общего состояния, головную боль, слабость, быструю утомляемость, боль в конечностях. Постепенно уменьшается сила мышц.
Физическое развитие ребенка при гигантизме диспропорциональное: показатель роста выходит за пределы VI коридора центильных таблиц, массы тела — находится в области V-VI коридоров, а другие параметры — на уровне «средних величин».
НЕРВНО-ПСИХИЧЕСКОЕ РАЗВИТИЕ РЕБЕНКА
К моменту рождения ребенка его нервная система по сравнению с другими органами и системами наименее развита и дифференцирована. В то же время именно к этой системе предъявлены самые большие требования. Нервная система обеспечивает приспособление организма к условиям окружающей среды, она регулирует жизненно важные функции внутренних органов и обеспечивает их согласованную деятельность.
АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ
Закладка нервной системы происходит очень рано — на первой неделе внутриутробного развития. На 5-6 неделях начинают образовываться головной и спинной мозг. Наиболее интенсивное деление нервных клеток приходится на период от 10 до 18 недели, что является критическим периодом формирования центральной нервной системы. При отсутствии повреждающего фактора во время беременности и нормальных родах ребенок рождается со здоровой нервной системой.
Если при вынашивании на плод повлияли патологические факторы, то поврежденный мозг хуже переносит даже нормальные роды (антенатальное повреждение). Кроме того, возможно травмирование мозговой ткани при осложненных родах (интранатальное повреждениеV Тяжелые воспалительные заболевания (сепсис, менингит, энцефалит и т.п.), травма черепа, неполноценное питание могут привести к постнатальным повреждениям.
Главные антенатальные факторы риска:
- разнообразные хронические заболевания матери (анемия, гипертоническая болезнь, хронический гломерулонефрит, пороки сердца, сахарный диабет, токсоплазмоз, ревматическая лихорадка и др.); острые инфекционные заболевания матери во время беременности, а также прием на фоне этого медицинских препаратов:
- внутриутробное инфицирование плода:
- генетические дефекты (у умственно отсталых родителей вероятность рождения аналогично неполноценных детей в 2 раза выше, чем среди здоровой популяции);
- алкоголь, курение родителей:
- профессиональные вредности (тяжелый физический труд, вибрация);
- экзогенные тератогенные факторы (повышенный радиационный фон, химические вещества и др.);
- признаки отягощенного акушерского анамнеза (рождение первого ребенка до 16-18 или после 30 лет, интервал между родами меньше 2 лет, угроза прерывания беременности, стрессовые состояния);
- переношенная беременность, многоплодие, гипотрофия новорожденного.
К рождению головной мозг по своим размерам является наиболее развитым органом. Однако, хотя имеются все структуры и извилины, функциональные возможности его снижены. У новорожденного масса мозга составляет 1/8-1/9 массы тела, до конца первого года она увеличивается в 2 раза и равна 1/11-1/12 массы тела, в 5 лет — 1/13-1/14, в 18-20 лет — 1/40 массы тела. Таким образом, чем меньше ребенок, тем масса головного мозга больше относительно массы тела.
Для мозговой ткани ребенка характерна значительная васкуляризация, особенно серого вещества. Одновременно отток крови из мозговой ткани слабый. Поэтому в нем чаще накапливаются токсичные вещества.
Нервная клетка требует кислорода в 22 раза больше, чем любая соматическая клетка. Поэтому при многих заболеваниях она легко впадает в кислородное голодание, что проявляется гипоксической энцефалопатией.
Мозговая ткань более богата белковыми веществами. А так как 1 г белка удерживает 17 г воды, то это способствует частому развитию отека головного мозга. С возрастом количество белка снижается с 46% до 27%. К полутора годам уменьшается количество воды в мозговой ткани и равно показателям у старших лиц.
Количество спинномозговой жидкости у малыша меньше по сравнению со взрослым человеком и постепенно увеличивается от 30-40 мл у новорожденного до 40-60 мл в 12 месяцев, а в дальнейшем — до 150 мл (как у взрослых).
Анатомическое строение головного мозга у ребенка, состоящее из пяти частей, аналогично строению взрослого человека. Наиболее незрелая у новорожденного кора головного мозга. Она обеспечивает формирование высшей нервной деятельности и созревает позже всех отделов — к 5-6 годам.
Главная клетка нервной системы — нейроцит. У взрослого человека таких клеток 16 млрд. Однако к рождению количество зрелых нейроцитов, которые потом войдут в состав коры головного мозга, составляет только 25% от общего имеющегося количества диффузно рассеянных клеток. К 6 месяцам их уже 66%, к годовалому возрасту — 90-95%, к полутора годам все 100% нейроцитов аналогичны нейроцитам взрослого человека. Отсюда вывод: если какой-то патологический фактор повредит клетки головного мозга, то компенсация их возможна лишь до 18 месяцев, т.е. заболевание должно быть распознано до полутора лет, так как позже лечение будет неэффективным.
Кроме количественных особенностей зрелых клеток, не менее важную роль играет гистологическая незрелость нервных клеток к рождению ребенка: по форме они овальные, с одним аксоном, в ядрах есть зернистость, нет дендритов. Последующая дифференциация заключается в вытягивании их в длину, удлинении аксонов, ответвлении дендритов. Далее наступает миелинизация и образование синапсов (связь между отростками нервных клеток). Начинается дифференциация еще внутриутробно, заканчивается к 6-7 годам.
На процесс нормального образования нервных клеток влияют:
- питание (оно должно быть рациональным по объему и составу);
- импритинг — от первого впечатления, которое возникает у ребенка сразу после рождения, формируется характер его реагирования на факторы внешней среды. Это влияет на всю дальнейшую жизнь и деятельность организма. Как Вы знаете, в настоящее время уже в родильном зале малыша укладывают на живот матери, прикладывают к ее груди. Долгое время он находится на естественном вскармливании. Все это является импульсом для хорошего развития нервной системы, нормального взаимоотношения между ребенком и матерью;
- воспитание ребенка, родственные связи, полноценность семьи и моральный климат в ней.
ОЦЕНКА НЕРВНО-ПСИХИЧЕСКОГО РАЗВИТИЯ
При характеристике нервной системы в педиатрии используются два определения-синонима: нервно-психическое развитие (НПР) и психомоторное развитие (ПМР).
Критериями опенки НПР являются:
- моторика;
- статика;
- условно-рефлекторная деятельность (1 сигнальная система);
- речь (2 сигнальная система);
- высшая нервная деятельность.
Моторика (движение') — это целенаправленная, манипулятивная деятельность ребенка.
Для здорового новорожденного в спокойном состоянии характерным является так называемый физиологический мышечный гипертонус и на фоне этого сгибательная поза. Мышечный гипертонус симметрично выражен во всех положениях: на животе, спине, в положениях бокового и вертикального подвешивания. Руки согнуты во всех суставах, приведены и прижаты к грудной клетке. Кисти согнуты в кулак, большие пальцы приведены к ладони. Ноги также согнуты во всех суставах и слегка отведены в бедрах, в стопах преобладает тыльное сгибание (рис. 31). Даже во время сна мышцы не расслабляются.
Движения новорожденного ограниченые, хаотичные (англ. chaos), беспорядочные (англ. disorderly), атетозоподобные=дрожащие (англ. trempling). Тремор и физиологический мышечный гипертонус постепенно угасают прл еле первого месяца жизни.
Рис. 31. Новорожденный 10 дней
В дальнейшем показатели моторики у здорового ребенка развиваются в следующем порядке:
1) сначала координированным становится движение мышц глаз (на 2-3 неделе), когда ребенок фиксирует свой взгляд на ярком предмете;
2) поворот головы вслед за игрушкой указывает на развитие шейных мыши:
3) мануальная деятельность рук развивается на 4 месяце жизни: ребенок приближает верхние конечности к глазам и рассматривает их, потирает пеленку, подушку. Движения становятся целенаправленными: малыш берет игрушку руками (на втором полугодии может сам взять бутылочку с молоком и выпить его и т.д.);
4) на 4-5 месяце развивается координация движения мышц спины, что проявляется вначале переворачиванием со спины на живот, а на 5-6 месяце — с живота на спину;
5) когда к концу первого года жизни ребенок сам идет за интересным предметом в другой угол комнаты, то признаком моторики является не просто процесс ходьбы, а координированное целенаправленное движение всех мышц в необходимом направлении.
За постепенным своевременным развитием моторики у человека можно проследить, наблюдая совершенствование движений пальцев от первого хватания карандаша ребенком первого года до манипуляций у взрослых лиц — рисование, игра на скрипке и пианино, лепка, вязание и тд.
Статика — это фиксация и удерживание определенных частей туловища в необходимом положении.
Первый признак статики — удерживание головы — появляется на втором-третьем месяце жизни, в 3 месяца ребенок должен хорошо держать голову в вертикальном положении.
Второй признак — малыш сидит — развит в 6-7 месяцев. Кроме того, на 6-м месяце малыш начинает ползать (англ. creep, crawl), на 7-м — ползает хорошо.
Третий признак — ребенок стоит — в 9-10 месяцев.
Четвертый признак — малыш ходит — к концу первого года жизни.
Постепенное развитие признаков моторики и статики в течение 1-2 года жизни — см. рис. 31 и 31.1.
Условно-рефлекторная деятельность — это адекватная реакция ребенка на раздражающие факторы окружающей среды и собственные потребности. Главным рефлексом у новорожденного является пищевая доминанта. Подошло время кормления, ребенок проголодался и он плачет — это хорошо. Пососал материнскую грудь, поел — успокоился, уснул.
К концу первого месяца через несколько минут после начала кормления наступает небольшая пауза — ребенок внимательно рассматривает лицо матери, ощупывает грудь. На втором месяце формируется улыбка, на третьем — радостное движение конечностей при виде матери. Все это указывает на формирование условных рефлексов на внешние раздражители.
При оценке ПМР нужно помнить, что признаки динамичны по времени. т.е. в каждом возрасте каждый критерий проявляется по-разному.
Например.
1. Если 5-месячному ребенку показать яркую игрушку, то он прекращает движения, широко открывает глаза, рот — это так называемое оральное внимание. При такой же ситуации на 8 месяце жизни ребенок должен не открыть рот, а потянуться за игрушкой руками. Наличие орального внимания у ребенка к концу первого года жизни указывает на задержку НПР.
2. Приближение незнакомого человека, матери, отца к ребенку 4-5 месяцев вызывает у него комплекс оживления: радостное торжествование на лице (англ. exultant air), выраженная улыбка, малыш перебирает ручками, ножками. На 8-9 месяце жизни ребенок при появлении матери должен тянуться к ней руками, а на чужого человека у малыша возникает реакция страха и негативизма.
К признакам условно-рефлекторной деятельности относятся слуховое и зрительное сосредоточения. На втором месяце жизни эти признаки проверяет невропатолог:
1) для оценки слуха врач хлопает руками на расстоянии 30-40 см сбоку от ушей лежащего на пеленальном столе ребенка, можно хлопать по самому столу — при этом здоровый ребенок должен моргнуть (англ. blink) веками:
2) для выяснения зрения врач проводит ярким предметом на высоте 30 см над глазами лежащего малыша с одной стороны на другую — при развитом зрении глаза ребенка должны следить за движением предмета.
Рис. 31.1. Постепенное развитие моторики и статики в течение 1-2 года жизни
До конца первого года возникает сенсорная речь: понимание малышом отдельных слов, которые звучат со стороны. Это обнаруживается поворотом головы, потягиванием ручек и т.д.
1 год
1,5 года
2 года
Продолжение рис. 31.1.
Речь появляется у ребенка на 4-6 неделе, когда он начинает аукать. Произношение первых звуков называется гуление (а, гу-у, э-э-э и т.д. — гул голосов англ. hum, buzz).
В 6 месяцев ребенок произносит отдельные слоги (ба-ба-ба, ма-ма-ма и др.), не понимая их смысла, что называется лепет (англ. baby-talk, babble, prattle).
К концу первого года жизни в лексиконе малыша уже 8-12 слов, смысл которых он понимает (дай, на, папа, мама и др.). Среди них имеются звукоподражатели (ам-ам — кушать, ав-ав — собачка, тик-так — часы и т.п.).
В 2 года запас слов доходит до 300, появляются краткие предложения.
Постепенное помесячное развитие нервно-психического состояния в грудном возрасте в объединенном виде поданы в таблице — см. «Приложение №3».
Высшая нервная деятельность. Этот критерий развивается на основании становления нервной системы, формирования всех предыдущих критериев, воспитания и развития ребенка. Он является признаком созревания умственной способности и интеллекта человека. Окончательный вывод о состоянии высшей нервной деятельности можно сделать в 5-6 лет.
Кроме рассмотренных критериев НПР, для оценки состояния нервной системы врач-педиатр выясняет v новорожденного и ребенка грудного возраста выраженность филогенетически закрепленных безусловных рефлексов. Все безусловные рефлексы в зависимости от времени их существования и развития разделены на 3 группы: стойкие, транзиторные и установочные.
Рассмотрим основные безусловные рефлексы.
СТОЙКИЕ РЕФЛЕКСЫ существуют на протяжении всей жизни. Основные из них:
- глотательный;
- сухожильные рефлексы конечностей (один из примеров — удар по сухожилию четырехглавой мышцы бедра ниже коленной чашечки вызывает разгибание ноги в коленном суставе);
- роговичный (легкое прикосновение мягкой бумагой или ваткой к роговице глаза вызывает смыкание век; называется еще корнеальный рефлекс);
- конъюнктивальный (похож на роговичный; вызывается таким же методом, но с конъюнктивы);
- надбровный (постукивание по внутреннему краю надбровной дуга вызывает смыкание век; называется еще орбикулопальпебральный рефлекс).
ТРАНЗИТОРНЫЕ РЕФЛЕКСЫ — существуют после рождения, однако постепенно исчезают в определенном возрасте. К ним относятся:
- оральные=стволовые рефлексы (дуга замыкается в продолговатом мозге);
- спинальные рефлексы (дуга замыкается на уровне спинного мозга);
- миелоэнцефальные позотонические рефлексы (регулируются центрами продолговатого и среднего мозга).
К основным оральным рефлексам относятся:
- сосательный рефлекс (10-12 мес, у детей южных стран планеты — 1,5-2 года — здесь и далее в скобках после названия рефлекса указана продолжительность его существования);
- поисковый (англ. look) рефлекс=Куссмауля (немецкий терапевт ХГХ века) (3-4 мес.) — при поглаживании кожи в области угла рта (к губам не прикасаться!) ребенок поворачивает голову в сторону раздражителя (рис. 32 А);
- хоботковый рефлекс (2-3 мес.) — при нежном поколачивании (англ. beat) пальцем по губам ребенка он вытягивает их вперед в виде хоботка (англ. trunk) — рис. 32 Б;
- ладонно-рото-головной рефлекс=Бабкина (отечественный педиатр XX века) (2-3 мес.) — при надавливании большими пальцами на ладони ребенка малыш открывает рот и наклоняет голову вперед к груди (рис. 33).
К основным спинальным рефлексам относятся:
- защитный рефлекс (2 мес.) — если положить новорожденного на живот, то он рефлекторно поворачивает голову в сторону (рис. 34);
- рефлекс опоры (2 мес.) — врач удерживает ребенка в подмышечной области со спины и одновременно поддерживает голову. Ребенок при этом сгибает ноги в коленных и тазобедренных суставах. Если малыша опустить вниз так, чтобы он притрагивался стопами к столу, ребенок плотно упирается ножками (рис. 35);
Рис 32. Поисковый (А) и хоботковый (Б) рефлексы

Рис. 33. Рефлекс Бабкина Рис. 34. Защитный рефлекс
- рефлекс автоматической походки (2 мес.) — если в состоянии рефлекса опоры туловище ребенка немного наклонить вперед, он делает шаги вперед (рис. 36);
- хватательный рефлекс Робинсона (канадский педиатр) (3 мес.) — рефлекс заключается в том, что малыш плотно удерживает пальцы вра-
Рис. 35. Рефлекс опоры
Рис. 36. Рефлекс автоматической походки
ча, вложенные в его ладони; иногда при этом ребенка можно поднять (рис 37);
- рефлекс Моро (немецкий педиатр XX века) (4 мес). Существует несколько способов его установления, при которых реакция ребенка одинаковая:
• при ударе двумя руками по поверхности, на которой находится ребенок (на расстоянии 15-20 см от головы), он вначале широко разводит руки в стороны и разгибает пальцы (рис. 38А) — первая фаза рефлекса Моро, а затем возвращает руки в прежнее положение (рис. 38Б) — вторая фаза рефлекса Моро;
• удерживая ребенка на руках, резко опустить его вниз на 15-20 см (возникает I фаза), в дальнейшем поднять в прежнее положение (возникает II фаза);
• относительно быстро разогнуть ребенку нижние конечности;
• это может быть продолжением хватательного рефлекса — несколько подтянуть ребенка за пальцы (не поднимая над столом) и тут же отпустить их; после этого возникают одна за другой 2 фазы рефлекса Моро;
• похлопать по бедру;
• похлопать по ягодице;
Рис. 37. Хватательный рефлекс
Рис. 38. Рефлекс Моро. Обозначения в тексте
Рис. 39. Методика рефлекса Кернига

Рис. 40. Рефлекс Бауэра
- рефлекс Кернига (отечественный терапевт XIX-XX века) (4 мес). Внимание! Рефлекс является показателем состояния мозговых оболочек, корешков спинного мозга, пирамидной системы.
Если согнуть ногу ребенка в коленном и тазобедренном суставах (в лежачем положении), то потом разогнуть ее в коленном суставе невозможно (рис. 39);
- рефлекс ползания=Бауэра (4 мес.) — если положить ребенка на живот, то он старается поднять голову и выполнить одновременно ползающие движения; а если плотно прижать руку к стопе ребенка, то он активно от нее отталкивается (рис. 40);
Рис. 41. Рефлекс Бабинского

Рис. 42. Методика ре флекса Таланта
- рефлекс Бабинского (поляк по происхождению, французский врач XIX-XX века) =подошвенный (англ. sole) рефлекс (4-6 мес, иногда до 1-2 лет). Внимание! Рефлекс является показателем состояния пирамидное системы.
При поц гоапывании (англ. scratch) подошвы по наружному краю стопы от пятки к пальцам происходит медленное тыльное разгибание большого пальца ноги и в меньшей степени других пальцев (рис. 41). Реакция II-V пальцев может быть другой — они могут расправляться веером /англ. fan/, или оставаться неподвижными, или незначительно согнуться;
- рефлекс Галанта (отечественный невропатолог XIX века) (3-4 мес.) — если ребенка положить на бок и первым и вторым пальцами провести по паравертебральным линиям сверху вниз (от шеи к ягодицам — рис. 42),
Рис. 43. Методика рефлекса Переса
то это вызывает дугообразное изменение туловища в сторону раздражителя;
- рефлекс Переса (испанский врач XIX-XX века) (3-4 мес). Внимание! Рефлекс вызывает боль. Если ребенка положить на живот и, несколько надавливая, провести указательным пальцем от копчика до шеи по остистым отросткам позвоночника (рис. 43), то это вызовет у ребенка:
• кратковременное апноэ (остановку дыхания), а в дальнейшем резкий крик;
• поднятие головы и таза (форма лордоза);
• изгибание конечностей;
• гипертонус мышц;
• иногда — дефекацию и мочеиспускание.
К основным миелоэнцефальным позотоническим рефлексам относятся:
- симметричный шейный тонический рефлекс (СШТР) (до 2 мес.) — если малышу в лежачем положении голову пассивно согнуть, то верхние конечности согнутся, а нижние — вытянутся вдоль (возникает соответственно гипертонус сгибателей и разгибателей — рис. 44); при разгибании головы возникнут противоположные изменения;
- асимметричный шейный тонический рефлекс (АШТР) (до 2-3 мес.) — если ребенку в лежачем положении повернуть голову в одну сторону так, что подбородок прикоснется плеча, то в той же стороне снижается тонус конечностей и может возникнуть их кратковременное вытягивание, а на противоположной стороне конечности согнутся, так как тонус их повышается (рис. 45).
Рис. 44. СШТР

Рис. 45. АШТР
К основным УСТАНОВОЧНЫМ РЕФЛЕКСАМ, которых нет сразу после рождения, а формируются они в определенном возрасте, относятся:
- верхний рефлекс Ландау (современный немецкий педиатр) (появляется в 4 мес.) — находясь на животе, ребенок поднимает голову, верхнюю часть туловища и, опираясь руками, удерживается в таком положении (рис. 46);
- нижний рефлекс Ландау (появляется в 5-6 мес.) — находясь на животе, ребенок разгибает и поднимает ноги (рис. 46).
При оценке результатов исследования безусловных рефлексов нужно учесть:
- их наличие или отсутствие;
Рис. 46. Верхний и нижний рефлексы Ландау
- при наличии — симметричность;
- время появления и исчезновения;
- соответствие выраженности рефлекса возрасту ребенка.
Вывод. Прн нормальном нервно-психическом развитии ребенка безусловные рефлексы должны своевременно возникнуть и своевременно исчезнуть. Трактовка (англ. interpretation) нарушений развития:
1) отсутствие рефлексов в необходимом возрасте является признаком задержки нервно-психического развития;
2) рефлексы считаются патологическими, если они имеют место у ребенка в том возрасте, в котором должны отсутствовать.
Общие правила определения НПР:
- в теплом помещении;
- через час после кормления и не на голодный желудок;
- вначале выясняется состояние всех пяти признаков;
- после этого оценка безусловных рефлексов начинается с позы ребенка на спине, затем на животе, в последнюю очередь — в вертикальном положении, а также те, которые вызывают боль (!!!).
Для точной оценки своевременности становления НПР в зависимости от возраста ребенка условно выделено 6 этапов:
| 1этап | - | 0-1 месяц; |
| II этап | - | 1-3 месяца; |
| III этап | - | 3-6 месяцев; |
| ГУ* этап | - | 6-9 месяцев; |
| Уэтап | - | 9-12 месяцев; |
| VI этап | - | 1-3 года. |
Поэтому после оценки выраженности всех 5 критериев, проявления безусловных рефлексов необходимо сопоставить полученные данные с возрастом ребенка.
В норме показатели НПР должны соответствовать указанному возрастному этапу его становления. Иногда при развитии этих критериев порядок их становления может быть несколько нарушен: один из них пойдет на 1 этап вперед, другой — на 1 этап отстает. Длительное заболевание и недостаточное воспитание могут привести к допустимому отставанию всех показателей только на 1 этап. Но ие более. Такая задержка становления нервной системы считается функциональной.
Отставание НПР на 2 и более этапов указывает на патологическую задержку развития и в таком случае ставится диагноз: энцефалопатия.
При нормальном развитии ребенка к 2 годам все критерии должны прийти к финишу. Если это не наступает, то после двух лет ставится конкретный диагноз: олигофрения, гидроцефалия, эпилепсия и т.п.
Примеры.
1. Ребенок 7 месяцев — по возрасту соответствует ГУ этапу нервно-психического развития:
- он активно взял руками новую игрушку (моторикаразвита удовлетворительно, ГУ этап);
- хорошо держит голову, однако сидит плохо (статика соответствует IIIэтапу);
- малыш рассматривает игрушку внимательно со всех сторон, на лице выражена заинтересованность (условные рефлексы — ГУ этап);
- лепечет «ма-ма-ма» (речь — IVэтап);
- выражен рефлекс Бабинского.
Из анамнеза установлено, что ребенок недавно переболел осложненной формой пневмонии.
Вывод: из критериев НПР три соответствуют норме, статика отстает на 1 этап. Это считается допустимым, тем более что ребенок недавно болел. Таким образом, НПР у малыша удовлетворительное.
2. Ребенок 10 месяцев — по возрасту соответствует V этапу НПР:
- в ответ на приближение врача он широко открыл рот, глаза и замер — оральное внимание (условно-рефлекторная деятельность соответствует III этапу);
- предложенную игрушку малыш дрожащими руками взять не смог — моторика находится на II этапе;
- ребенок не разговаривает — речь соответствует I этапу;
- малыш плохо держит голову, не сидит — статика находится на IIэтапе;
- у ребенка слабо выражен рефлекс Кернига, рефлексы Ландау отсутствуют.
Вывод: все показатели НПР отстают от нормативных возрастных признаков на 2-3 этапа, что указывает на выраженную энцефалопатию.
СЕМИОТИКА НАРУШЕНИЙ
Энцефалопатия. Стигмы
Стигмы — это мелкие аномалии развития, устанавливаемые при внешнем осмотре ребенка.
К наиболее частым стигмам относятся:
- надвисание затылочной кости черепа (рис. 50);
- микрогнатия («стертый» подбородок), иногда называется «птичье лицо» — рис. 47;
- макрогнатия (подбородок значительно выступает вперед);
- раздвоение подбородка;
- низко (рис. 47) или асимметрично расположенные уши;
- приращение мочек ушей;
- деформация ушного завитка (рис. 47);
- низкий рост волос на лбу, на шее;
- эпикантус (вниз свисающая складка кожи полулунной формы прикрывает внутренний угол глаз) — рис. 48 Г;
- птоз (вниз опущенные веки);
- короткая, длинная шея, кривошея;
- значительное количество складок кожи на шее (рис. 47)
- низкое расположение пупка (рис. 47);
- выпячивание пупка (рис. 47);
- полидактилия (больше 5 пальцев) — рис. 48 А, Б;
- брахидактилия (короткие пальцы) — рис. 49 (правая рука);
- арахнодактилия (длинные пальцы) — рис. 49 (левая рука);
- синдактилия (сросшиеся пальцы) — рис. 49;
- аналогичные стигмы на стопах;
- «сандалевидные» (англ. sandals) форма стопы — большое растояние между I и II пальцами;
- наслаивание пальцев один на другой;
- камптодактилия (искривление внутрь третьей фаланги пятого пальца) — рис. 48 В, 49.
Следует отметить, что нередко стигмы встречаются у здоровых лиц. В норме их может быть не более 5. Большое количество стигм требует глубокого обследования, т.к. в таких случаях существует большая вероятность аномалий внутренних органов. Наличие стигм у ребенка оценивается как патология только в совокупности с другими патологическими признаками (рис. 47 — правая рука на 8-9 см меньше левой, правая нога — на 7-8 см больше левой; далее определено — трехкамерное сердце, 7 селезенок, размещенных в брюшной полости и грудной клетке).

Гидроцефалия
Гидроцефалия — заболевание, в основе которого лежит увеличение ликвор-содержащих пространств головного мозга и повышение давления спинномозговой жидкости. Гидроцефалия бывает:
а) по времени возникновения — врожденная и приобретенная;
б) по течению — острая и хроническая:
в) по локализации — внешняя (накопление церебро-спинальной жидкости преимущественно в субарахноидальных пространствах), внутренняя (преобладающее количество жидкости в желудочках головного мозга) и общая (внешняя и внутренняя).
При врожденной гидроцефалии при рождении размеры черепа нормальные или слегка увеличенные. Заметное их увеличение и прочие признаки развиваются с первых недель жизни (рис. 51):
- голова приобретает форму шара;
- расходятся черепные швы;
- увеличиваются размеры большого родничка, отмечается его выпячивание (англ. protrude), напряжение; родничок очень долго остается открытым и закрывается при благоприятном прогнозе на протяжении нескольких лет;
- а также увеличиваются размеры и происходит выпячивание малых родничков;
- истощение кожи на голове;
- четко видны вены;
- большой нависающий лоб;
- оттопыренные уши;
- запавшие, полуприкрытые глаза.
Внимание! Патогномоничным считается такой признак, который встречается при каком-то одном, иногда двух-трех заболеваниях. Если этот признак выявлен при осмотре больного, то сразу становится ясным, какая патология имеется у ребенка. Так вот, патогномоничным для гидроцефалии является симптом «заходящего солнца» (англ. sun set sign) — видна часть белой склеры между роговицей и верхним веком (рис. 52). Симптом является п. «п.. ^ ' Рис. 51. Гидроцефалия. Гипотрофия


Рис. 52. Симптом «заходящего солнца»
Рис. 53. Микроцефалия
проявлением внутричерепного повышения давления. Существует другое название — «симптом глазных белков». Симптом можно определить, если перевести ребенка из горизонтального положения в вертикальное. Периодическое появление такой белой полосы при движениях головы называется «симптом Грефе» (немецкий офтальмолог XIX в.).
Постепенно у ребенка возникают задержка физического развития, отставание НПР, умственная неполноценность.
Прогноз (англ. prognosis) для жизни может быть неблагоприятным.
Микроцефалия
Микроцефалия — уменьшение размеров церебрального черепа (рис. 53). Ребенок рождается с такой головой, что лицевая часть черепа больше мозговой. Роднички и швы между костями часто закрыты. В дальнейшем лицевой череп все больше преобладает над мозговым, голова сужается кверху. Узкий и низкий лоб, низко расположены больших размеров уши. Чаше всего умственная неполноценность.
В очень редких случаях микроцефалия может быть приобретенного характера, когда она развивается после рождения в первые месяцы жизни.
Синдром Дауна
Синдром Дауна (английский врач XIX века) =«монгалоидная идиотия» — это одна из форм олигофрении, в основе которой лежит трисомия 21 пары хромосом (у больного в целом 47 хромосом). Этиология остается неизвестной. Основными признаками синдрома Дауна являются:
Рис. 54. Синдром Дауна
1) задержка нервно-психического развития:
- уже в раннем неонатальном периоде выражен гипотонус мышц, который долго сохраняется; иногда ребенок может запрокинуть нижнюю конечность за затылок; нередко нарушения координации движений остаются на всю жизнь;
- показатели статики развиваются на 2-3 годах жизни, иногда такие дети начинают ходить в 5 лет и позже;
- поздно появляется речь (в 3-5 лет ребенок может произносить единичные слова), часто выражены дефекты речи;
- значительное умственное и психическое недоразвитие, вплоть до олигофрении:
2) патогномоничные внешние признаки (рис. 54):
- косой разрез глаз — «монголоидный»;
- широкая плоская переносица;
- макроглоссия — больших размеров язык, часто высунут из полуоткрытого рта;
- короткая шея;
- короткие стопы и кисти — брахидактилия: на ладони часто имеется четкая поперечная складка («обезьянья борозда» — рис. 54.1);
- «сандалевидная» (англ. sandals) форма стопы;
3) нарушения внутренних систем:
- недоразвитие головного мозга, нарушение дифференциации нервных клеток и миелинизации нервных волокон;
- уменьшение размеров внутренних органов и их пороки (в 25% случаев имеются врожденные пороки сердца — англ. heart disease).
Прогноз: в настоящее время заболевание неизлечимо.
Рис. 54.1. «Обезьянья борозда»
Детский церебральный паралич
Детский церебральный паралич ШИП) — это широкое понятие, в состав которого входит группа непрогрессирующих неврологических расстройств, генезом которых является нарушение формирования головного мозга в ранние периоды его развития. Изменения центральной нервной системы (недоразвитие структур мозга и их деструкция) разнообразны по локализации, характеру и степени тяжести.
Степень нарушений и частота ДЦП зависят в первую очередь от того, когда тератогенные факторы патологически повлияли на формирование головного мозга. Наиболее часто (более 50%) паралич возникает при действии экзо- и эндогенных факторов в антенатальном этапе. Нередко (~40%) нарушения вызывают родовая травма и асфиксия плода в интранатальном периоде. Тяжелые по течению или длительные инфекционные заболевания, черепномозговая травма могут быть причиной ДЦП в постнатальном периоде (меньше 10%, по некоторым данным — не более 3%).
ДЦП проявляется такими клиническими признаками:
1) главный из них — нарушение движения — неспособность поддерживать нормальную позу и выполнять необходимые произвольные движения;
2) часто могут быть:
- нарушение психики;
- недоразвитие речи;
- нарушения зрения, слуха и чувствительности;
- судорожный синдром.
Основоположником изучения ДЦП является английский хирург-ортопед ХГХ века Литтл. Как указано выше, вариантов нарушения нервной системы много, и в зависимости от преобладающего характера двигательных расстройств выделяются разные формы ДЦП. На протяжении последнего столетия предложено несколько классификаций ДЦП, которые в различных вариантах используются в разных странах.
Наиболее частой формой детского церебрального паралича является так называемая спастическая диплегия (=болезнь Липла) (от греч. di — дважды, plcgc — удар, spasticos — судорожный). Основное клиническое проявление болезни — это нарушение движения как верхних, так и нижних конечностей (т.е. тетрапарез). При этом преобладает поражение ног. Степень нарушений и клинические проявления бывают разные в зависимости от активности процесса. Кроме того, внешнее проявление их зависит от возраста ребенка.
При легкой Форме симптоматика проявится в конце первого полугодия жизни, когда в деятельность ребенка включаются мышцы нижних конечностей и тазового пояса.
При тяжелой форме признаки проявляются с первого месяца.
Основная неврологическая симптоматика характеризуется несвоевременным развитием признаков нервной системы, задержкой их исчезновения. Вспомните! Для нормального развития ребенка «каждому признаку нервной системы — свое время».
Основные клинические проявления:
- развивается гипертонус мышц, который при тяжелой форме отмечается уже в неонатальном периоде. Вспомните! В норме в первые месяцы жизни гипертонус сгибателей и физиологическая мышечная гипертония постепенно уменьшаются. При ДЦП эти признаки могут не просто сохраняться, а даже становиться более выраженными. Преобладает тонус в сгибательных мышцах рук. разгибательных и приводящих мышцах ног (рис. 55 А). Длительный гипертонус кистей рук приводит к задержке развития манипулятивной деятельности. Это может сохраниться длительное время — ребенок позже нормы сможет сам кушать, застегивать пуговицы, рисовать, писать и т.п. Иногда на протяжении всей жизни он так и не сможет этого сделать;
- не происходит своевременное угасание безусловных рефлексов — хватательного, Моро, опоры и др. Одним из ранних проявлений спастической диплегии является наличие у ребенка в 3 месяца автоматической походки с перекрестом ног (рис. 55 Б). Однако следует отметить, что иногда у больного ребенка в связи с мышечным гипертонусом рефлексы определить невозможно;
- характерным признаком является поза ребенка, которая по-разному выражена в разном возрасте. Так, ребенок может сидеть намного позже нормальных 6 месяцев. При этом туловище у него согнуто, голова наклонена вперед, а для удержания в такой позе он опирается руками (что тоже значительно задерживает развитие манипулятивной деятельности и часто не соответствует нормативному возрастному уровню) — рис. 55 В;
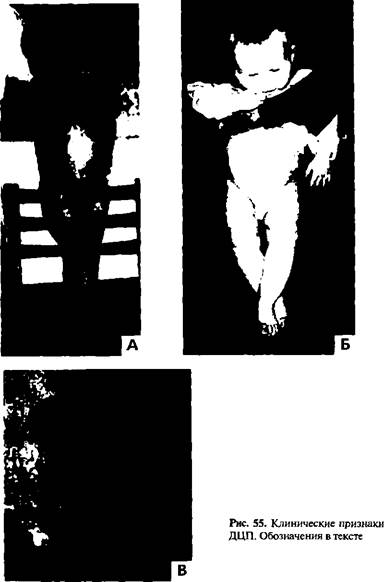
- ходить ребенок тоже будет намного позже, длительное время только при поддержке (много больных ДЦП в дальнейшем ходят на носках, а не на всей стопе);
- приблизительно у 1/3 детей со спастической диплегией отмечаются задержка умственного развития, нарушения слуха и зрения. Более чем у 2/3 детей отмечается нарушение речи. У 1/4 части — эпилептические припадки.
Менингеальный синдром
Клинические симптомы, возникающие при поражении мозговых оболочек (воспалительного и невоспалительного генеза). называются менинге- альным синдромом. К наиболее частым его признакам относятся:
- головная боль (у детей раннего возраста она проявляется монотонным, т.е. однообразным по звуку плачем);
- тошнота (англ. sickness, nausea), рвота;
- у маленьких детей — выпячивание (англ. protrude), напряжение большого родничка и его пульсация — очень значимый признак для педиатров;
- общая гиперестезия (повышенная чувствительность) — безболезненное прикосновение к коже ребенка сопровождается его беспокойством, плачем, криком;
- ригидность (напряжение) затылочных мышц — врач не может нагнуть голову больного вперед. При этом другой рукой необходимо несколько прижать грудную клетку спереди (см. рис. 55.1);
- «менингеальная поза» или «поза легавой собаки» — голова заброшена назад, ноги прижаты к животу, ребенок лежит на боку;
- симптом Кернига — методика соответствует рефлексу Кернига, однако после 4 месяцев является признаком патологии;
- симптомы Брудзинского (польский педиатр ХГХ-ХХ века):
а) верхний — врач сгибает голову больного вперед, при этом рефлектор-но сгибаются ноги в коленных и тазобедренных суставах;
б) средний — в ответ на нажатие над лоном возникает описанное выше сгибание нижних конечностей;
в) нижний — при сгибании врачом одной ноги больного в коленном и тазобедренном суставах происходит рефлекторное сгибание второй;
г) скуловой — в ответ на нажатие скулы плечевые суставы поднимаются вверх, а верхние конечности сгибаются в локтевых суставах (характерен для туберкулезного менингита);
- симптом Лессажа (французский врач XIX века) — подтягивание ног к животу при подъеме ребенка за подмышечные впадины.
При поражении мозговых оболочек невоспалительного генеза развивается так называемый синдром менингизма. Он обычно возникает в остром периоде воспалительных заболеваний или при обострении хронического про-
Рис. 5S.1. Методика определения ригидности затылочных мышц
цесса других органов и систем (грипп, бронхит, пневмония и др.). При этом мозговая ткань и оболочки головного мозга на Фоне их раздражения остаются здоровыми. Синдром менингизма является временным осложнением основного заболевания под влиянием:
- непосредственного воздействия на сосудистую стенку инфекционного возбудителя того же гриппа, бронхита;
- а также токсинов, образующихся в организме во время воспалительного процесса.
У детей грудного возраста из-за незрелости и склонности к отекам головного мозга синдром менингизма возникает особенно легко, быстро и часто. У ребенка при этом появляются головная боль, рвота, ригидность затылочных мышц, симптомы Брудзинского, Кернига и др. У детей первого года жизни большое диагностическое значение имеет симптом Лесажа, выпячивание и напряжение большого родничка.
Характерной для менингизма является диссоциация менингеального синдрома — при наличии одних признаков могут отсутствовать другие (например, выраженный верхний симптом Брудзинского при отсутствии нижнего).
Менингит
Менингеальный синдром является характерным клиническим признаком одного из самых тяжелых заболеваний воспалительного генеза. с высокой летальностью (особенно у детей раннего возраста) — менингита. Менингит бывает гнойный и серозный.
Вспомним! Жидкость, которая образуется при воспалении, богатая белком и форменными элементами крови, называется экссудат. Процесс перемещения жидкости, белка и форменных элементов из капилляров и мелких вен в ткани и полости организма называется экссудация.
В зависимости от количества белка и вида перемещенных клеток различают следующие виды экссудата:
- серозный — содержит в основном плазму и небольшое количество форменных элементов крови;
- гнойный — состоит из распавшихся лейкоцитов, клеток пораженной ткани и микроорганизмов:
- геморрагический — в его состав входит много эритроцитов:
- фибринозный — характеризуется значительным содержанием фибриногена;
- слизистый — содержит много муцина и псевдомуиина.
Гнойный менингит — это группа заболеваний, характеризующаяся преимущественным поражением мягких оболочек головного и спинного моз- га. Вызывается он различными возбудителями, чаще всего бактериальной Флорой: менинго-, пневмо-, стафило-, стрептококками, кишечной, гемо-фильной палочкой Пфейффера (немецкий бактериолог и иммунолог ХГХ-ХХ века) и др. Болеют гнойным менингитом люди разного возраста, однако дети грудного возраста чаще.
В организме инфекция распространяется гематогенным. лимФогенным путями и по пеоиневральным пространствам. Проникновение возбудителя заболевания в паутинные и мягкие мозговые оболочки приводит к возникновению в них воспалительного процесса и быстрому образованию серозного, а затем гнойного экссудата. Экссудат сплошным слоем пропитывает мозговые оболочки, накапливается на поверхностях полушарий, основании головного мозга, в передних отделах и оболочках спинного мозга.
Кроме менингеального синдрома, клиническая картина гнойного менингита, особенно у детей грудного возраста, характеризуется судорогами.
Серозный менингит — это группа воспалительных заболеваний мягких мозговых оболочек в основном вирусной этиологии. Чаще всего причиной серозного менингита у детей дошкольного и младшего школьного возраста, особенно мальчиков, является вирус эпидемического паротита (Parotitis epi-demica). Нередко менингит вызывается энтеровирусами Коксаки и ECHO. возбудителями кори (МогЬЛШ, полиомиелита (Poliomyelitis epidemical и др.
Основной путь распространения вируса в организме ребенка — гематогенный. После проникновения через гематоэнцефалический барьер вирус накапливается в субарахноидальном пространстве. Это приводит к раздражению сосудистых сплетений желудочков, повышенному накоплению спинномозговой жидкости в желудочках мозга и субарахноидальном пространстве, а также поступлению в субарахноидальное пространство серозного экссудата.
Клинические признаки вирусного менингита во многом сходны с картиной гнойного менингита. Аналогичные симптомы возникают при синдроме менингизма. Часто, особенно если менингеальная патология развивается на фоне другого заболевания, диагностика бывает довольно сложной. Наиболее быстрым, доступным, объективным и в таких случаях обязательным способом для дифференциального диагноза является проведение люмбальной пункции и исследование состава спинномозговой жидкости (=ликвора).
Во время пункции получают 2-3 мл ликвора (не больше!). Иногда уже макроскопически можно сделать вывод об этиологии заболевания (см. таблицу 6 — прозрачность, цвет). После этого ликвор ex tempore направляется на микроскопическое исследование, данные результатов которого представлена в таблице 6.
Таблица 6
Дифференциальный диагноз синдрома менингизма, гнойного и серозного
Не нашли, что искали? Воспользуйтесь поиском: