
ТОР 5 статей:
Методические подходы к анализу финансового состояния предприятия
Проблема периодизации русской литературы ХХ века. Краткая характеристика второй половины ХХ века
Характеристика шлифовальных кругов и ее маркировка
Служебные части речи. Предлог. Союз. Частицы
КАТЕГОРИИ:
- Археология
- Архитектура
- Астрономия
- Аудит
- Биология
- Ботаника
- Бухгалтерский учёт
- Войное дело
- Генетика
- География
- Геология
- Дизайн
- Искусство
- История
- Кино
- Кулинария
- Культура
- Литература
- Математика
- Медицина
- Металлургия
- Мифология
- Музыка
- Психология
- Религия
- Спорт
- Строительство
- Техника
- Транспорт
- Туризм
- Усадьба
- Физика
- Фотография
- Химия
- Экология
- Электричество
- Электроника
- Энергетика
Особенности обследования пациента с частичным отсутствием зубов в клинике ортопедической стоматологии
Как известно, методы обследования больного с частичным отсутствием зубов в клинике ортопедической стоматологии принято делить на субъективные и объективные.
К объективным методам обследования относятся: внешний осмотр; осмотр органов полости рта; изучение состояния зубов; определение вида прикуса; исследование слизистой оболочки полости рта, десен, альвеолярных гребней и нёба; рентгенологическое обследование; электроодонтодиагностика; изучение диагностических моделей; составление одонтопародонтограммы и ряд других.
При сборе общего анамнеза следует обратить внимание на перенесенные и сопутствующие заболевания, особенно на те, которые могли бы сыграть роль в развитии и поддержании заболеваний зубочелюстной системы. Врач должен отметить в медицинской карте хронические заболевания, которые могут повлиять на выбор тактики ортопедического лечения. Особенно это касается заболеваний сердечно-сосудистой системы (гипертоническая болезнь, ишемическая болезнь сердца, перенесенный инфаркт миокарда), заболеваний желудочно-кишечного тракта (хронический гастрит, язвенная болезнь желудка и двенадцатиперстной кишки), хронических инфекционных заболеваний (туберкулез, сифилис, СПИД, вирусный гепатит и т.д.).
Путем расспроса врач может выяснить, когда и по какой причине были удалены зубы, обращался ли пациент ранее к стоматологу, пользовался ли больной зубными протезами, сроки пользования ими.
Осмотр органов полости рта врач производит с помощью стоматологического зеркала, зонда и пинцета. При визуальном осмотре, зондировании, пальпации, перкуссии врач определяет состояние каждого зуба, начиная с крайнего жевательного зуба верхней челюсти, справа до крайнего жевательного зуба слева, затем с крайнего жевательного зуба нижней челюсти слева до крайнего жевательного зуба справа. При этом врач обращает внимание на цвет, анатомическую форму и целостность коронки зуба, подвижность зубов, наличие и степень атрофии пародонта оставшихся зубов.
В ходе обследования зубочелюстной системы врач выявляет наличие и определяет форму вторичного перемещения зубов.
Если во рту у пациента имеются несъемные зубные протезы, врач отмечает их состояние, прилегание края коронок к шейкам зубов, отношение края коронок к десне, наличие стертости коронок, сохранность фиксирующего материала, отношение промежуточной части мостовидного протеза к десне. Если у пациента имеются съемные протезы, врач должен обратить внимание на
Глава 3. Ортопедическое лечение съемными протезами при частичном... 173
прилегание их базиса к протезному ложу, балансирование, контакты с зубами-антагонистами при смыкании зубов, состояние кламмеров, гигиеническое состояние протезов.
При обследовании пациента в клинике ортопедической стоматологии является важным также определение вида прикуса. Необходимо изучить состояние слизистой оболочки полости рта, десен, альвеолярных гребней, обращая внимание на цвет, наличие гиперемии, отечности.
Пальпаторно необходимо выявить наличие острых костных выступов, корней зубов, определить состояние слизистой оболочки. В процессе обследования пациента врач обращает внимание и отмечает в амбулаторной истории болезни: форму вестибулярного ската альвеолярного гребня (отлогая, отвесная, с навесами); форму свода твердого нёба (высокий, средний, плоский); форму сагиттального шва (плоский вогнутый, выпуклый, вытянутый вогнутый).
Врач устанавливает наличие нёбного утолщения — торуса, который пальпа-торно определяется при выпуклой форме сагиттального нёбного шва.
Важно определить выраженность ориентира задней границы твердого нёба, слепых ямок, выраженность атрофии альвеолярного отростка или альвеолярной части. При этом нужно также описать форму альвеолярного гребня (овальная, острая, плоская и грибовидная), выявить наличие острых костных выступов (экзостозов), зубных корней, определить выраженность щечных складок (боковых, срединной), описать форму и выраженность слизистого бугорка в ретромолярной зоне, пальпировать подъязычную область, определить выраженность челюстно-подъязычной линии, установить образования, осложняющие проведение ортопедического лечения.
При исследовании височно-нижнечелюстных суставов следует выявить степень открывания рта (полное, неполное, свободное, затрудненное) и наличие боли и хруста в области сустава при движениях нижней челюсти, наличии болезненных участков при пальпации в области сустава, характер движения нижней челюсти (плавное, прерывистое, отклонение нижней челюсти при открывании рта, смещение вправо и влево).
Электроодонтодиагностика позволяет изучить пороговое возбуждение болевых рецепторов пульпы зуба. Электровозбудимость пульпы интактных зубов равна 2–6 мкА. Если зуб реагирует на ток менее 2 мкА, то можно думать о гиперестезии, а на ток от 6–10 мкА — о некрозе пульпы.
Рентгенологические исследования проводятся по мере необходимости (по показаниям) в следующих случаях:
• зубы с большими пломбами;
• ранее покрытые коронками;
• зубы с измененным цветом;
• подвижные зубы;
• зубы с повышенной стираемостью;
• зубы с подозрением на наличие кариозной полости на контактной поверхности;
• системное и очаговое поражение пародонта;
• при необходимости контроля качества пломбирования корневых каналов;
• при подозрении на наличие корня.
Курс зубного протезирования (простое протезирование)
При описании рентгеновского снимка зубов следует обратить внимание на следующее:
• состояние периодонтальной щели, наличие костного кармана;
• состояние канала корня, характер его заполнения пломбировочным материалом (неполное, до верхушечного отверстия, за верхушку корня);
• патологические изменения периапикальных тканей в области верхушки корня (разрежение костной ткани, с четкими и нечеткими границами, уплотнение костной ткани);
• форму корня зуба: прямая, искривленная;
• изменения в области коронки зуба (кариозный процесс, неплотное прилегание пломбы, искусственной коронки, свисание пломбы на десневой край);
• атрофию межзубной и межлуночковой перегородки.
На рентгенограмме височно-нижнечелюстного сустава необходимо обратить внимание на положение головки нижней челюсти, ширину суставной щели, структурные изменения элементов сустава.
Обследование заканчивают постановкой диагноза. Диагноз должен отражать как морфологические, так и функциональные нарушения, содержать характеристику основного патологического состояния, осложнения, сопутствующего патологического состояния.
К основным патологическим состояниям относятся те, которые привели в данное время больного к врачу и являются более серьезными в отношении лечения. Осложнениями следует считать те нарушения, которые патогенетически связаны с основными заболеваниями, т.е. ими обусловлено их развитие.
Многообразие клинической картины при частичной потере зубов оказывает существенное влияние на выбор метода лечения.
После определения класса дефекта каждого зубного ряда в отдельности необходимо установить взаимоотношение оставшихся зубов в состоянии центральной окклюзии и относительного физиологического покоя нижней челюсти. С этой целью определяют центральную окклюзию. Необходимо проверить, не изменилась ли высота нижнего отдела лица, не произошло ли дистальное смещение нижней челюсти, а также оценить положение сохранившихся зубов по отношению к окклюзионной плоскости. Различные отклонения особенно хорошо выявляются при установлении с помощью окклюзионных валиков оптимальной высоты нижнего отдела лица в положении центральной окклюзии и свидетельствуют о развитии осложнений.
Выявление топографии частичного отсутствия зубов, определение его класса, а также характер жалоб пациента позволяют с определенностью говорить о наличии данной нозологической формы. Диагноз «частичное отсутствие зубов» может быть установлен только в тех случаях, если при проведении дополнительных исследований не выявлены никакие другие изменения в органах и тканях системы.
Частичное отсутствие зубов должно быть дифференцировано от сопутствующих, сочетающихся с ним заболеваний. Упущение заболеваний пародонта (начальная стадия локализованного пародонтита без видимой картины воспаления и патологической подвижности зубов, при отсутствии субъективных
Глава 3. Ортопедическое лечение съемными протезами при частичном... 175
ощущений) и деформаций зубных рядов приведет к ошибочному выбору метода лечения.
В тех случаях когда частичная потеря зубов сочетается с повышенным стиранием твердых тканей коронок сохранившихся зубов, принципиально важно установить, имеется или нет снижение высоты нижнего отдела лица. Это существенно влияет на весь план лечения.
После обследования больного и постановки диагноза следует составить план лечебных мероприятий, который должен включить подготовительные мероприятия, без которых ортопедическое лечение не может быть проведено.
Полное и всестороннее обследование больного при частичной потере зубов и постановка правильного диагноза позволяют врачу определить наличие показаний и объем подготовки зубочелюстной системы к ортопедическому лечению и планировать наиболее рациональную конструкцию съемных протезов. В противном случае могут быть допущены ошибки, которые в последующем могут привести к функциональной перегрузке зубов, травмированию слизистой оболочки, ускорению процесса атрофии костной ткани протезного ложа, проблемам с адаптацией к протезам, нарушению функции рецепторов в полости рта и др.
Неполное или некачественное обследование больных при частичной потере зубов может привести к неполноценной или неправильной подготовке полости рта к протезированию, что в последующем может отразиться на эффективности протезирования. Подготовка больных к протезированию диктуется характером нарушений, выявленных во время клинического обследования больного.
Подготовка полости рта к ортопедическому лечению с помощью съемных протезов включает: устранение очагов инфекции в полости рта, пломбирование зубов при наличии кариеса и его осложнений, хирургическое лечение, связанное с удалением зубов и корней, которые не могут быть сохранены и использованы для фиксации и опоры протеза. Возможно также проведение остеотомии, кюретажа, гингивотомии, резекции верхушки корня и др., в том числе и лечение заболеваний пародонта, удаление зубных отложений и т.п.
В процессе подготовки полости рта к ортопедическому лечению необходимо, помимо санации полости рта, обратить особое внимание на специальные методы подготовки:
• на депульпирование зубов с пломбированием каналов корней, на которые изготавливаются искусственные коронки (при значительном наклоне зуба, необходимости значительного укорочения коронки зуба, в отдельных случаях — перед шинированием передних зубов);
• удаление экзостозов;
• удаление излишне подвижной слизистой оболочки;
• устранение тяжей слизистой оболочки;
• нормализацию утраченной высоты нижнего отдела лица ортодонтическим или хирургическим методом, в том числе путем удаления зубов;
• устранение зубочелюстных аномалий.
Ортопедическое лечение пациентов при частичной потере зубов съемными протезами ставит своей целью устранить фонетические и эстетические нарушения, морфологические изменения в зубочелюстной системе и восстановление функции жевания.
Курс зубного протезирования (простое протезирование)
При выборе конструкции съемного протеза следует учитывать класс и протяженность дефекта зубного ряда, состояние пародонта оставшихся зубов, состояние (тонус) жевательной мускулатуры. На окончательный выбор конструкции лечебного аппарата существенное влияние могут оказать вид прикуса и некоторые профессиональные привычки пациентов.
Ортопедическое лечение должно ставить своей задачей не только восстановление утраченной целостности зубных рядов, функции жевания, но и нормализацию деятельности жевательных мышц и височно-нижнечелюстных суставов, сохранение оставшегося зубного ряда путем устранения угрозы дальнейшего его разрушения, т.е. решать профилактические задачи.
Распад зубных рядов на самостоятельно действующие группы (функционирующая и нефункционирующая)
Несмотря на то что зубной ряд состоит из отдельных зубов, групп зубов, различных по своей форме и функции, в норме он объединен в единое целое, как в морфологическом, так и в функциональном отношении, что обеспечивается альвеолярным отростком, альвеолярной частью челюстей и межзубными контактами. Со временем контактные пункты стираются, превращаясь в контактные площадки, но непрерывность зубного ряда сохраняется за счет медиального сдвига зубов, что может привести к укорочению зубной дуги до 1,0 см. Функциональная нагрузка, воспринимаемая каким-либо участком зубного ряда, падает не только на корни данной группы зубов, но по межзубным контактам передается и на другие рядом стоящие зубы. Это обстоятельство в определенной степени предохраняет зубы от функциональной перегрузки. Межзубные контакты также защищают слизистую оболочку от травмы жесткой пищей.
С удалением зубов начинается нарушение морфологической и функциональной целостности зубной дуги, которая распадается при этом на отдельные функционально ориентированные группы зубов. Одни из них имеют антагонисты и могут откусывать или разжевывать пищу, другие оказываются лишенными антагонистов и не участвуют в акте жевания.
Группа зубов, лишенных антагонистов, образуют нефункционирующую группу (рис. 3-2). В связи с этим зубы функционирующей группы начинают осуществлять смешанную функцию, испытывая давление, необычное как по величине, так и по направлению. При этом передним зубам, предназначенным для откусывания пищи, а не для ее разжевывания, приходится воспринимать большую по величине и необычную по направлению для них нагрузку, к которой не приспособлен их пародонт, что может привести к функциональной перегрузке. Со временем режущие края передних зубов стираются, вместо них образуются жевательные площадки, что приводит к уменьшению высоты клинической коронки, а затем и к снижению высоты нижнего отдела лица (рис. 3-3). Это, в свою очередь, вызывает перестройку височно-нижнечелюстного сустава и функции жевательных мышц.
В то же время функциональная нагрузка, отличающаяся по величине и направлению, может привести к перегрузке сохранившихся зубов.
При малом количестве отсутствующих зубов функциональная перегрузка не ощущается, так как сохранившиеся зубы за счет резервных сил пародонта восполняют утраченную функцию. С увеличением числа отсутствующих зубов
| Глава 3. Ортопедическое лечение съемными протезами при частичном... 177 |

Рис. 3-2. Распад зубных рядов на самостоятельно действующие группы: а — функционирующие группы зубов; б — нефункционирующие группы зубов
функционирование зубного ряда изменяется, перегрузка его увеличивается, что, в свою очередь, вызывает перестройку жевательного аппарата, его приспособление к новым условиям функционирования. При этом в периодонте наблюдаются усиление кровообращения, увеличение толщины и количества шарпеевских волокон, костные трабекулы становятся более прочными.
Однако со временем резервные силы пародонта утрачиваются, зубы перестают справляться с воспринимаемой функциональной нагрузкой, развивается дистрофия опорных тканей зуба в результате нарушения кровообращения.
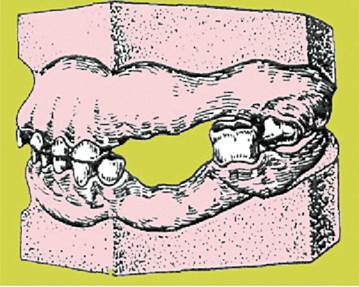
Рис. 3-3. Частичное отсутствие зубов с деформацией зубного ряда (на гипсовых моделях), симптом Попова–Годона, дентоальвеолярная форма
Курс зубного протезирования (простое протезирование)
В связи с этим появляется резорбция костной ткани в области стенок лунок зубов, расширяется периодонтальная щель, увеличивается подвижность зубов.
Возможность пародонта противостоять повышенной функциональной нагрузке зависит от его резервных сил. Под резервными силами пародонта понимают способность пародонта приспосабливаться к увеличению функциональной нагрузки. Пародонт каждого зуба имеет свой запас резервных сил, определяемый общим состоянием организма, величиной корня зуба, т.е. поверхностью пародонта, шириной периодонтальной щели, соотношением длины коронки и корня. У лиц, употребляющих мягкую, кулинарно обработанную пищу, функциональных возможностей тканей пародонта, как и резервных сил, меньше, чем у лиц, употребляющих более грубую пищу.
Кроме этого отмечено, что с возрастом изменяются резервные силы и соотношение вне- и внутриальвеолярной части зуба. Общие и местные заболевания также могут повлиять на величину резервных сил. В этой связи, согласно теории функциональной патологии В.Ю. Курляндского, если в период формирования зубочелюстной системы (в детском возрасте) функция является фактором, стимулирующим обменные процессы и рост зубочелюстной системы, то со временем она превращается в свою противоположность, в фактор, разрушающий зубочелюстную систему.
Смыкание зубов, при котором здоровый пародонт испытывает жевательное давление, превышающее пределы его функциональных возможностей, принято называть первичной травматической окклюзией.
Функциональной перегрузке при частичной потере зубов подвергаются в первую очередь зубы, удерживающие высоту нижнего отдела лица. При этом развивается воспалительный процесс, обнажаются шейки зуба и как следствие этого появляются боли во время приема горячей и холодной пищи.
Не нашли, что искали? Воспользуйтесь поиском: