
ТОР 5 статей:
Методические подходы к анализу финансового состояния предприятия
Проблема периодизации русской литературы ХХ века. Краткая характеристика второй половины ХХ века
Характеристика шлифовальных кругов и ее маркировка
Служебные части речи. Предлог. Союз. Частицы
КАТЕГОРИИ:
- Археология
- Архитектура
- Астрономия
- Аудит
- Биология
- Ботаника
- Бухгалтерский учёт
- Войное дело
- Генетика
- География
- Геология
- Дизайн
- Искусство
- История
- Кино
- Кулинария
- Культура
- Литература
- Математика
- Медицина
- Металлургия
- Мифология
- Музыка
- Психология
- Религия
- Спорт
- Строительство
- Техника
- Транспорт
- Туризм
- Усадьба
- Физика
- Фотография
- Химия
- Экология
- Электричество
- Электроника
- Энергетика
АСЕПТИЧЕСКИЙ ОСТЕОНЕКРОЗ.
Наиболее часто и наиболее тяжело протекает асептический некроз головки бедренной кости (АНГБК).
Этиология. Возникновение болезни объясняется врожденными или приобретенными дефектами кровеносных сосудов, питающих тазобедренный сустав (отсутствие некоторых из них, сужение диаметра и т.п.) в сочетании с воздействием неблагоприятных факторов (травма, алкоголь, повышение атмосферного давления и др.).
Патогенез. В силу указанных причин развивается ишемия головки бедренной кости. Возникают патологические процессы, ведущий из них вызывает нарушение венозного оттока из проксимального отдела бедра, повышается внутрикостное давление, что в конечном итоге обуславливает некроз костной ткани.
Клиника. Ранним проявлением АНГБК являются боли, атрофия мышц бедра и голени, ограничение движений в тазобедренном суставе (особенно внутренняя ротация, отведение), нарушение походки. В дальнейшем развивается контрактура тазобедренного сустава, компенсаторные деформации таза и позвоночника. Болевой синдром имеет свои особенности: вначале боли кратковременные, могут иррадиировать в коленный сустав, голень, стопу, проходят после отдыха. Во время приступов признаков воспаления нет.
Выделяют 5 стадий АНГБК:
0 стадия – дорентгенологическая.
I стадия – мелкие очаги остеопороза и остеосклероза, симптом «яичной скорлупы» (линия пониженной плотности под субхондральным слоем головки бедра), контуры сустава не изменены.
II стадия – импрессионный перелом верхненаружного сегмента головки. Четко обозначен участок некроза, контуры изменены, суставная щель расширена.
III стадия – вокруг некротического участка зона остеолиза и склероза. Умеренные костные разрастания по краям головки и вертлужной впадины, кистевидные просветления. Контуры сустава резко изменены.
IV стадия – значительная деформация сустава с кистовидными просветлениями в головке бедра и вертлужной впадине, грубые краевые разрастания.

Рис. 21. Двусторонний асептический некроз головок бедренных костей
III-IV стадий.
В диагностике АНГБК основное место принадлежит ЯМР — исследованию, а так же термографии, измерению внутрикостного давления, внутрикостной контрастной флебографии, радионуклидному методу.
При медицинской термографии на стороне поражения при дорентгенологической стадии АНГБК температурная асимметрия превышает 0,2°. Внутрикостное давление выше нормального в 1,5—2,5 раза. С помощью ЯМР диагноз можно поставить в первые часы возникновения заболевания.
Лечение:
1. Консервативное – разгрузка конечности (костыли, трость, вытяжение), симптоматическое лечение, витаминотерапия, бальнеотерапия, массаж, ЛФК. В/венные инфузии сосудорасширяющих препаратов.
2. Оперативное –осуществляется в соответствии со стадией заболевания.
- Туннелизация шейки и головки бедра. Цель: сброс избыточного внутрикостного давления.
- Межвертельная остеотомия, цель: снижение внутрикостного давления и изменение биомеханики сустава (выведение из-под нагрузки пораженного сегмента головки бедренной кости). Операция применяется на I-III стадии.
- Костнопластические операции – костный аутотрансплантант на мышечной ножке имплантируется в сформированный канал в шейке и головке бедра. Показания I-IV стадии АНГБК.
- Артродезирование – показано лицам физического труда с односторонним процессом IV стадии.
- Эндопротезирование –в настоящее время является операцией выбора, при поражении II-III(IV) стадиях патологических процессов суставов и не срастающихся околосуставных переломах костей.
После радикальных хирургических вмешательств больные помимо лечебной должны получать и социальную реабилитацию.
Методики кафедры.
Приоритетными направлениями в плане научных разработок нашей кафедры являются дегенеративно-дистрофические процессы, развивающиеся в крупных сустава нижних конечностей.
Основываясь на концепции сосудистых нарушений, основной задачей перед нами стоял поиск новых способов диагностики и лечения на ранних (0-I) стадиях болезни, направленных на улучшение либо восстановление условий кровообращения в губчатой кости физиологичными методами. Поскольку вне зависимости от имеющегося заболевания патология гемодинамики (в различной степени) на уровне МЦР всегда присутствуют в метаэпифизах сустав образующих костях. Итогами этих изысканий явились защиты диссертаций.
Е.А.Назаров: его работы посвящены диагностики ранних стадий АНГБК методом тепловидения (кандидатская диссертация 199 г.) и разработке нового метода оперативного лечения асептического некроза: реваскуляризации шейки и головки бедренной кости сосудистым комплексом нижней надчревной артерии (докторская диссертация 199 г.)
А.А. Зубов: работа посвящена консервативным методам лечения ДДЗТС с применением сосудорасширяющих препаратов, в частности раствора нитроглицерина как патогенетического (улучшающего: реологию крови, переносимость гипоксии тканями, а так же обладающего мощным вазодилятирующим эффектом) и обезболивающего средства, при невозможности оперативного лечения.
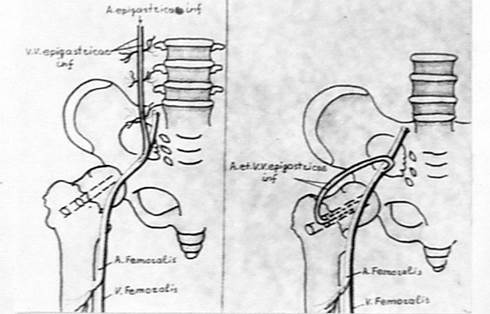
Рис. 22. Схема операции реваскуляризации шейки и головки бедренной кости сосудистым комплексом нижней надчревной артерии.
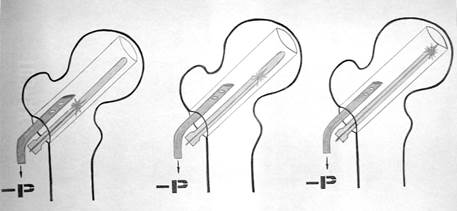
В.Ю. Леднев: разработан метод паллиативного лечения ДДЗ коленного и тазобедренного суставов с использованием внутрикостного и внутрисуставного лазерного облучения, направленного на улучшение условий микроциркуляции в губчатой кости.
|
|
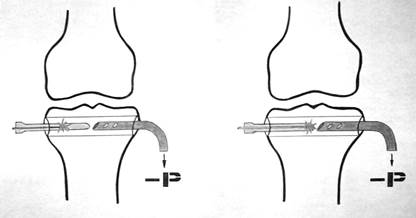
Рис. 23. Методика внутрикостной лазеротерапии при дегенеративно-дистрофических заболеваниях коленного (А) и тазобедренного (Б) суставов.
В настоящее время ведется работа по выбору оптимальных методов лечения, с учетом условий кровообращения в зоне голеностопного сустава при его патологиях (А.В. Селезнев).
|
|
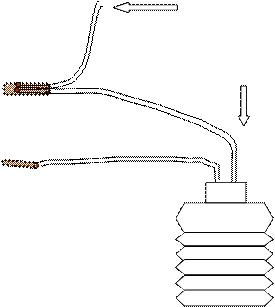

Рис. 24. Схема операции туннелизации таранной и большеберцовой
костей с последующей внутрикостной лазеротерапией и
активной аспирацией раневого детрита.
Контрольные вопросы.
1. Классификация, этиология, патогенез дегенеративно-дистрофических заболеваний (концепция кафедры).
2. Деформирующий коксартроз, этиопатогенез, клинико-ретгенологическая характеристика стадий заболевания, лечение.
3. Гонартроз, клиника, диагностика лечение. ДОА суставов стопы, причины, клиника лечение.
4. Кистовидная перестройка, этиопатогенез, клиника лечение.
5. Остеонекроз, этиопатогенез, клинико-ретгенологическая характеристика стадий заболевания, лечение.
6. Научные разработки кафедры.
ТЕМА № 17: ДЕФЕКТЫ ОСАНКИ. СКОЛИОЗ.
Содержание занятия.
Осанка – это правильное положение тела при стоянии, ходьбе и сидении.
Нормальная осанка характеризуется прямым положением головы и позвоночника, симметричным расположением ягодично-бедренных складок, вертикальным расположением остистых отростков, горизонтальным уровнем гребней подвздошных костей, правильными физиологическими изгибами позвоночника в сагитальной и фронтальной плоскостях, одинаковой длиной нижних конечностей и правильным положением стоп.
Нарушения осанки в основном связаны с искривлениями позвоночника и расстройствами функции мышц туловища.
Факторы, способствующие формированию патологической осанки:
1. анатомо-физиологические (астеник, гиперстеник);
2. отсутствие нормальной физической нагрузки;
3. дефекты зрения;
4. болезни носоглотки и уха;
5. плохое питание;
6. частые инфекционные заболевания;
7. чрезмерно мягкая постель;
8. парты и столы не соответствующие возрасту;
9. слабо развиты мышцы спины и живота;
10. нарушение гормонального фона (препубертатный период у девочек).
Выделяют следующие патологические виды осанки:
Сутулая спина – увеличение физиологического кифоза в грудном отделе позвоночника; поясничный лордоз и наклон таза выражены незначительно.
Круглая спина – увеличение физиологического кифоза в грудном отделе позвоночника сочетается с увеличением лордоза в поясничном отделе.
Плоская спина – полное сглаживание поясничного лордоза, слабовыраженные физиологические изгибы в шейном и грудном отделе позвоночника, могут даже полностью отсутствовать. Этот тип осанки наиболее предрасположен к развитию сколиоза. С точки зрения функции – это наиболее неблагоприятный вид патологической осанки в плане дегенеративно-дистрофических заболеваний позвоночника (осевая нагрузка приходится на каждый позвонок, т.к. нарушена рессорная функция позвоночника за счет сглаживания его изгибов).
Асимметричная осанка – функциональное, нестойкое отклонение позвоночника во фронтальной плоскости, которое исправляется за счет напряжения мышц.
Нарушение осанки – это искривление позвоночника не только в сагитальной, но и во фронтальной плоскостях, без торсионного компонента.
При определении пороков осанки обращается внимание на сопутствующую патологию у ребенка (плохое зрение, глухота на одно ухо, нарушение дыхания), влияющее на статику, наличие контрактур крупных суставов: плечевого, тазобедренного, контрактура седалищно-коленных мышц. Нарушения осанки у детей возникают и прогрессируют в связи с изменениями двигательной активности (начало обучения в школе) в период интенсивного роста (половое созревание).
Диагноз уточняется с помощью рентгенографического исследования позвоночника в 2-х проекциях.
В лечении необходимым условием является устранение причин, заставляющих ребенка менять положение туловища (коррекция остроты зрения, санация носоглотки, лечение контрактур и т. д.). Большое значение имеет лечебная коррегирующая гимнастика, которая регулярно проводится до наступления фиксации деформаций или их полного устранения (обычно в 16-18 лет). Рекомендуются занятия плаванием. Принципом ортопедического лечения является выработка "чувства хорошей осанки".
СКОЛИОЗ.
Scoliosis (боковое искривление) – это сложная многоплоскостная деформация позвоночника, сочетающаяся с его торсией, которая не только обезображивает тело больных, но вызывает значительные нарушение со стороны сердечно-сосудистой и дыхательной систем, ограничивает тем самым трудоспособность больных, причиняя им тяжелые физические и моральные страдания.
По данным ЦИТО сколиоз у детей встречается в 6,4% случаев.
Медленно развивающиеся деформации вызывают изменения в развитии и функции органов грудной клетки и брюшной полости. Изменяется строение тела, суставных отростков, дужек, поперечных и остистых отростков позвонков. В мышцах спины на вогнутой стороне наступают дегенеративные изменения. После непродолжительного периода боковые искривления сочетаются с торсией позвоночника, а остистые отростки смещаются в противоположную сторону. Изменятся высота тел позвонков. Клиновидная форма тел позвонков более резко выражена на месте наибольшего искривления. Изменяются межпозвонковые диски, утрачивается их эластичность, наступает угнетение роста тел позвонков. Длина позвоночника уменьшается. Наступает компенсаторное искривление выше и ниже основного искривления, возникает поясничный патологический лордоз. При сколиозе и, особенно, при торсии начинает выявляться и реберный горб на стороне выпуклости и уплощение ребер на стороне вогнутости.
А.И. Казьмин выделяет:
1. врожденную группу сколиозов – наблюдаются в раннем детском возрасте на почве аномалии развития позвонков и ребер. Это комплектные и сверхкомплектные клиновидные позвонки, полупозвонки синостозированные ребра и конкресценция между отдельными позвонками.
2. приобретенные сколиозы – после ожогов туловища, эмпиемы плевры, нейродистрофических и спинальных расстройств (миопатия, сирингомиелия, полиомиелит, менингит, менинго-энцефалит, нейрофиброматоз), при обменных нарушениях (синдром Морфана, гомоцистинурия).
3. идиопатические сколиозы – (невыясненной этиологии) нет ни одного элемента в позвоночнике и паравертебральных тканях, которые бы не изучались в плане выяснения причин сколиоза.
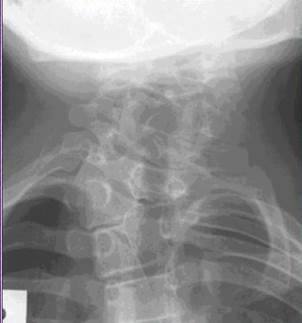

Рис.25. Клиновидные позвонки в грудном отделе позвоночника.
Различают множество теорий развития этой патологии:
1. теория мышечного дисбаланса – имеется асимметрия сегментарной иннервации мышц туловища.
2. теория первичного нарушения роста отдельных элементов позвоночника (Гютера-Фолькмана) – ткань, испытывающая нагрузку развивается менее интенсивно.
3. метаболическая теория Ponseti – у животных получавших душистый горошек развивалось состояние "латеризм", сопровождающееся генерализованными нарушениями обменного характера, что проявлялось развитием сколиоза.
4. теория нарушения белково-углеводного комплекса (Балаба, Казьмин) – обнаружены изменения этого комплекса у больных идиопатическим, диспластическим и врожденным сколиозом. Эти изменения нарушают развитие соединительной ткани (nucleus pulposus – смещается от центра позвонка латерально, возникает сколиоз). Такой эпифизиолиз nucleus pulposus выявляется на вершине искривления 3-4 позвонках.
5. теория нарушения функции эндокринных органов – прогрессирование сколиоза отмечается в период ростовых "взрывов", когда функционируют эндокринные органы.
6. полиэтиологическая теория (Мовшович И.А.) – для прогрессирования сколиоза необходимы дисплазия спинного мозга, неблагоприятный обменно-гормональный фон, статико-динамические нарушения.
7. неврогенная теория – у больных имеется микросимптоматика нарушений нервной системы: асимметрия брюшных, лопаточных периостальных, сухожильных рефлексов; могут быть патологические рефлексы, нарушения чувствительности, гипертрихоз в пояснично-крестцовом отделе – "дизрафический статус" – в основе порок развития медулярной трубки.
КЛАССИФИКАЦИЯ
(В.Д. Чаклин, Е.А. Абальмасова, 1973)
Не нашли, что искали? Воспользуйтесь поиском: