
ТОР 5 статей:
Методические подходы к анализу финансового состояния предприятия
Проблема периодизации русской литературы ХХ века. Краткая характеристика второй половины ХХ века
Характеристика шлифовальных кругов и ее маркировка
Служебные части речи. Предлог. Союз. Частицы
КАТЕГОРИИ:
- Археология
- Архитектура
- Астрономия
- Аудит
- Биология
- Ботаника
- Бухгалтерский учёт
- Войное дело
- Генетика
- География
- Геология
- Дизайн
- Искусство
- История
- Кино
- Кулинария
- Культура
- Литература
- Математика
- Медицина
- Металлургия
- Мифология
- Музыка
- Психология
- Религия
- Спорт
- Строительство
- Техника
- Транспорт
- Туризм
- Усадьба
- Физика
- Фотография
- Химия
- Экология
- Электричество
- Электроника
- Энергетика
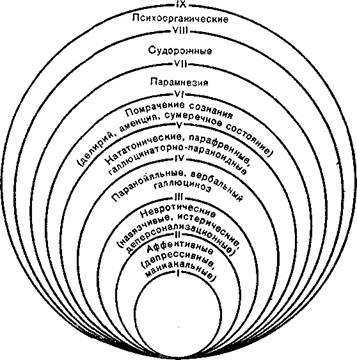
ЗАКОНОМЕРНОСТИ СИНДРОМООБРАЗОВАНИЯ ПРИ ПСИХИЧЕСКИХ ЗАБОЛЕВАНИЯХ
Психопатологический синдром представляет собой совокупность симптомов, объединенных единством патогенеза. Сами по себе синдромы не являются строго специфичными для определенной нозологической формы и могут наблюдаться при многих психических заболеваниях. Так, делириозный синдром характерен не только для алкогольного делирия, но и для других острых интоксикационных психозов, а также инфекционных, послеоперационных, посттравматических, сосудистых и психозов, связанных с заболеваниями внутренних органов. Во всех этих случаях делирий может быть настолько сходным, что если совершенно не знать анамнеза больного и его соматического состояния в прошлом и настоящем, а ориентироваться только на психические изменения в момент обследования, то вряд ли удастся правильно квалифицировать заболе-
вание. Вместе с тем симптомы и синдромы являются тем материалом, из которого создается клиническая картина заболевания. Так же как буквы и слова являются основой всего многообразия человеческой речи, различной не только у разных народов, но и у отдельных людей, болезненный процесс в его типичных или индивидуальных проявлениях может быть выражен только через симптомы и синдромы в их сочетаниях и динамических преобразованиях. Таким образом, специфичными в болезни оказываются не столько синдромы, сколько их динамика: формирование синдромов, усложнение, обратное развитие, их сменяемость.
Синдромами и их динамикой проявляется патогенез болезни, последовательность его этапов. Предпочтительность синдромов и их сменяемость определяют характерный для каждого заболевания стереотип развития. В течение болезненного процесса этапы патогенеза могут совпадать у разных заболеваний, и тогда это клинически проявляется сходством психопатологической симптоматики. Поэтому при распознавании психического заболевания (нозологической формы) следует ориентироваться не только на доминирующий в данный момент в состоянии психопатологический синдром, но главным образом на весь контекст болезни: на то, как этот синдром связан с другими симптомами и синдромами, какова их динамика, как это отразилось на сохранности личности больного, т. е. какова глубина поражения и, наконец, размеры поражения, степень вовлечения психической сферы в болезненный процесс.
Выделяют малые и большие, простые и сложные психопатологические синдромы. При малом, или простом, психопатологическом синдро-м е уровень расстройств сравнительно невысок, сами расстройства обратимы, по выходе из болезни личность оказывается сохранной. Малыми (простыми) синдромами исчерпывается психическое состояние у больных неврозами, психопатиями, маниакально-депрессивным психозом. При большом, или сложном, психопатологическом синдроме степень генерализации патологического процесса наибольшая, синдром на разных этапах своего развития может включать все известные в психиатрии симптомы, наносится ущерб личности больного. Большие (сложные) психопатологические синдромы наб-
|
| Эмоционально- гипересте- тические расстройства |
Рис. 13. Соотношение продуктивных психопатологических синдромов.
людаются при органических поражениях головного мозга. Общепатологические закономерности синдромо-образования при психических заболеваниях могут быть представлены в виде следующей схемы (рис. 13). Предложенная А. В. Снежневским схема помогает составить общее представление о динамике психопатологических синдромов, последовательности их смены и предпочтительности на разных уровнях генерализации болезненного процесса. Любой психопатологический процесс начинается астенической симптоматикой. Этим самым простым (малым) синдромом могут исчерпываться проявления болезни только при одном ее виде — при неврастении (астенический невроз, I круг расстройств). При дальнейшем усложнении ашдрома и появлении признаков генерализации патологического процесса следует думать о клинической
несостоятельности первичного диагноза астенического невроза.
При других неврозах усложнение синдрома достигает уровня навязчивостей, истерических, сенесто-ипо-хондрических расстройств (III круг). На этом же уровне происходит декомпенсация и при психопатиях. Обнаружение у больного галлюцинаций, бреда, ката-тонических, эпилептиформных и иных патологических образований, характерных для нозологических форм с большей степенью генерализации процесса, заставляет усомниться в правильности поставленного диагноза невроза.
Эти же расстройства являются чуждыми и по отношению к простому аффективному синдрому (депрессивный, маниакальный), типичному для маниакально-депрессивного психоза (II круг).
Следующий, более высокий уровень расстройств свойствен шизофрении, которая может проявляться синдромами соответствующими I—V кругам. Если начало заболевания медленное, то инициальная астеническая симптоматика постепенно трансформируется в астеноипохондрическую или обрастает навяз-чивостями, фобиями, появляются аффективные колебания в состоянии, что делает похожим этот этап течения шизофрении на невроз или циклотимию (при фазных изменениях настроения). Истинная природа страдания распознается по мере утяжеления расстройств до степени психотических, с появлением галлюцинаций, бреда, кататонической симптоматики. Этот момент в течении болезни обычно обозначают как манифестацию психоза. В случаях, когда шизофренический процесс начинается остро (например, при периодической форме), развитие симптоматики может быть настолько стремительным, что начальные этапы усложнения синдрома оказываются свернутыми и заболевание дебютирует сразу сложным аффективно-бредовым, галлюцинаторно-параноидным, парафренным, оней-роидно-кататоническим синдромами.
На границе между ниже и выше расположенными уровнями расстройств возникают промежуточные (переходные, по определению зарубежных авторов) болезненные формы с полиморфной психопатологической симптоматикой. К переходным относят выделяемые за рубежом в качестве самостоятельных так называемые шизоаффективные психозы, стоящие

|
| Психический маразм IX |
| Тотальное слабоумие VIII мнестичесние расстройства VII |
| Регресс личности VI Снижение уровня личности V Снижение энергетического потенциала IV исгармония личности (включая шизоидизацию III |
| Истощаемость психической деятельности |
между маниакально-депрессивным психозом и шизофренией. В соответствии с принятой в нашей стране классификацией эти психотические варианты относят к периодической (рекуррентной) шизофрении. По особенностям течения (циркулярное), сравнительной доброкачественности и обратимости расстройств, по аффективной насыщенности такие болезненные состояния отображают закономерности маниакально-депрессивного психоза. Шизофрении же соответствует уровень усложнения синдрома с бредом, псевдогаллюцинз-циями, кататоническими явлениями и онейроидными изменениями сознания. На границе с неврозами диагностируются вяло протекающие, сравнительно доброкачественные варианты шизофрении с неглубоким, «невротическим» уровнем нарушений: • наблюдается стойкая, не ликвидирующаяся после отдыха астения, выявляются навязчивости, фобии, истероформные расстройства или ипохондрическое поведение. О значительно большей, чем при неврозах, глубине поражения свидетельствует степень вовлечения личности, превышающая невротический уровень.
Выше расположен уровень (VI круг) расстройств, свойственных экзогенным психозам с помрачением сознания (делирий, аменция, сумеречные состояния), еще выше — VII круг, пограничный с органическими психозами, затем — VIII круг эпилепсии (большие припадки, другие судорожные и бессудорожные пароксизмы). Развитие синдрог.юз завершается IX кругом грубоорганических психозов (таких, как прогрессивный паралич, старческий психоз и др.). Каждый вышележащий круг синдромов охватывает все синдромы нижерасположенных уровней. Поэтому при прогрессивном параличе возможны депрессивные и маниакальные состояния (включение аффективного уровня, соответствующего маниакально-депрессивному психозу), парафренные высказывания (круг шизофренических расстройств), большие судорожные при'падки (уровень эпилепсии). Эпилептические психозы с доминирующим галлюцинаторно-параноидным синдромом трудноотличимы от шизофрении в периоде манифестации. Вместе с тем возникающие иногда в течении шизофрении дедириозные и сумеречные состояния, эпилоптиформные приступы как»превышающие соответствующий этому заболеванию уровень расстройств вносят атнпичность в клиническую картину заболева-
Рис. 14. Соотношение негативных психопатологических синдромов.
ния и всегда бывают иного, не шизофренического происхождения.
По такому же принципу могут быть представлены и негативные психические расстройства с утяжелением от истощаемости психических процессов, свойственной астений (I круг), до разных степеней снижения уровня личности и тотального слабоумия больных с органическим поражением центральной нервной системы (IX, X круги) (рис. 14).
Данная схема разработана на основе общей теории психической патологии Э. Крепелина, который выделял три регистра психических расстройств: 1) невротические и аффективные, соответствующие неврозам и маниакально-депрессивному психозу; 2) шизофренические; 3) органически обусловленные.

|
Важно понять, что психопатологический синдром представляет собой не простую сумму симптомов, а детерминированную нозологической формой патологическую систему со своей для каждого заболевания структурой.
Галлюцинаторные и бредовые синдромы
Галлюциноз — состояние, характеризующееся обилием галлюцинаций в пределах одного какого-то анализатора и не сопровождающееся помрачением сознания. Больной тревожен, беспокоен или, наоборот, заторможен. В поведении и отношении больного к галлюцинациям находит отображение острота состояния. По остроте выделяют острый и хронический галлюциноз, а по содержанию — слуховой, тактильный, зрительный.
Слуховой галлюциноз бывает обычно вербальным: слышатся голоса, разговаривающие между собой, спорящие, осуждающие больного, договаривающиеся его уничтожить. Слуховым галлюцинозом определяется клиническая картина одноименного алкогольного психоза; синдром может быть выделен при других интоксикационных психозах, при нейросифили-се, у больных с сосудистым поражением головного мозга.
Больные с тактильным галлюцинозом чувствуют ползание насекомых, червей, микробов по коже и под кожей, прикосновение к половым органам; критика к переживаемому обычно отсутствует. Отмечается при психозах позднего возраста, при органическом поражении центральной нервной системы.
Зрительный галлюциноз — нередкая форма галлюциноза у стариков и лиц, внезапно утративших зрение, бывает также при соматогенных, сосудистых, интоксикационных и инфекционных психозах. При галлюцинациях Шарля Бонне больные вдруг начинают видеть на стене, в комнате яркие пейзажи, освещенные солнцем лужайки, клумбы с цветами, играющих детей, удивляются этому, хотя сознание болезненности переживаний и понимание того, что видение вследствие потери зрения невозможно, остаются сохранными.
Обычно при галлюцинозе не нарушается ориентировка больного в месте, времени и собственной личности, нет амнезии болезненных переживаний, т. е.
отсутствуют признаки помрачения сознания. Однако при остром галлюцинозе с угрожающим жизни больного содержанием резко повышается уровень тревоги, и в этих случаях сознание может быть аффективно суженным.
Паранойяльный синдром — синдром бреда, характеризующегося первичностью появления (первичный бред), интерпретацией в бреде фактов окружающей действительности (интерпретативный бред), наличием системы доказательств, привлекаемых для обоснования ошибок суждения (систематизированный бред). Формирование бреда может происходить постепенно из доминирующих идей через этап сверхценных идей. Этому способствуют особенности личности, проявляющиеся значительной силой и ригидностью аффективных реакций, а в мышлении и действиях — обстоятельностью и склонностью к детализации. По содержанию это обычно бред сутяжный, изобретательства, ревности, преследования.
Паранойяльный синдром может быть первоначальным этапом развития шизофренического бреда. На этом этапе еще не бывает галлюцинаций и псевдогаллюцинаций, нет явлений психического автоматизма. Паранойяльным синдромом исчерпывается психопатологическая симптоматика паранойяльной психопатии, алкогольного параноида.
Галлюцинаторно-параноидные синдромы — синдромы, при которых представлены в разных соотношениях галлюцинаторные и бредовые расстройства, органически связанные между собой. При значительном преобладании галлюцинаций синдром именуют галлюцинаторным, при доминировании бредовых идей — параноидным. Параноидным синдромом обозначают также параноидный этап развития бреда. На этом этапе прежняя, соответствующая паранойяльному бреду система ошибочных умозаключений может сохраняться, но обнаруживаются признаки ее распада: нелепости в поведении и в высказываниях, зависимость бреда от ведущего аффекта и от содержания галлюцинаций (псевдогаллюцинаций), которые также появляются на параноидном этапе.
Синдром психического автоматизма Кандинского — Клерамбо является частным случаем галлюцинаторно-параноидного синдрома и включает псевдогаллюцинации, явления отчуждения психических актов —
8—603
автоматизмы и бред воздействия/Пребывая во власти нарушений восприятия, больной уверен в их насильственном происхождении, в их сделанности — в этом суть автоматизма. Автоматизм может быть идеаторным, сенсорным или моторным. Больной считает, что его мыслями управляют, «делают» их параллельными, заставляют его мысленно произносить ругательства, вкладывают в его голову чужие мысли, отнимают, читают их. В этом случае речь идет об идеаторном автоматизме. К этому виду автоматизма относятся псевдогаллюцинации. Сенсорный автоматизм касается больше нарушений чувственного познания и соответствует высказываниям больных о сделанности чувств («вызывают» безразличие, вялость, чувство злобы, тревогу) или ощущений («делают» боли в разных частях тела, ощущение прохождения электрического тока, жжение, зуд). С развитием моторного автоматизма у больного возникает убежденность, что он утрачивает способность управлять своими движениями и действиями: по чужой воле на лице появляется улыбка, двигаются конечности, совершаются сложные действия, например суицидальные акты.
Различают хронические и острые галлюцинатор-но-параноидные синдромы. Хронический галлюцина-торно-параноидный синдром постепенно усложняется, первоначальная симптоматика обрастает новой, формируется развернутый синдром психического автоматизма.
Острые галлюцинаторно-параноидные синдромы способны редуцироваться под влиянием лечения и могут быстро трансформироваться в другие психопатологические синдромы. При смене синдрома прежняя психопатологическая симптоматика исчезает и заменяется новой. В структуре острого галлюцинаторно-пара-ноидного синдрома присутствуют острый чувственный бред, бредовое восприятие окружающего, растерянность или значительная насыщенность аффекта; синдром Кандинского) — Клерамбо полностью не успевает развиться (наблюдаются его отдельные элементы).
Острый галлюцинаторно-параноидный синдром нередко оказывается этапом в развитии острой пара-френии и онейроидного состояния.
Галлюцинаторно-параноидные синдромы могут быть
диагностированы при всех известных психозах, кроме маниакально-депрессивного.
Парафренный синдром — синдром фантастического бреда. Он бывает хроническим или острым, является конечным этапом формирования всякого бреда и соответствует тяжелому нарушению психических функций. При хроническом бреде парафренный синдром постепенно переходит в слабоумие, при остро развившемся сменяется помрачением сознания онейроидного типа.
В структуре парафренного бреда присутствуют идеи величия. Бредовые высказывания отличаются нелепостью, гротескностью, утверждения приводятся без доказательств. На фоне повышенного или благодушного настроения иногда бывают пышные кон-фабуляции (фантастически-конфабуляторная пара-френия).
Разновидностью парафренного бреда является и развивающийся у депрессивных больных ипохондрический бред Котара. На разных этапах развития синдром Котара может проявляться картиной тревожно-бредовой депрессии с нигилистически-ипохондрическим бредом, или депрессивным бредом с идеями бессмертия, вечных мучений, или фантастическим ипохондрическим бредом с отрицанием внешнего мира.
Синдромы мнестических расстройств
Корсаковский синдром — амнестический синдром, представляющий психопатологическую картину корса-ковского алкогольного психоза. И синдром, и заболевание носят имя автора, впервые их описавшего,— С. С. Корсакова.
Стержень синдрома составляет психопатологическая триада: фиксационная амнезия, ретроградная (или ретроантероградная) амнезия, конфабуляции. Следствием тяжелых расстройств памяти является нарушение ориентировки в происходящих событиях, в месте, во времени и в лицах.
При корсаковском психозе нарушениям памяти всегда сопутствует полинейропатия, что указывает на распространенность дистрофических изменений от больших полушарий до периферических нервов. Сочетание различных признаков нарушения памяти, характерное для корсаковского синдрома, встречается и
о» 227
при других органических поражениях мозга: при сосудистых заболеваниях, после черепно-мозговой травмы, после отравления угарным газом, самопове-щения, при профессиональных интоксикациях. В таких случаях говорят о корсаковском синдроме сосудистого, травматического и иного происхождения.
Синдром прогрессирующей амнезии проявляется нарастающим оскудением памяти, подчиняющимся закону Рибо: полученные знания исчезают из памяти в последовательности, обратной их приобретению. На общем фоне опустошения памяти оказываются возможными воспоминания о событиях далекого детства. Остаются сохранными двигательные навыки и воспитанные формы поведения. Описанная патология наблюдается иногда при сосудистых и посттравматических поражениях мозга у больных с атрофией коры большого мозга.
Синдромы интеллектуальных расстройств
Интеллект не является отдельной, самостоятельной психической сферой. Его рассматривают как способность к умственной, познавательной и творческой деятельности, к приобретению знаний, опыта и применению их на практике. При нарушениях интеллекта оказывается недостаточной способность анализировать материал, комбинировать, догадываться, осуществлять мыслительные процессы синтеза, абстракции, создавать понятия, умозаключения, делать выводы. Отмечается недостаточность образования навыков, получения знаний, усовершенствования прежнего опыта и возможности его применения в деятельности. Основные синдромы нарушенного интеллекта — слабоумие и малоумие.
Слабоумие (деменция) — вызванная патологическим процессом стойкая, трудно восполнимая утрата интеллектуальных способностей, при которой всегда имеются признаки общего обеднения психической деятельности. Происходит снижение интеллекта от приобретенного человеком в течение жизни уровня, его обратное развитие, оскудение, сопровождающееся ослаблением познавательных способностей, обеднением чувств и изменением поведения. При приобретенном слабоумии иногда нарушается преимущественно память, внимание, а способность к суждениям снижается
нерезко, ядро личности, критика и поведение долго остаются сохранными. Такую деменцию называют частичной, или лакунарной (парциальная, очаговая дисмнестическая). В других случаях слабоумие сразу проявляется снижением уровня суждений, нарушениями критики, поведения, нивелировкой характерологических особенностей больного. Такую деменцию называют полной, или тотальной, деменцией (диффузная, глобарная). Выделяют варианты слабоумия, характерные для различных нозологических форм.
Органическое слабоумие бывает лакунар-ным и тотальным. Лакунарное слабоумие наблюдается у больных церебральным атеросклерозом, сифилисом мозга (сосудистая форма), тотальное — при прогрессивном параличе, сенильных психозах, при болезнях Пика и Альцгеймера.
Эпилептическое (концентрическое) слабоумие характеризуется крайним заострением характерологических особенностей, ригидностью, туго-подвижностью протекания всех психических процессов, замедлением мышления, его обстоятельностью, трудностью переключения внимания, обеднением словарного запаса, склонностью к употреблению одних и тех же штампованных выражений. В характере это проявляется злопамятностью, мстительностью, мелочной пунктуальностью, педантизмом и наряду с этим — ханжеством, взрывчивостыо. При неуклонной прогреди-ентности патологического процесса, нарастании ригидности и обстоятельности человек оказывается все менее способным к многообразному социальному функционированию, вязнет в мелочах, круг его интересов и деятельности все более суживается (отсюда название слабоумия — «концентрическое»).
Шизофреническое слабоумие характеризуется снижением энергетического потенциала, эмоциональным оскудением, достигающим степени эмоциональной тупости. Обнаруживается неравномерность нарушения интеллектуальных процессов: при отсутствии заметных расстройств памяти, достаточном уровне формальных знаний больной оказывается полностью социально дезадаптированным, беспомощным в практических делах. Отмечается аутизм, нарушение единства психического процесса (признаки расщепления психики) в сочетании с бездеятель-

|
ностью и непродуктивностью.
| Рис. 15.Олигофрения у больного с микроцефалией. |
Психооргани
ческий синдром
(энцефалопатия)
характеризуется сравни
тельно легким, но стойким
интеллектуально-мнести-
ческим снижением, не
достигающим степени вы
раженного слабоумия.
При психоорганическом
синдроме ослабевает па
мять, замедляется темп
мыслительной деятельно
сти, появляются затруд
нения в приобретении
новых знаний и навыков,
снижаются уровень суж
дения и критика, разви
вается эмоциональная недостаточность. У -некоторых
больных заостряются характерологические особенности,
у других отмечается нивелировка личности. На осо
бенности характерологических изменений оказывает
влияние вызвавший это состояние церебральный
органический процесс — сосудистый, атрофический
и др. Возможно частичное обратное развитие симп
томатики или ее постепенное утяжеление. Наблю
дается после перенесенной черепно-мозговой травмы,
при токсических, инфекционных, сосудистых пора
жениях центральной нервной системы.
Малоумие (олигофрения) — состояние умственной недостаточности разных степеней (рис. 15). Малоумие является результатом того, что мозг поражается патологическим процессом внутриутробно, во время родов или после рождения ребенка на начальном этапе его развития. Если слабоумие — снижение интеллекта от нормального уровня, то при олигофрении интеллект в своем развитии так и не достигает уровня взрослого человека. Выделяют разные степени олигофрении: идиотию, имбецильность, дебильность.
При идиотии почти отсутствует речь, не вырабатываются навыки, ребенок не в состоянии себя элементарно обслужить, эмоционально не выделяет близких людей из окружающих, обучение невозможно.
При имбецильности отсутствует способность обучения в обычной школе, возможно обучение во вспомогательной школе, речь часто косноязычная, мышление конкретное. При дебильности люди иногда получают неполное среднее или даже среднее образование, но учатся с трудом, им не удаются процессы обобщения, абстрактная деятельность, обучение сводится к зазубриванию материала.
Не нашли, что искали? Воспользуйтесь поиском: