
ТОР 5 статей:
Методические подходы к анализу финансового состояния предприятия
Проблема периодизации русской литературы ХХ века. Краткая характеристика второй половины ХХ века
Характеристика шлифовальных кругов и ее маркировка
Служебные части речи. Предлог. Союз. Частицы
КАТЕГОРИИ:
- Археология
- Архитектура
- Астрономия
- Аудит
- Биология
- Ботаника
- Бухгалтерский учёт
- Войное дело
- Генетика
- География
- Геология
- Дизайн
- Искусство
- История
- Кино
- Кулинария
- Культура
- Литература
- Математика
- Медицина
- Металлургия
- Мифология
- Музыка
- Психология
- Религия
- Спорт
- Строительство
- Техника
- Транспорт
- Туризм
- Усадьба
- Физика
- Фотография
- Химия
- Экология
- Электричество
- Электроника
- Энергетика
Профилактика пролежней
Возникновение пролежней в значительной степени зависит от качества ухода за больным и от мелких, казалось бы второстепенных, деталей. Естественно, что медицинский персонал, который отвечает за уход, должен знать, почему возникают пролежни, как можно предупредить их образование, и представлять наиболее рациональные способы их раннего лечения.
Общий уход. Общей гигиене больного уделяется внимание в течение всего лечения. Уход за кожей и ее придатками (волосы, ногти) начинается с поступления в лечебное учреждение.
В систематический гигиенический режим входят:
а) ежедневный осмотр кожи больного, особенно области таза, промежности, места наложения гипсовой повязки;
б) смазывание камфорным спиртом, легкий массаж, припудривание при появлении покраснения кожи;
в) регулярные гигиенические ванны;
г) подмывание или обтирание больных влажным полотенцем, особенно при загрязнении белья мочой и калом. После обтирания кожи и растирания влажным полотенцем, ее высушивают. Влажная, грязная кожа способствует образованию пролежня.
В качестве физиологических раздражителей кожи и ее нервно-сосудистого аппарата желательно использовать и некоторые другие физиотерапевтические средства, например местное применение токов Дарсенваля. Эту процедуру проводят в палате, у постели больного. В данном случае удобнее всего пользоваться грибовидным сердечным пустотным электродом. Во избежание излишне резких раздражении кожи электрод надо держать на близком расстоянии, что обеспечивает возникновение коротких, или, как их часто называют, теплых, искр, которые вызывают лишь умеренное раздражение. Продолжительность всей процедуры от 3 до 5 минут.
В случае.появления даже небольшого участка покраснения кожи необходимо принять все меры.профилактики: устранить давление на кожу, не реже 3 - 4 раз в день растирать участок покраснения чистой стерильной марлей, смоченной спиртом (лучше всего камфорным), одеколоном, водкой, ароматическим уксусом или же просто кусочком лимона, благодаря чему улучшаются условия кровоснабжения и иннервации кожи.
Специальный уход за тяжелобольным. Кровать должна стоять горизонтально. Поднятие головного конца способствует наибольшему давлению на крестцовую область, где имеются все условия для образования пролежня. (нет мышц и почти отсутствует подкожная жировая клетчатка). Чем выше поднимают головной конец, тем больше давление на крестцово-копчиковую область.
Поверх кровати кладут жесткое покрытие (деревянный щит, гладко выструганные доски и др.). Мягкой, провисающей сеткой пользоваться не рекомендуется. На такой постели, да еще с подложенными под голову подушками больной лежит, прогибаясь под собственной тяжестью, сдавливая грудную клетку, живот. При этом постельное белье неизбежно образует складки, т. е. создаются условия для неравномерного давления на выпуклые места, а следовательно, для развития пролежней (рис. 18). Матрац должен быть полужестким или поролоновым.
Подкладную клеенку применять не следует, так как она способствует потливости кожи. Пользоваться клеенкой можно только в исключительных случаях — при недержании мочи, частом стуле и др. При этом нет надобности покрывать клеенкой всю постель, ее укладывают под простыню в области таза. Размер клеенки должен быть не более 1 м.
Простыня должна быть выглажена и лежать ровно без складок. Утром и перед сном простыню встряхивают, удаляя крошки.
При смене постельного белья простыню из-под больного не выдергивают. Больного осторожно переворачивают на бок, подвертывают мокрую загрязненную простыню, клеенку под ней протирают досуха и одновременно стелют чистую простыню, затем больного осторожно вновь поворачивают на сухое, чистое место. Остальную часть освобожденной клеенки также протирают и покрывают чистой простыней.
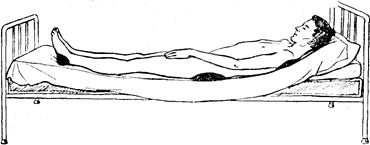
Рис. 18. Положение больного на мягкой кровати. При этом происходит сдавление
мягких тканей в области костных выступов с образованием пролежней
Периодически медицинская сестра должна напоминать больному о необходимости менять положение и принимать сама в этом активное участие. В течение суток больной должен переменить свое положение 9—10 раз.
Для предупреждения пролежней необходимо устранить давление мягких тканей или довести его до минимума. При любом состоянии больного следует чаще переворачивать с боку на бок и по возможности разнообразить положение, чтобы части тела, подвергающиеся давлению, отдыхали и в них восстанавливалось нарушенное давлением кровообращение (рис. 19).
В настоящее время медицинской промышленностью выпускаются противопролежневые кровати со специальным матрацем состоящим из множест-

Рис. 19. Смена положения больного и использование надувного круга
для профилактики пролежней
ва камер, степень наполнения воздухом которых меняется автоматически каждые 3 минуты; воздух в камеры подается подогретым до нормальной температуры тела. Поочередный подъем одних секций матраца и опускание других меняет точки опоры, что предупреждает длительное давление на одни и те же места больного.
Для профилактики пролежней можно подкладывать резиновый круг под крестцово-копчиковую область и другие костные выступы. При пользовании кругом надо обязательно покрывать его пеленкой или чехлом. Можно подкладывать круг под простыню.
Общая гигиеническая гимнастика. Независимо от состояния, даже тяжелобольные должны заниматься гимнастикой. Активно передвигающиеся больные занимаются в специальном зале, кабинете лечебной физкультуры или в коридоре, палате; лежачие больные упражняются в кровати.
Перед гимнастикой помещение хорошо проветривают. Подушку, одеяло с пододеяльником или простыней снимают, свертывают и кладут на стул. Рубашку снимают. Без создания указанной обстановки общая гигиеническая гимнастика не достигает цели.
Занятия ведет палатная сестра, которую периодически контролируют инструктор по лечебной физкультуре и лечащий врач.
Прежде всего необходимо обеспечить правильное дыхание больного в положении на спине. Для этого больного нужно обучить при глубоком вдохе поднимать, а при выдохе опускать грудную клетку. Такие упражнения делают даже через 2 - 4 часа после операции; повторять их следует каждые 30 минут по 3 - 4 раза.
Для правильного откашливания больной должен положить руку на живот, согнуть ноги в коленных и тазобедренных суставах, сделать вдох и на выдохе откашляться. Для поворота на бок следует согнуть ноги в коленных суставах, положить их в сторону поворота, затем повернуть 'плечевой пояс в ту же сторону и сдвинуть таз назад.
Местное лечение пролежней проводится дифференцированно в зависимости от стадии развития пролежней.
При покраснении кожи ее протирают камфорным или 96% спиртом, которые оказывают дубящее действие, затем смазывают 1% спиртовым раствором бриллиантовой зелени. Место покраснения оставляют открытым.
При сухом некрозе пролежня после туалета окружающей кожи некротической поверхности смазывают спиртовым раствором антисептика (1% диоксидин, 0,5% хлоргексидин, 1% спиртовым раствором бриллиантовой зелени).
Повязку на пролежне закрепляют клеолом или лейкопластырем. Клеол образует плотную пленку (это наиболее удобная повязка). Их применяют при небольших пролежнях. Лейкопластырь прилипает к сухой коже и особенно хорошо закрепляет повязку. При значительном раздражении кожи вокруг пролежня, временно производят бинтование. Нельзя делать влажные повязки, особенно компрессы, примочки. Разрыхляя и расплавляя ткани, они способствуют образованию влажного некроза. Очень важно предупредить возможность перехода сухого некроза во влажный.
При появлении пузырей на покрасневших местах кожи, тщательно дезинфицируют здоровую кожу, очищают ее влажным ватным или марлевым шариком на расстоянии 10 - 15 см вокруг пузырей; пузыри, наполненные серозной жидкостью, вскрывают, но не срезают. Поверхность пролежня смазывают спиртовым раствором диоксидина или бриллиантовой зеленью.
Пролежень, высыхая, плотнеет - мумифицируется. Заживление происходит вторичным натяжением с образованием соединительно-тканного рубца.
Когда в процессе влажного некроза в пролежнях начинается частичное отторжение омертвевших тканей и появляется молодая грануляционная ткань, скопление гноя удаляют стерильным шариком. Вязкий гной и отдельные гнойные скопления осторожно снимают пинцетом, не касаясь гранулирующей поверхности. Вытирать, протирать, высушивать гранулирующую поверхность нельзя, она всегда должна быть влажной. Грануляции временно выполняют роль кожного покрова, защищают подлежащие ткани от проникновения в них бактерий. Нельзя допускать, чтобы гранулирующая поверхность кровоточила, даже незначительно. Микротравма способствует инфицированию.
При обширных участках некроза показана операция некроэктомия (рис. 20).

Рис. 20. Пролежень после удаления некротических тканей
По мере очищения раны переходят на мазевые повязки с препаратами многокомпонентного действия: левомиколь, диоксиколь, левосин, сульфамеколь, метрокоин.
При образовавшихся пролежнях необходимо обрабатывать и накладывать лечебные повязки с 1% раствором диоксидина, 0,1% раствором хлоргексидина, 0,25-0,5% раствором хлорамина Б (рис. 21). Когда некроз отграничивается, омертвевшие ткани удаляют, промывают раневую поверхность 3% раствором перекиси водорода, раствором фурацилина (1:5000) и рану закрывают повязкой с 10% раствором хлорида натрия, протеолитическими ферментами (трипсин, химопсин, химотрипсин), ируксолом или эктерицидом, 0,5% раствором йодопирона, 1% раствором йодинола, 1% раствором диоксидина.
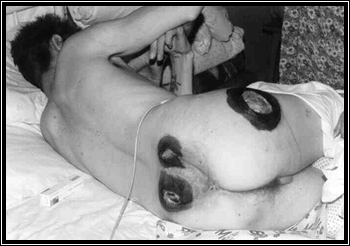
Рис 21. Обработка пролежней
Контрольные вопросы
Не нашли, что искали? Воспользуйтесь поиском: